Дата публикации: .
Как известно, при инстилляции лекарственное средство попадает в слезную жидкость, представляющую собой поликомпонентнуюметаболически активную биологическую систему, в которой активно протекают разнообразные биохимические реакции.
Слезная жидкость (СЖ) — это многокомпонентный секрет, находящийся в конъюнктивальной полости и постоянно увлажняющий наружную поверхность эпителия роговицы и конъюнктивы.Объем слезы, постоянно находящийся в конъюнктивальной полости, составляет 6-7 мкл. Скорость оттока СЖ составляет около 1 мкл в минуту.Слеза здорового глаза, является прозрачной бесцветной жидкостью слабощелочной реакции c рН 6,5-7,8. Осмотические характеристики СЖ соответствуют 0,9% раствору хлорида натрия. Состав СЖ представлен на рисунке 1
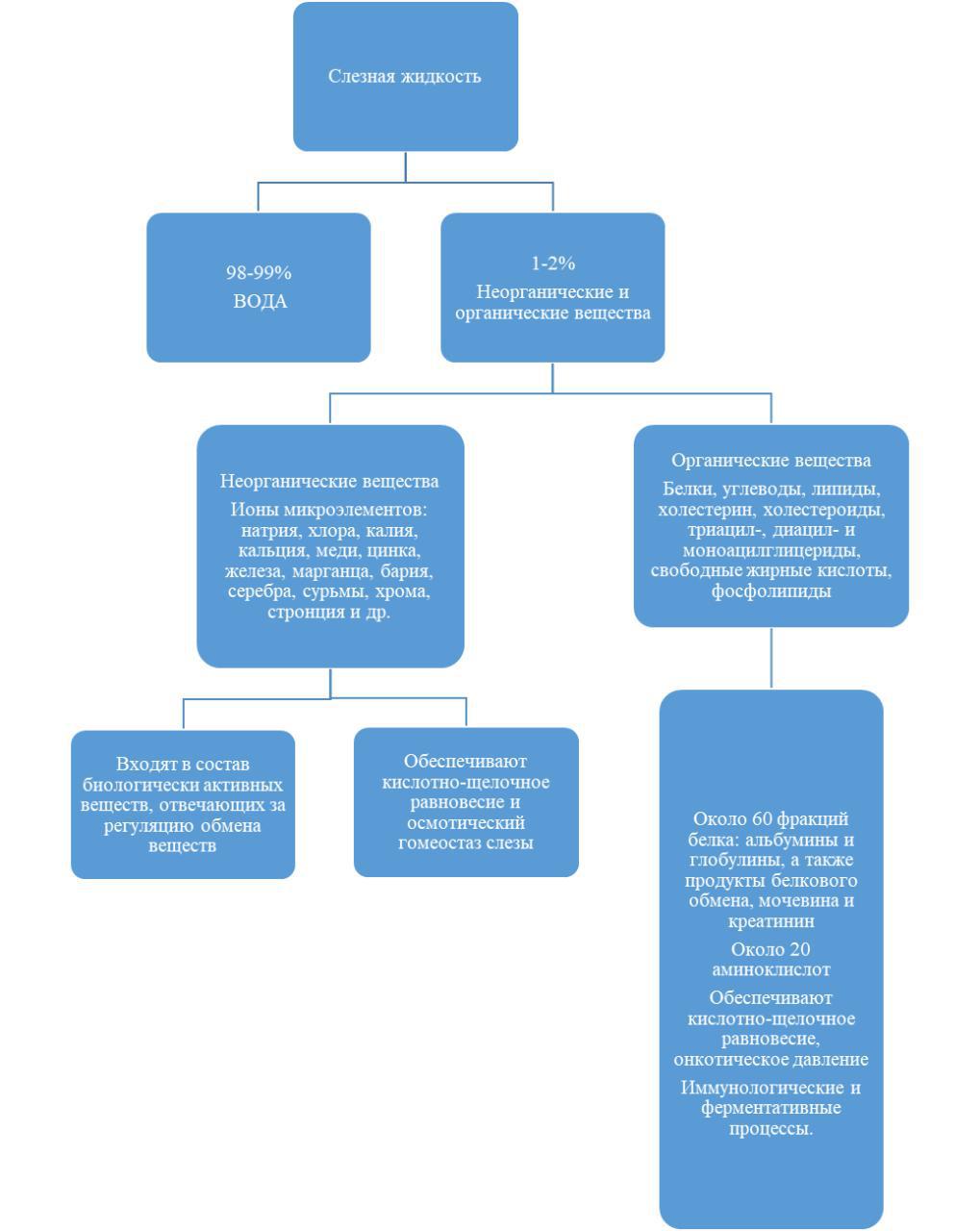
Рисунок 1 – Состав слезной жидкости
Активные метаболические процессы, происходящие в СЖ, обеспечиваются большим разнообразием ферментов, входящим в ее состав (оксидоредуктаза, трансфераза, гидролаза, синтетаза, дегидрогеназа).
Высокая устойчивость СЖ к микроорганизмам обеспечивается такими защитными факторами, как лизоцим, лактоферрин, церулоплазмин, пропердин, b-лизин, антикомплементарный фактор, фракции комплемента СЗ и С4, простагландины групп Е и F, иммуноглобулины.
Действие лекарственных средств может быть ограничено в связи с тем, что они подвергаются воздействию слезной жидкости и быстро вымываются из конъюнктивального мешка (в среднем в течение 5 минут). Кроме того, в зависимости от состава глазных капель их абсорбция может снижаться. Поэтому в современных глазных каплях, с целью повышения эффективности действия активного компонента, используютсядополнительные вещества, которые приближают состав глазных капель к составу слезной пленки и увеличивают период действия активного компонента:
—Вещества, увеличивающие вязкость (пролонгаторы).Используются для уменьшения скорости выведения препарата из конъюнктивального мешка(карбоксиметилцеллюлоза, декстран 70, гидроксиэтилцеллюлоза, метилцеллюлоза, гидроксипропилметилцеллюлоза, желатин, глицерин, пропиленгликоль, поливиниловый спирт, повидон);
—Антиоксиданты. Используются для продления времени действия основного вещества(бисульфит, ЭДТА, метабисульфит, тиосульфат);
— Буферные системы. Используются для создания pHлекарственного средства близкого к естественной кислотности слезы (от 7,14 до 7,82), что повышает абсорбцию активного вещества(борная кислота, борат, тетраборат, цитрат, карбонат);
— Осмотические средства. Используются для создания осмотического давления вводимой капли в пределах 305 mOsm/л, что повышает абсорбцию вещества (декстран 40 и 70, декстроза, глицерин, пропиленгликоль);
-Консерванты. Используются для угнетения роста микрофлоры и продления срока годности препарата (бензалкония хлорид (0.005-0,01%), фенилэтиловыи спирт (0,5%), бензетония хлорид, хлоргексидин (0,005—0,01%), цетилпиридинум хлорид, бензоат, хлоробутанол (0,5%), пропионат, борная кислом (до 2%), ртутные консерванты — фенилртути нитрат (ацетат, борат) 0,001-0,004%, тиомерсал — 0,002%)
Нередко встречаются случаи токсического воздействия консервантов на ткань роговицы и конъюнктивы, особенно у пациентов с аллергическими и дистрофическими заболеваниями переднего отрезка глазного яблока. Поэтому в настоящее время все больше внимания уделяется разработке препаратов с низким содержанием консервирующих веществ.
Таким образом, эффективность лечения зависит не только от активного вещества, но и от других ингредиентов, входящих в состав глазных капель и обуславливающих их индивидуальную переносимость
Недостаточная эффективность местного лечения зачастую связана с субъективными факторами, зависящими ТОЛЬКО ОТ ПАЦИЕНТА: нерегулярностью использования препарата и несоблюдением техники закапывания глазных капель.
Нерегулярность использования препарата. Согласно данным исследования с использованием электронного устройства мониторинга, более 50% пациентов не соблюдают режим дозирования, в результате чего получают не более 75% от рекомендуемой дозы. [1]
Несоблюдение техники закапывания глазных капель. Согласно данным видео мониторинга процесса инстилляции глазных капель у пациентов с глаукомой, только одна треть участников эксперимента смогли успешно закапать одну каплю в конъюнктивальную полость, не дотрагиваясь при этом кончиком флакона до глазного яблока. Около 35% пациентов промахнулись при закапывании единожды, а более четверти капают мимо глаза регулярно. При предварительном анкетировании исследуемой группы 92,8% пациентов сообщили, что не испытывают проблем с закапыванием капель, а 61,9% были уверены, что, используя капли, никогда не промахиваются [2].
Общие рекомендации для пациентов:
- Используйте только назначенные лечащим врачом препараты!
- Проверяйте срок годности препарата!
- Сообщайте лечащему врачу о непереносимости тех или иных компонентов, входящих в состав препарата.Вслучае возникновения зуда, жжения или покраснения глаз необходимо обратиться к лечащему врачу для назначения альтернативного препарата!
- Наиболее рационально использовать специальные флаконы с дозатором!Упаковка должна быть удобна в открытии и применении. Многие пациенты используют ножницы, отрезая горлышко флакона, чем делают дозирование объема и количества принципиально невозможным.
Установлено, что в полной мере терапевтическое действие развивается при применении капли, объем которой находится в пределах от 10 до 20 мкл. При закапывании в конъюнктивальный мешок капли 30-50 мкл только 20% всасывается внутрь, а остальное вымывается через носослезный канал или вытекает наружу. - Помните о побочных эффектах, связанных с системной абсорбцией препарата!
При назначении лекарственных средств сообщайте лечащему врачу о наличии у Вас заболеваний сердечно-сосудистой системы, дыхательной системы, и др. Например, инстилляция 1% раствора атропина сульфата может привести к гипертермии, тахикардии, сухости во рту.
- Снимайте контактные линзы перед закапыванием препарата и одевайте вновь не ранее, чем через 20-30 мин!
Большинство глазных капель и мазей противопоказано применять во время ношения мягких контактных линз из-за опасности кумуляции как активного компонента, так и консервантов, входящих в состав препарата.
- При назначении нескольких капель соблюдайте интервал между инстилляциями не менее 15 мин!
При назначении двух и более различных видов капель следует помнить о том, что при закапывании второго препарата через 30 с после первого его лечебный эффект снижается на 45%.
- Только после закапывания капель можно закладывать глазную мазь. В противном случае мазь будет препятствовать проникновению лекарств внутрь глаза!
Техника инстилляции глазных капель
- Тщательно вымойте руки с мылом.
- Если вы пользуетесь гелеобразными формами, переверните флакон и встряхните его. Убедитесь, что конец капельницы не имеет сколов или трещин.
- Избегайте касания капельницей глаза и окружающих предметов.
- Запрокиньте голову назад и указательным пальцем оттяните нижнее веко. Под палец можно подложить ватный шарик
- Другой рукой поднесите капельницу как можно ближе к глазу, не дотрагиваясь до ресниц или век.
- Слегка сдавите флакон или тюбик так, чтобы выделившиеся 1-2 капли попали в карман, сформированный вашим нижним веком при оттягивании и глазным яблоком.
НЕ РЕКОМЕНДУЕТСЯ ИНСТИЛЛИРОВАТЬ КАПЛИ ВО ВНУТРЕННИЙ УГОЛ ГЛАЗА! Таким образом увеличивается скорость выведения препарата через носослезный канал! - Закройте глаза на 2-3 минуты и опустите голову вниз, как будто смотрите в пол. Старайтесь не моргать и не сжимать веки.
- Пальцами надавите слегка в области слезных точек для замедления оттока препарата со слезой в полость носа.
Это повышает количество всасываемого препарата в глаз на 35%. - Закройте крышечкой капельницу. Не протирайте и не промывайте ее.
Правила закладывания глазных мазей
- Тщательно вымойте руки.
- Запрокиньте голову назад.Посмотрите вверх и оттяните нижнее веко от глазного яблока.
- Выдавите полоску мази длиной 0,5—1 см в нижний конъюнктивальный свод, не дотрагиваясь до ресниц и век
- Медленно отпустите веко и закроите глаза.
- Массирующими движениями через веки с помощью ватной палочки или ватного тампона через пеки мазь равномерно распределите в конъюнктивальном мешке.
- Оставьте глаза закрытыми в течение 1-2 мин.
- При необходимости применения нескольких видов мазей повторите процедуру через 15—30 мин.
Отделение микрохирургии №2
Врач-офтальмолог
Халипова Т.А.
Врач-интерн
Гибчик А.Р.
Как правильно закапывать капли в глаза
Для скорейшего выздоровления необходимо очень серьезно и взвешенно подойти к процессу лечения и следовать всем предписаниям врача. Это касается всех заболеваний, включая офтальмологические патологии.
Например, ставить уколы нужно в определенное время, соблюдая дозу препарата и способ его введения. При лечении заболеваний глаз проблема соблюдения предписаний специалиста стоит так же остро. Важно избегать прямого контакта с инфицированной областью и закапывать раствор правильно и регулярно. Только так удастся вылечиться от неприятной болезни.
Дозировку капель должен подобрать врач только при очном осмотре пациента. Ни в коем случае нельзя закапывать в глаза растворы, которые вы сами себе назначили, так как это опасно для зрения и здоровья в целом. Нередко при таком подходе возникают нежелательные последствия, включая снижение остроты зрения, которая может и не восстановиться. В связи с этим очень важно посетить сначала офтальмолога.
Капли
Часто уже в упаковке глазных капель имеется специальная пипетка, которая помогает дозировать раствор. При помощи этих систем можно точно инстиллировать одну или несколько капель (при этом имеется промежуток между формированием капель). Желательно, чтобы процедуру выполнял помощник, так как это позволит пациенту расслабить глазные мышц и улучшит влияние препарата на организм. Однако бывают ситуации, что пациент испытывает дискомфорт и страх перед процедурой, в связи с чем зажмуривает глаза рефлекторно. В этом случае сам пациент должен закапывать раствор, соблюдая все инструкции врача. Ниже пошагово рассмотрены основные особенности этой процедуры. Чтобы лучше понять, как нужно правильно закапывать лекарство в глаза, следует посмотреть дополнительные фотоматериалы.
Инструкция
Подготовка
Сначала нужно подготовить раствор лекарства, прочитать инструкцию по дозировке и вскрыть флакон с препаратом. Кроме того, нужно найти чистую ткань или носовой платок, которые понадобятся, чтобы промокнуть глаза. Важно тщательно вымыть руки с мылом, так как на них могут присутствовать патогенные микробы. При контакте с каплями или глазами грязных рук может присоединиться вторичная инфекция. Мыть руки лучше с применением обычного мыла под напором воды. Дополнительно можно обработать руки раствором антисептика, который удалит все оставшиеся микробы с поверхности кожи. Так как в состав антисептика входят активные вещества, включая спирт, нужно сначала высушить руки, а потом уже прикасаться к глазам. В противном случае высока вероятность ожога слизистой оболочки.
Правило автономности
При открывании лекарства нужно соблюдать это правило. Сам флакон нельзя складывать на стол и другие поверхности, исключая стерильную салфетку или ватку. Лучше, чтобы он не соприкасался вообще ни с чем, включая кожу рук, вокруг глаз и слизистую конъюнктиву. Для этого соблюдайте дистанцию, которая не должна быть менее 3-5 см от поверхности глаза. В результате капля попадет по назначению, но дискомфортных ощущений не возникнет.
Положение играет роль
Во время инстилляции капель для глаз следует занимать удобную позицию. Это может быть положение стоя, лежа или сидя. Чаще всего на работе у пациента нет возможности лечь, поэтому он будет закапывать раствор сидя, при этом откинув голову назад на спинку стула.
После того, как подготовка завершена, можно вскрыть флакон и кончик капельницы поднести к глазу, не забывая при этом соблюдать расстояние.
Само закапывание
В момент закапывания взгляд следует направлять вверх, так как это удобно для пациента. Это снизит риск рефлекторного закрытия век, а лекарство попадет непосредственно на поверхность слизистой оболочки.
После этого чистой рукой оттянуть нижнее веко, стараясь не прикасаться к конъюнктиве. Далее закапать необходимое количество раствора, путем надавливания на упаковку.
Важно отметить, что после попадания лекарства на поверхность глаза, нельзя сжимать веки, так как это приведет к вытеканию большого количества лекарства. Веки следует лишь слегка прикрыть. В таком положении нужно остаться на некоторое время, чтобы препарат равномерно распределился по всей поверхности глаза.
Если врач назначил одновременное закапывание в оба глаза, то процедуру для парного глаза можно повторить сразу же. Если же пациент получает несколько видов капель, то перерыв между инстилляциями должен составлять не менее 5-15 минут.
Бывают ситуации, когда в комплекте к препарату нет специальных пипеток или дозаторов. Проблема эта решаема. Можно использовать стерильную пипетку из аптеки или же обычный одноразовый шприц маленького объема. Закапывать в глаз лекарство нужно шприцом без иглы, а набирать с надетой иглой.
Еще раз хочется отметить, что важно соблюдать все предписания офтальмолога, чтобы скорее излечиться от заболевания глаз. Особое внимание следует обратить на гигиену. Руки должны быть тщательно вымыты, обработаны антисептиком. Также можно надеть стерильные перчатки.
Содержание
- Закапывание глазных капель
- Закладывание глазной мази
- Введение лекарственной пленки
- Удаление инородных тел
- Наложение повязки
- Субконъюнктивальные инъекции
- Массаж век
- Массаж слезного мешка
Например, ставить уколы нужно в определенное время, соблюдая дозу препарата и способ его введения. При лечении заболеваний глаз проблема соблюдения предписаний специалиста стоит так же остро. Важно избегать прямого контакта с инфицированной областью и закапывать раствор правильно и регулярно. Только так удастся вылечиться от неприятной болезни.
Дозировку капель должен подобрать врач только при очном осмотре пациента. Ни в коем случае нельзя закапывать в глаза растворы, которые вы сами себе назначили, так как это опасно для зрения и здоровья в целом. Нередко при таком подходе возникают нежелательные последствия, включая снижение остроты зрения, которая может и не восстановиться. В связи с этим очень важно посетить сначала офтальмолога.
Капли
Часто уже в упаковке глазных капель имеется специальная пипетка, которая помогает дозировать раствор. При помощи этих систем можно точно инстиллировать одну или несколько капель (при этом имеется промежуток между формированием капель). Желательно, чтобы процедуру выполнял помощник, так как это позволит пациенту расслабить глазные мышц и улучшит влияние препарата на организм. Однако бывают ситуации, что пациент испытывает дискомфорт и страх перед процедурой, в связи с чем зажмуривает глаза рефлекторно. В этом случае сам пациент должен закапывать раствор, соблюдая все инструкции врача. Ниже пошагово рассмотрены основные особенности этой процедуры. Чтобы лучше понять, как нужно правильно закапывать лекарство в глаза, следует посмотреть дополнительные фотоматериалы.
Инструкция
Подготовка
Сначала нужно подготовить раствор лекарства, прочитать инструкцию по дозировке и вскрыть флакон с препаратом. Кроме того, нужно найти чистую ткань или носовой платок, которые понадобятся, чтобы промокнуть глаза. Важно тщательно вымыть руки с мылом, так как на них могут присутствовать патогенные микробы. При контакте с каплями или глазами грязных рук может присоединиться вторичная инфекция. Мыть руки лучше с применением обычного мыла под напором воды. Дополнительно можно обработать руки раствором антисептика, который удалит все оставшиеся микробы с поверхности кожи. Так как в состав антисептика входят активные вещества, включая спирт, нужно сначала высушить руки, а потом уже прикасаться к глазам. В противном случае высока вероятность ожога слизистой оболочки.
Правило автономности
При открывании лекарства нужно соблюдать это правило. Сам флакон нельзя складывать на стол и другие поверхности, исключая стерильную салфетку или ватку. Лучше, чтобы он не соприкасался вообще ни с чем, включая кожу рук, вокруг глаз и слизистую конъюнктиву. Для этого соблюдайте дистанцию, которая не должна быть менее 3-5 см от поверхности глаза. В результате капля попадет по назначению, но дискомфортных ощущений не возникнет.
Положение играет роль
Во время инстилляции капель для глаз следует занимать удобную позицию. Это может быть положение стоя, лежа или сидя. Чаще всего на работе у пациента нет возможности лечь, поэтому он будет закапывать раствор сидя, при этом откинув голову назад на спинку стула.
После того, как подготовка завершена, можно вскрыть флакон и кончик капельницы поднести к глазу, не забывая при этом соблюдать расстояние.
Само закапывание
В момент закапывания взгляд следует направлять вверх, так как это удобно для пациента. Это снизит риск рефлекторного закрытия век, а лекарство попадет непосредственно на поверхность слизистой оболочки.
После этого чистой рукой оттянуть нижнее веко, стараясь не прикасаться к конъюнктиве. Далее закапать необходимое количество раствора, путем надавливания на упаковку.
Важно отметить, что после попадания лекарства на поверхность глаза, нельзя сжимать веки, так как это приведет к вытеканию большого количества лекарства. Веки следует лишь слегка прикрыть. В таком положении нужно остаться на некоторое время, чтобы препарат равномерно распределился по всей поверхности глаза.
Если врач назначил одновременное закапывание в оба глаза, то процедуру для парного глаза можно повторить сразу же. Если же пациент получает несколько видов капель, то перерыв между инстилляциями должен составлять не менее 5-15 минут.
Бывают ситуации, когда в комплекте к препарату нет специальных пипеток или дозаторов. Проблема эта решаема. Можно использовать стерильную пипетку из аптеки или же обычный одноразовый шприц маленького объема. Закапывать в глаз лекарство нужно шприцом без иглы, а набирать с надетой иглой.
Еще раз хочется отметить, что важно соблюдать все предписания офтальмолога, чтобы скорее излечиться от заболевания глаз. Особое внимание следует обратить на гигиену. Руки должны быть тщательно вымыты, обработаны антисептиком. Также можно надеть стерильные перчатки.
Содержание
- Закапывание глазных капель
- Закладывание глазной мази
- Введение лекарственной пленки
- Удаление инородных тел
- Наложение повязки
- Субконъюнктивальные инъекции
- Массаж век
- Массаж слезного мешка
Методы и протоколы лечения заболеваний органа зрения тесно связаны с выполнением определенных медицинских манипуляций, таких как:
- Закапывание под конъюнктиву глазных капель.
- Закладывание за веко глазной мази.
- Накладывание стерильной повязки.
- Выполнение субконъюнктивальных инъекций.
- Массаж и пр.
В некоторых случаях очень полезно знать технику их выполнения.
Закапывание глазных капель
Данную процедуру в медицине также принято называть инстилляцией. Ее выполняют посредством пипетки или из наконечника-дозатора, находящегося на флаконе с глазными каплями. Если медикаментозное средство назначается пациенту с гнойным либо вирусным заболеванием, и пипетка, и флакон с каплями должны быть индивидуальными.
Необходимо помнить, что вместимость конъюнктивального мешка — одна капля лекарственного средства, которое при нормальном отведении слезы задерживается там примерно 5 минут.
Как правило, закапывают глазные капли в нижнюю конъюнктивальную полость, предварительно оттянув ватным тампоном нижнее веко. Глазное яблоко при этом необходимо завести кнутри и кверху.
Закапывать капли лучше всего в наружный угол глаза, обращая внимание на то, чтобы раствор не попал на роговицу глаза, которая обладает наибольшей чувствительностью. Ватный тампон впитывает при этом избыток лекарственного средства, препятствуя стеканию жидкости по лицу пациента. Глазные капли также можно закапывать и под верхнее веко, если оттянуть его и попросить больного опустить взгляд вниз.
Если в глаз необходимо закапать раствор сильнодействующего средства (к примеру, атропина), стоит позаботиться, чтобы оно не попало в нос во избежание его системного действия. Для этого указательным пальцем нужно прижать область слезных канальцев и удерживать его минуту или две.
Закладывание глазной мази
Глазную мазь закладывают за верхнее и нижнее веко. Процедуру выполняют специальной стеклянной палочкой либо выдавливают необходимой длины столбик средства непосредственно из тюбика, имеющего определенный наконечник. При этом, как тюбик мази, так и стеклянные палочки нужно сделать индивидуальными. Помещенная в конъюнктивальный мешок мазь задерживается в несколько раз дольше, чем капли и является более действенной. Однако ее закладывание противопоказано если существует возможность проникновение средства в полость глаза (при проникающих ранениях глазного яблока).
Процедуру закладки глазной мази проводят в положении пациента сидя со слегка запрокинутой назад головой и устремленным вверх взглядом. Нижнее веко нужно оттянуть ватным тампоном вниз и завести за него стеклянную палочку с определенным количеством мази. Затем отпускают веко и просят пациента закрыть глаз. Стеклянную палочку убирают из-под сомкнутых век, двигая ее к виску, мазь при этом остается в конъюнктивальной полости. Избыточное количество мази убирают на ватный тампон. Если мазь закладывается сразу из тюбика, закрывать глаз пациент может только после извлечения из конъюнктивального мешка наконечника.
Введение лекарственной пленки
Медикаментозные средства в форме лекарственной пленки — это тонкие овальные пластинки, способные медленно растворяться в слезной жидкости. Подобные пластинки имеют в своем составе определенные дозы лекарственных веществ и назначаются при том или ином заболевании глаз. Пленку, захваченную пинцетом, вводят в нижнюю конъюнктивальную полость, предварительно оттянув нижнее веко ватным тампоном. Затем нижнее веко осторожно отпускают и просят пациента прикрыть глаза на несколько минут. Попадая в слезную жидкость, лекарственная пленка размягчается и не вызывает у пациента ощущения инородного тела. По прошествии некоторого времени, она превращается в гель, а после и вовсе растворяется.
Удаление инородных тел
Попадая в глаз, инородные предметы, как правило, остаются на внутренней поверхности в бороздке верхнего века, находящейся в нескольких миллиметрах от межреберного края. В процессе моргания твердые инородные тела становятся причиной повреждения роговичного эпителия. Эти повреждения хорошо видны при закапывании раствора флюоресцеина, когда они предстают в виде царапин – зеленых полосок.
При поиске инородного тела в глазу, осмотр начинают с внутренней поверхности верхнего века, которое слегка выворачивают. Для удаления чужеродного предмета применяют влажный туго скрученный ватный тампон. Анестезии не требуется.
Если инородное тело находится на роговице глаза, при его удалении необходимо провести обезболивание глазными каплями с анестетиком. После этого поверхностные инородные тела извлекают влажным ватным тампоном, а внедрившиеся в роговичную поверхность — инъекционной иглой либо специальным копьем.
Наложение повязки
Наложение на глаза стерильной повязки необходимо при травмах глаза, при транспортировке пациента и после хирургических вмешательств. В офтальмологии повязки на глаз могут быть монокулярными и бинокулярными.
Монокулярной, называют повязку на один глаз. Она накладывается, когда движения глаза под повязкой не противопоказаны.
Такая повязка представляет собой ватно-марлевую стерильную подушечку, которую фиксируют к глазу двумя-тремя круговыми турами бинта вокруг головы. Не менее 20 см бинта при этом оставляют для завязывания свободными. Круговые туры фиксирующего бинтования чередуют с турами, проходящими через пораженный глаз. В этом случае, бинт накладывают вниз от затылка под мочку уха, затем через пораженный глаз вверх на противоположную сторону лба и затылок. Завязывать бинт нужно на лбу.
Бинокулярной называют повязку, которую накладывают на оба глаза пациента при их поражении или в случае, когда движения больным глазом абсолютно нежелательны (после операций, проникающих ранений и пр.).
Наложение бинокулярной повязки требует бинтования обоих глаз пациента, на которые накладываются стерильные ватно-марлевые подушечки. Фиксирующие туры, при этом, выполняются в обратном направлении и проходят через глаз ото лба, а затем под мочку уха, на затылок.
В офтальмологии вместо повязки достаточно часто применяют ватно-марлевые наклейки. Это стерильные ватно-марлевые подушечки наложенные поверх закрытого глаза, которые зафиксированы полосками пластыря к щекам и лбу.
Субконъюнктивальные инъекции
Это инъекции в конъюнктивальную полость, которые выполняют после троекратного с минутным интервалом обезболивания глазными каплями. При выполнении инъекции, конъюнктиву глаза захватывают у переходной складки с помощью пинцета, пациент смотрит вверх. У основания конъюнктивальной складки на глубину до 4мм вводят иглу, параллельно склере. Когда игла оказывается строго под конъюнктивой, осуществляют введение лекарственного раствора в объеме не превышающем 0,3-0,5 мл.
Массаж век
Сеансы массажа с выдавливанием секрета мейбомиевых желез рекомендованы при лечении блефарита. Перед массажем, в глаз трижды вносят раствор анестетика, соблюдая минутный интервал. Процедуру выполняют пальцем по веку, с подложенной за веко стеклянной палочкой, либо двумя стеклянными палочками. По окончании процедуры массажа влажным тампоном секрет мейбомиевых желез сразу удаляется. Для обезжиривания края века применяют смесь спирта и эфира, смазывают спиртовым раствором 1% бриллиантового зеленого либо раствором календулы на спирту.
Массаж слезного мешка
Такой массаж назначается для лечения дакриоцистита новорожденных. Его проводят осторожными вибрационными надавливаниями у внутреннего угла глаза одним пальцем на область слезного мешка сверху вниз. При этом, палец располагают таким образом, чтобы были пережаты одновременно оба слезных канальца. В этом случае, внутри слезного мешка возникает высокое давление, с помощью которого в нос проталкивается желатинозная пробка, которая закрывает слезно-носовой канал. По завершении процедуры массажа, в глаз младенца вносят капли с дезинфицирующим раствором.
28 Окт Методы введения лекарственных средств
Наиболее часто для лечения различных заболеваний глаз лекарственные средства вводятся местно в конъюнктивальный мешок в виде глазных капель или мазей.
Глазные капли (растворы, суспензии) и мази (гели), глазные лекарственные пленки (ГЛП) являются специально разработанными для применения в офтальмологии формами лекарственных средств.
В их состав, помимо активного вещества, оказывающего лечебное действие, входят различные вспомогательные (неактивные) компоненты, которые необходимы для сохранения стабильности лекарственной формы. Однако следует помнить, что вспомогательные вещества могут выступать в роли аллергенов и оказывать негативное воздействие на ткани глазного яблока и его придатков.
Для угнетения роста микрофлоры при загрязнении препарата используются консерванты. Все консерванты оказывают различной степени выраженности токсическое воздействие на эпителий роговицы и конъюнктивы.
У пациентов с дистрофическими и аллергическими заболеваниями роговицы, конъюнктивы и у детей лучше использовать препараты, не содержащие консервантов (например: фирма Santen Оу, Финляндия, выпускает раствор кромогликата натрия [МНН] в тюбик-капельницах по 0,25 мл, предназначенных для однократного применения под торговым названием «Лекролин»).
В качестве консервантов наиболее часто используются следующие вещества: бензалкония хлорид (0.005-0,01%), фенилэтиловыи спирт (0,5%), бензетония хлорид, хлоргексидин (0,005—0,01%), цетилпиридинум хлорид, бензоат, хлоробутанол (0,5%), пропионат, борная кислом (до 2%), ртутные консерванты — фенилртути нитрат (ацетат, борат) 0,001-0,004%, тиомерсал — 0,002%.
Следует от метить, что в современной фармацевтике все реже применяются ртутные консерванты, борная кислота и бораты. Наиболее удобными и безопасными консервантами в настоящий момент являются бензалкопия хлорид, хлорбутанол и хлоргексидин. Изменяется не только спектр используемых консервантов, но и их концентрации. В последние годы используются более низкие концентрации. Снижение концентрации достигается за счет комбинированного использования нескольких консервантов.
Для уменьшения скорости выведения препарата из конъюнктивального мешка используются вещества, увеличивающие вязкость (пролонгаторы). С этой целью используют следующие вещества: карбоксиметилцеллюлоза, декстран 70, гидроксиэтилцеллюлоза, метилцеллюлоза, гидроксипропилметилцеллюлоза, желатин, глицерин, пропиленгликоль, поливиниловый спирт, повидон.
В зависимости от используемых вспомогательных веществ или носителей время действия 1 капли различно. Наиболее короткое действие у водных растворов, более длительное при использовании растворов вискоактивных веществ, максимальное — у гелиевых растворов. Например, однократная инстилляция водного раствора пилокарпина [МНН] действует 4—6 ч, пролонгированного раствора на метил целлюлозе — 8 ч, гелиевого раствора — около 12 ч.
Для предотвращения распада активного вещества, входящего в состав препарата, под воздействием кислорода воздуха используют антиоксиданты (бисульфит, ЭДТА, метабисульфит, тиосульфат).
Кислотность слезы человека в норме находится в пределах от 7,14 до 7,82. Способность веществ проникать через роговицу в переднюю камеру в значительной степени зависит от степени их ионизации, которая определяется pH раствора. Кислотность раствора влияет не только на особенности кинетики препарата, но и на его переносимость. Если pH вводимого раствора значительно отличается от pH слезы, у человека возникает чувство дискомфорта (жжение, зуд и т.д.). Поэтому для поддержания pH лекарственной формы в пределах 6—8 применяются различные буферные системы. С этой целью используются следующие вещества: борная кислота, борат, тетраборат, цитрат, карбонат.
На глазную кинетику лекарственных веществ оказывает влияние тоничность вводимой капли раствора по отношению к слезе. Лучшей абсорбцией обладают гипотоничные или изотоничные препараты. Как и кислотность, тоничность раствора влияет на переносимость препарата. Значительное отклонение осмотического давления в калле раствора от его уровня в слезе вызовет чувство дискомфорта (сухость или, наоборот, слезотечение и т.д.). Для обеспечения изотоничности препарата со слезной пленкой и поддержания осмотического давления в пределах 305 mOsm/л используются различные осмотические средства: декстран 40 и 70, декстроза, глицерин, пропиленгликоль.
Таким образом, эффективность лечения зависит не только от активного вещества, но и от других ингредиентов, входящих в препарат и обуславливающих его индивидуальную переносимость. Каждая фирма имеет свою формулу препарата. Если при закапывании препарата возникает выраженное жжение, то оно сопровождается слезотечением и увеличением частоты миганий, что приведет к ускорению вымывания препарата из слезы и снижению его эффективности.
Эффективность проводимой терапии зависит и от объема закапываемой капли препарата. Исследования, проведенные различными авторами, показали, что терапевтическое действие капли объемом 5 мкл соответствует 1/2 максимальной эффективности. В полной мере терапевтическое действие развивается при применении капли, объем которой находится в пределах от 10 до 20 мкл. При этом увеличение объема капли более 20 мкл не приводит к повышению эффективности. Таким образом, наиболее оправданным является объем капли в пределах 20 мкл. Поэтому рационально использовать специальные флаконы-капельницы, которые четко дозируют объем вводимой капли препарата (например, в таких флаконах фирма Pharmacia, Швеция, выпускает препарат «Ксалатан»),
При применении глазных лекарственных форм возможно развитие побочных эффектов общего характера, которые связаны с реабсорбцией действующего вещества в системный кровоток через коньюнктивальные сосуды, сосуды радужной оболочки, слизистой носа. Степень выраженности системных побочных эффектов может существенно варьировать в зависимости от индивидуальной чувствительности больного и его возраста.
Например, инстилляция 1 капли 1% раствора атропина сульфата [МНН] у детей вызовет не только мидриаз и циклоплегию, по может также привести к гипертермии, тахикардии, сухости во рту.
Большинство глазных капель и мазей противопоказано применять во время ношения мягких контактных линз (МКЛ) из-за опасности кумуляции как активного компонента, так и консервантов, входящих в состав препарата.
В случае если пациент продолжает использовать МКЛ, то его следует предупредить, что он должен снимать МКЛ перед закапыванием препарата и может их одеть вновь не ранее, чем через 20-30 мин. Глазные же мази в таком случае следует использовать только на ночь во время ночного перерыва в ношении контактных линз.
При назначении двух и более различных видов капель следует помнить о том, что при закапывании второго препарата через 30 с после первого его лечебный эффект снижается на 45%. Поэтому для предотвращения разведения и вымывания предварительно введенных капель интервал между инстилляциями должен быть не меньше 10—15 мин. Оптимальный перерыв между закапываниями составляет 30 мин.
Врач обязан не только назначить препарат, но и научить больного правильно пользоваться глазными каплями и мазями, и осуществлять контроль за выполнением назначений.
В последние годы как в отечественной, так и в зарубежной литературе довольно часто используются такие термины, как комплаентность (complace) и некомплаентность (non complace) пациента. Комллаентность — это соблюдение пациентом всех рекомендаций врача относительно режима применения лекарственных препаратов, правил их использования и ограничений (пищевых и физических), связанных с заболеванием. При некоторых заболеваниях вначале человек не испытывает никакого дискомфорта, связанного с болезнью. Его не беспокоят боль и ухудшение зрения. В то же время назначенное лечение и необходимость регулярного посещения врача изменяет привычный для него режим жизни. Для того, чтобы повысить комллаентность пациентов, врачу необходимо объяснить серьезность заболевания, а также научить больного правильно закапывать глазные капли и закладывать за нижнее веко глазные мази.
Правила закапывания глазных капель
- Перед закапыванием необходимо вымыть руки.
- Запрокиньте голову назад.
- Посмотрите вверх и оттяните нижнее веко от глазного яблок (рис. 1, а).
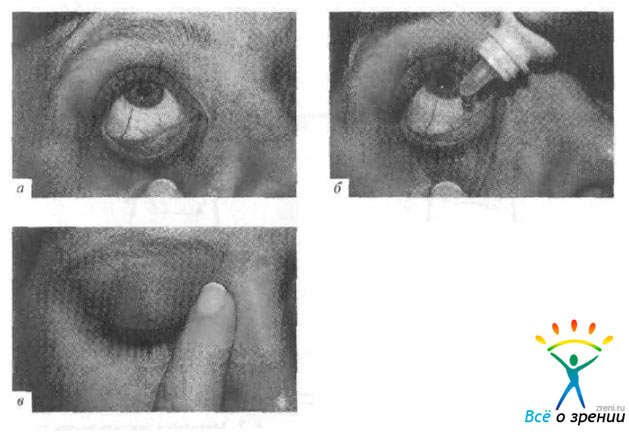
Рис. 1. методика закапывания глазных капель (по данным М. В. Shields).
- Закапайте одну каплю препарата (рис. 1, б).
- Смотрите вверх до тех нор. пока капля препарата распределяется в конъюнктивальной полости.
- Медленно отпустите веко и закройте глаза.
- Указательным пальцем прижмите область внутреннего угла глазной щели на 2—3 мин (рис. 1, в).
- При необходимости применения нескольких видов капель повторите процедуру черед 10— 15 мин.
Правила закладывания глазных мазей
- Перед закладыванием мази необходимо вымыть руки.
- Запрокиньте голову назад.
- Посмотрите вверх и оттяните нижнее веко от глазного яблока (рис. 2, а).
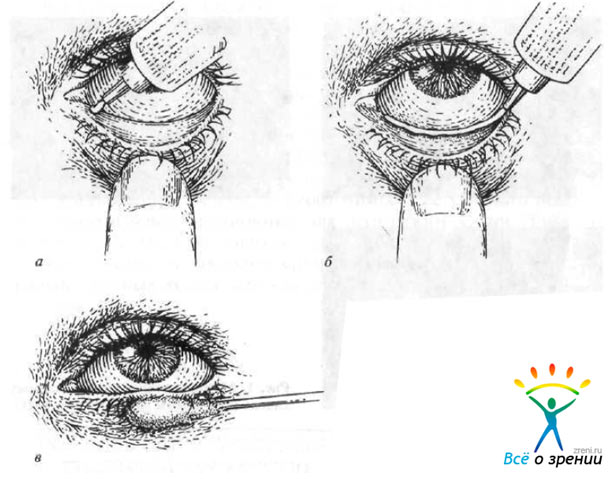
Рис. 2. Методика закладывания глазных мазей (по данным J.D. Bartlett).
- Выдавите полоску мази длиной 0,5—1 см в нижний конъюнктивальный свод (рис. 2, б).
- Медленно отпустите веко и закройте глаза.
- Массирующими движениями через веки с помощью ватной палочки или ватного тампона через веки мазь равномерно распределите в конъюнктивальном мешке (рис. 2, в).
- Оставьте глаза закрытыми в течение 1-2 мин.
- При необходимости применения нескольких видов мазей повторите процедуру через 15—30 мин.
Частота применения глазных препаратов различна. При острых инфекционных заболеваниях глаза (бактериальный конъюнктивит) частота закапывания может доходить до 8—12 раз в день, при хронических процессах (глаукома) максимальный режим не должен превышать 2-3 инстилляций в день.
Глазные мази закладываются, как правило, 1-2 раза в день. Не рекомендуется использовать глазную мазь в раннем послеоперационном периоде при впутриполостных вмешательствах и при проникающих ранениях глазного яблока.
Общие требования к годности фабрично изготовленных капель — 2-3 года при условии хранения при комнатной температуре вне воздействия прямого солнечного света. После первого открывания флакона — срок использования препарата не должен превышать 1 мес.
Глазные мази имеют срок годности, в среднем, около 3 лет при тех же условиях хранения.
Для того чтобы увеличить количество препарата, поступающего в глаз, используют методику форсированных инстилляций. Для этого проводят шестикратное закапывание глазных капель с интервалом 10 мин в течение часа. Эффективность форсированных инстилляций соответствует субконъюнктивальной инъекции.
Дополнительным путем введения является использование периокулярных инъекций ( субконьюнктивальные, парабульбарные и ретробульбарные инъекции)
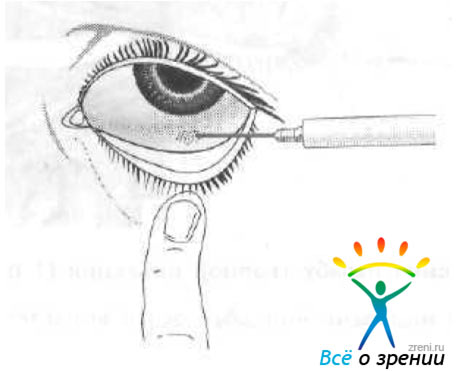
Рис. 3. Субконъюнктивальная инъекция.
Парабульбарная инъекция (1-й способ)
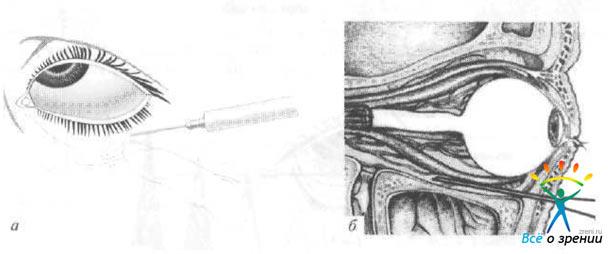
Рис. 4. Парабульбарная инъекция (1-й способ).
В особых случаях вводят лекарственные средства непосредственно в полость глаза (в переднюю камеру или в стекловидное тело). Введение проводят в условиях операционной во время полостной операции или как самостоятельное вмешательство. Как правило, объем вводимого препарата не превышает 0,2—0,3 мл. В переднюю камеру раствор препарата вводят через парацентез.
Лекарственные препараты могут также вводиться с помощью фоно-или электрофореза.
При электрофорезе лекарственные вещества вводятся в организм через неповрежденную поверхность кожи или слизистой с помощью постоянного тока. Количество вводимого вещества дозируют изменяя размер электродов, концентрацию раствора, силу тока и продолжительность процедуры. Вещества вводятся с положительного или отрицательного электродов (иногда с обоих электродов) в зависимости от заряженности молекулы лекарственного вещества.
Электрофорез проводят ежедневно, при необходимости можно проводить несколько процедур в течение дня с интервалом в 2—3 ч. Курс лечения включает 10—25 процедур. Повторный курс лечения следует проводить через 2—3 мес, детям — через 1,5-2 мес. Электрофорез можно сочетать с фонофорезом, УВЧ-терапией и диадинамотерапией.
Электрофорез применяется для лечения воспалительных, ишемических и дистрофических процессов в тканях глаза, кровоизлияний и травм органа зрения.
Для лечения заболеваний глаз применяются внутримышечные и внутривенные инъекции и инфузии, а также пероральное введение препаратов (таким образом, вводятся антибиотики, кортикостероиды, плазмозамещающие растворы, вазоактивные препараты и др.).
—-
Статья из книги: Офтальмофармакология. Руководство для врачей | Е.А. Егоров, Ю.С. Астахов, Т.В. Ставицкая
Ссылка на статью https://zreni.ru/2533-metody-vvedeniya-lekarstvennyh-sredstv-ispolzuemye-v-oftalmologii.html
Инстилляция лекарственных веществ (лат. instillatio — вливание по каплям) – способ введения жидких лекарственных препаратов по каплям. Часто применяется для введения лекарства в конъюктивальный мешок при воспалительных заболеваниях глаза. Этот метод нашел широкое распространение в офтальмологии для лечения как острых, так и хронических процессов. При приеме лекарственных веществ внутрь или внутримышечно не всегда достигается необходимый эффект из-за образуемой преграды оболочками глаза. Главной целью инстилляции является преодоление гематоофтальмологического барьера, создаваемого между кровью и оболочками глаза.
Плюсы капельного введения
- Осложнения встречаются редко.
- Не требуется специализированного обучения, достаточно один раз внимательно ознакомиться с инструкцией.
- Достаточно эффективный метод.
- Можно применять как у взрослых, так и у детей.
- Производить закапывание можно самостоятельно, в домашних условиях.
Однако при использовании капель возможны побочные местные проявления в виде гиперемии, жжения и тому подобного.
Виды капель
- Глазные капли могут различаться по химической структуре и быть направленными на различные этиологические факторы заболеваний глаз. Это могут быть капли, содержащие: — антибиотики;
- антисептики;
- противовирусные вещества;
- миотики (используются при лечении глаукомы);
- противовоспалительные вещества;
- витамины;
- мидриатики (атропин);
- сосудисто-метаболические средства;
- гормональные вещества;
- антигистаминные вещества;
- искусственную слезу.
Капли могут быть как однокомпонентными, так и многокомпонентными.
Показания
Крайне широко применяются инстилляции лекарственных веществ в офтальмологии:
- При инфекционных заболеваниях применяются противогрибковые, антибактериальные, противовирусные инстилляции.
- При аллергических, аутоиммунных и воспалительных процессах используют закапывание стероидов.
- В качестве профилактики катаракты – витамины. Такой метод имеет смысл только в период сохраненного зрения, если пошли нарушения, то консервативное лечение малоэффективно.
- Сухость глаз, часто возникающая при длительном чтении или работе за компьютером (синдром сухого глаза), синдроме Шегрена и других ревматических заболеваниях, ликвидируется применением искусственной слезы.
- Визин — для устранения красноты глаз в качестве косметического эффекта (возникает привыкание).
- При травмах глазного яблока рекомендуется применение антисептиков, предотвращающих попадание и развитие инфекционного агента.
Длительность инстилляции
При воспалительных заболеваниях глаз инстилляция может продолжаться до визуального стихания клиники воспаления, обычно в течение недели. В конъюнктивальный мешок закапывается 1-2 капли, перед процедурой нужно снять линзы (при их наличии). Пожизненно применяются препараты для снижения внутриглазного давления при глаукоме. Вирусный и аллергический конъюнктивит поддается лечению в течение нескольких дней.
Побочные эффекты
К местным относятся: жжение, гиперемия, слезотечение, сухость и так далее.
Системные могут развиваться из-за всасывания через офтальмогематологический барьер и поступления в общий кровоток, что, в свою очередь, обуславливает определенное влияние на органы и системы. К каплям, способным оказывать системное влияние, больше относятся антибактериальные и гормональные.
Наилучшего максимального результата помогает добиться четкое соблюдение режима дозирования назначенных врачом капель. Также это поможет снизить риск развития побочных эффектов.
