Первый слайд презентации: Должностная инструкция медицинской сестры пульмонологического отделения
Попов Сергей 292 группа

Изображение слайда
Слайд 2
1. Профилактики вспышки внутрибольничной инфекции Работа среднего персонала в пульмонологическом отделении отличается определенной спецификой. Для профилактики вспышки внутрибольничной инфекции медсестра должна проводить ряд санитарно-гигиенических мероприятий: 1) следить, чтобы у больных с кашлем обязательно была плевательница с завинчивающейся крышкой. Плевательницу необходимо дезинфицировать 3 %- ным раствором хлорамина; 2) часто (не реже 4- 6 раз в сутки) проветривать палаты и лечебные кабинеты; 3) для дезинфекции воздуха использовать ультрафиолетовые лампы, включая их 2 раза в день на 10- 15 мин; 4) следить за ежедневной влажной уборкой палат и больничных помещений. Эта уборка производится не реже 2 раз в день с применением дезинфицирующих средств (1 %- ный раствор хлорамина).
Особенностиности работы мед сестры пульмонологического отделения

Изображение слайда
Слайд 3
2. Сбор мокроты При наличии у больного мокроты возникает необходимость в ее повторных исследованиях — микроскопических, биологических и т. д. Наиболее достоверные результаты получаются в тех случаях, когда мокроту получают при бронхоскопии. Однако часто больной сам сдает мокроту, сплевывая в чистую стеклянную баночку. Перед сбором мокроты таким образом больной должен обязательно почистить зубы и прополоскать рот. Мокроту в количестве 3- 5 мл собирают утром, когда она наиболее богата микрофлорой

Изображение слайда
Слайд 4
3. Подготовка к бронхоскопии Бронхоскопия применяется для осмотра слизистой оболочки трахеи и бронхов. Она проводится специальным прибором — бронхоскопом. При подготовке больного к исследованию накануне исследования необходимо проверить наличие ЭКГ, анализа крови на время свертывания и длительности кровотечения. Необходимо выяснить у больного переносимость лекарств, особенно анестетиков. Ужин накануне должен быть легким, исключаются молоко, капуста, мясо. Утром больной является для бронхоскопии натощак, ему запрещается употреблять воду и курить. Очень важным и ответственным является наблюдение за больным после бронхоскопии, так как возможны осложнения (появления болей, рвоты, повышение температуры, выделение крови).
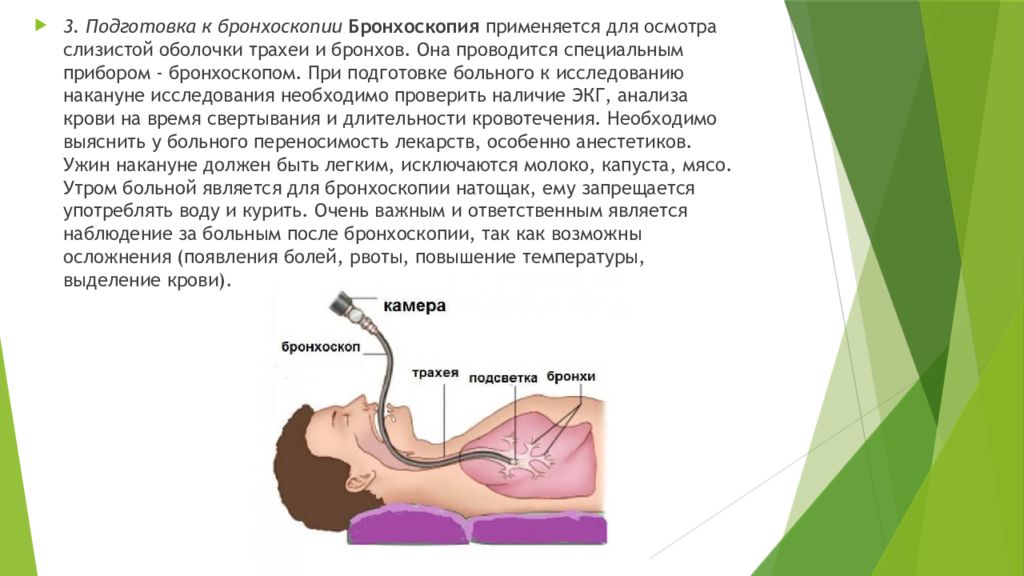
Изображение слайда
Слайд 5
4. Плевральная пункция Плевральная пункция проводится при заболеваниях плевры, сопровождающихся накоплением жидкости в плевральной полости. Плевральную пункцию проводят обычно под местной анестезией 0,5 %- ным раствором новокаина в положении больного сидя. После обработки кожных покровов спиртом и йодом и уточнения уровня жидкости пункцию делают, как правило, в VII или VIII межреберьях по лопаточной или задней подмышечной линиям. Плевральную пункцию необходимо проводить по верхнему краю ребра, чтобы не повредить межреберные сосуды и нервы, проходящие вдоль нижнего края. Пункцию делают длинной толстой иглой, которая соединена со шприцем резиновой трубкой. Удаление жидкости производят медленно. После отсасывания, перед тем как отсоединить шприц, на резиновую трубку накладывают зажим. Иглу извлекают, место прокола смазывают раствором йода и закрывают стерильным марлевым тампоном.
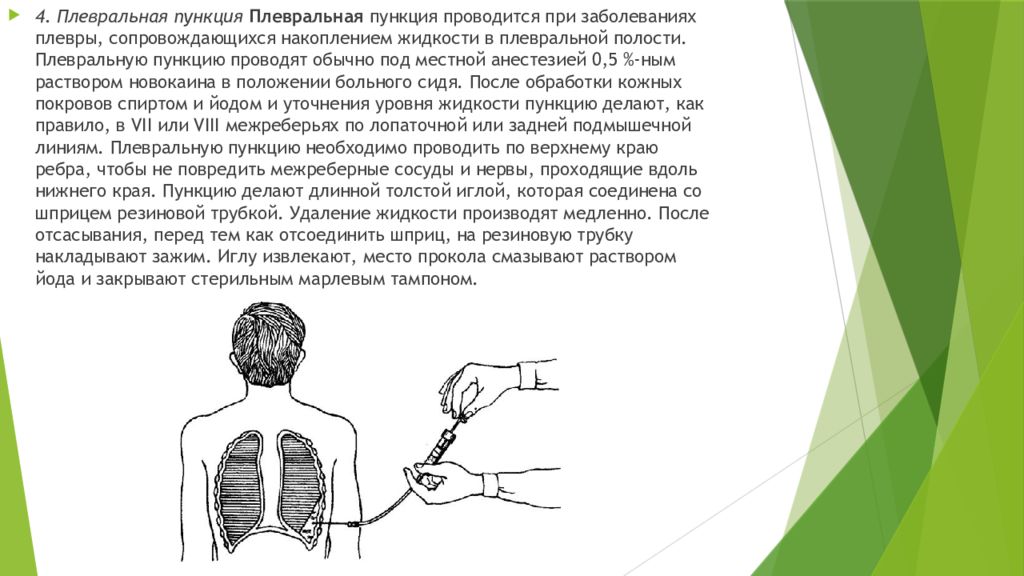
Изображение слайда
Слайд 6
5. Ингаляция лекарственных веществ Ингаляция лекарственных веществ используется в лечении больных с заболеваниями органов дыхания. Лекарственные препараты, вводимые в организм ингаляционным путем, благодаря всасывающей способности слизистой оболочки бронхов, кроме местного действия на патологический очаг, оказывает и общее воздействие на весь организм. Больные принимаются на ингаляцию только по назначению врача с указанием характера ингаляции, времени, дозировки, количества и порядка приема процедур. Ингаляцию следует принимать в спокойном состоянии, до еды. До и после ингаляции нельзя курить. Во время процедуры медсестра должна следить за состоянием больного, за работой распылителей. По окончании работы аппаратура осматривается, маски и наконечники дезинфицируют 3 %- ным раствором хлорамина, проводят их предстерилизационную обработку и затем стерилизуют в автоклаве.

Изображение слайда
Слайд 7: I. Общая часть
Основными задачами медицинской сестры пульмонологического кабинета являются выполнение лечебно-диагностических назначений
Врача-пульмонолога в поликлинике и помощь ему в организации специализированной медицинской помощи населению, проживающему в районе деятельности поликлиники, а также рабочим и служащим прикрепленных предприятий.
Назначение и увольнение медицинской сестры пульмонологического кабинета осуществляется главным врачом поликлиники в соответствии с действующим законодательством.
Медицинская сестра пульмонологического кабинета подчиняется
Непосредственно врачу-пульмонологу и работает под его руководством.
В своей работе медицинская сестра пульмонологического кабинета руководствуется настоящей должностной инструкцией, а также методическими рекомендациями по совершенствованию медицинской помощи пульмонологическим больным.

Изображение слайда
Слайд 8: II. Обязанности
Для выполнения своих функций медицинская сестра пульмонологического кабинета обязана:
1. Подготавливать перед амбулаторным приемом врача-пульмонолога рабочее место, контролируя наличие необходимой медицинской
Документации, инвентаря, оборудования, проверяя исправность аппаратуры и средств оргтехники.
2. Подготавливать и передавать в регистратуру талоны на прием
К врачу на текущую неделю.
3. Приносить перед началом приема из карт хранилища медицинские карты амбулаторных больных, подобранные регистраторами.
4. Следить за своевременным получением результатов исследований и расклеивать их в медицинские карты амбулаторных больных.
5. Регулировать поток посещений путем фиксирования соответствующего времени в талонах для повторных больных и выдачи им талонов.
6. Сообщать в карт хранилище о всех случаях передачи медицинских карт амбулаторных больных в другие кабинеты с целью внесения соответствующей записи в карту-заменитель.
7. Помогать больным, при необходимости, подготовиться к осмотру врача.
8. Объяснять больным способы и порядок подготовки к лабораторным исследованиям.
9. Вести учет диспансерных больных, своевременно вызывать их

Изображение слайда
Последний слайд презентации: Должностная инструкция медицинской сестры пульмонологического отделения: III. Права
Медицинская сестра пульмонологического кабинета имеет право:
— предъявлять требования администрации поликлиники по созданию необходимых условий на рабочем месте, обеспечивающих качественное выполнение своих должностных обязанностей;
— принимать участие в совещаниях (собраниях) при обсуждении
Работы пульмонологического кабинета;
— получать необходимую информацию для выполнения своих функциональных обязанностей от врача-пульмонолога, главной (старшей)
Медицинской сестры;
— требовать от посетителей соблюдения правил внутреннего распорядка поликлиники;
— овладевать смежной специальностью;
— давать указания и контролировать работу младшего медицинского персонала пульмонологического кабинета;
— повышать свою квалификацию на рабочих местах, курсах усовершенствования и пр. в установленном порядке.

Изображение слайда
Министерство образования и науки РС(Я)
ГБПОУ РС(Я) «Якутский медицинский колледж»
Доклад на тему:
Особенности работы медицинской сестры пульмонологического отделения.
Выполнила: Роева Анна Михайловна
Ст.гр сд 20-8
Проверила: Спиридонова
Алена Романовна
Якутск, 2021.
Содержание
Введение…………………………………………………………………………3
Глава I. Теоритическая часть. Часто встречаемые заболевания в пульмонологическом отделении.……………………………………………5
Строение дыхательной системы………………………………………………..5
Заболевания дыхательных органов…………………………………………….7
Глава II. Особенности работы медицинской сестры в пульмонологическом отделении……………………………………………..14
Заключение……………………………………………………………………….34
Список использованной литературы…………………………………………..35
Введение
Здоровье населения является важнейшим показателем качества медицинской помощи, которая прямо пропорциональна уровню экономического развития той или иной страны.
Одним из критериев оценки является продолжительность жизни человека, которая обусловлена рядом факторов, в том числе наличием хронических неинфекционных заболеваний. К ним относят болезни дыхательной и сердечно-сосудистой систем, а также онкологические заболевания. Эта группа составляет 75% от общего количества смертей. Болезни органов дыхания (БОД) в РФ входят в тройку самых распространенных.
По подсчетам независимых экспертов, в нашей стране от заболеваний бронхо-легочной системы страдает не менее 4–5 миллионов человек, но согласно официальной статистике их количество чуть более одного миллиона. Смертность от болезней органов дыхания в РФ в 2015 году составила 47,3, в ПФО – 48,6, а в Республике Мордовия – 60,2. По этой причине основной мерой борьбы с данной группой заболеваний должна являться профилактика их возникновения.
В структуре общей заболеваемости в РФ в 2014 году БОД составляли 13,6 % от всех болезней. [3,4] В структуре заболеваемости органов дыхания лидирующие позиции занимают хроническая обструктивная болезнь легких (ХОБЛ), бронхиальная астма и пневмонии. С ними связано и большое социальное значение, обусловленное временной и стойкой утратой трудоспособности населения и как следствие снижением качества жизни. По данным Всемирной Организации Здравоохранения они включены в «десятку» ведущих причин смертности в мире. [5,6,7] Несмотря на многочисленные предрасполагающие факторы возникновения респираторных заболеваний, большую роль играет качество медицинского обслуживания населения: своевременная диагностика, адекватное лечение, повсеместная профилактика.
Цель исследования:
- Изучение роли медицинской сестры в пульмонологическом отделении
- Анализ работы медицинской сестры в пульмонологическом отделении
Задачи исследования:
- Оценка эффективности уходи за пациентами в пульмонологическом отделении
- Изучение сестринского процесса в пульмонологическом отделении
- Общение с пациентами в пульмонологическом отделении
Объекты исследования:
- Пациенты в пульмонологическом отделении
- Медицинские сестры в пульмонологическом отделении
Предмет исследования:
- Медицинская сестра пульмонологического отделения
Глава I.Теоритическая часть. Часто встречаемые заболевания в пульмонологическом отделении.
Пульмонология («pulmo» – лёгкое и «logos» – учение, наука) — это раздел клинической медицины, занимающийся изучением, диагностикой и лечением заболеваний органов дыхания и дыхательных путей.
Строение дыхательной системы человека
Дыхательная система человека состоит из тканей и органов, обеспечивающих легочную вентиляцию и легочное дыхание. В строении системы можно выделить основные элементы – воздухоносные пути и легкие, и вспомогательные – элементы костно-мышечной системы. К воздухоносным путям относятся: нос, полость носа, носоглотка, гортань, трахея, бронхи и бронхиолы. Легкие состоят из бронхиол и альвеолярных мешочков, а также из артерий, капилляров и вен легочного круга кровообращения. К элементам костно-мышечной системы, связанным с дыханием, относятся ребра, межреберные мышцы, диафрагма и вспомогательные дыхательные мышцы [12].
1.1 Воздухоносные пути
Нос и полость носа служат проводящими каналами для воздуха, в которых он нагревается, увлажняется и фильтруется. В полости носа заключены также обонятельные рецепторы.
Наружная часть носа образована треугольным костно-хрящевым остовом, который покрыт кожей; два овальных отверстия на нижней поверхности – ноздри – открываются каждое в клиновидную полость носа. Эти полости разделены перегородкой. Три легких губчатых завитка (раковины) выдаются из боковых стенок ноздрей, частично разделяя полости на четыре незамкнутых прохода (носовые ходы). Полость носа выстлана слизистой оболочкой. Многочисленные жесткие волоски служат для очистки вдыхаемого воздуха от твердых частиц. В верхней части полости лежат обонятельные клетки.
Трахея начинается у нижнего конца гортани и спускается в грудную полость, где делится на правый и левый бронхи; стенка ее образована соединительной тканью и хрящом. У большинства млекопитающих хрящи образуют неполные кольца. Части, примыкающие к пищеводу, замещены фиброзной связкой. Правый бронх обычно короче и шире левого. Войдя в легкие, главные бронхи постепенно делятся на все более мелкие трубки (бронхиолы), самые мелкие из которых – конечные бронхиолы – являются последним элементом воздухоносных путей. От гортани до конечных бронхиол трубки выстланы мерцательным эпителием [6].
1.2 Легкие
В целом легкие имеют вид губчатых, пористых конусовидных образований, лежащих в обеих половинах грудной полости. Наименьший структурный элемент легкого – долька состоит из конечной бронхиолы, ведущей в легочную бронхиолу и альвеолярный мешок. Стенки легочной бронхиолы и альвеолярного мешка образуют углубления – альвеолы (рис. 2).
Такая структура легких увеличивает их дыхательную поверхность, которая в 50-100 раз превышает поверхность тела. Стенки альвеол состоят из одного слоя эпителиальных клеток и окружены легочными капиллярами. Принято считать, что общая поверхность альвеол, через которую осуществляется газообмен, экспоненциально зависит от веса тела. С возрастом отмечается уменьшение площади поверхности альвеол.
Каждое легкое окружено мешком – плеврой. Наружный листок плевры примыкает к внутренней поверхности грудной стенки и диафрагме, внутренний покрывает легкое. Щель между листками называется плевральной полостью [3].
1.3 Вспомогательные элементы дыхательной системы
Дыхательные мышцы – это те мышцы, сокращения которых изменяют объем грудной клетки. Мышцы, направляющиеся от головы, шеи, рук и некоторых верхних грудных и нижних шейных позвонков, а также наружные межреберные мышцы, соединяющие ребро с ребром, приподнимают ребра и увеличивают объем грудной клетки.
Диафрагма – мышечно-сухожильная пластина, прикрепленная к позвонкам, ребрам и грудине, отделяет грудную полость от брюшной. Это главная мышца, участвующая в нормальном вдохе (рис. 3). При усиленном вдохе сокращаются дополнительные группы мышц. При усиленном выдохе действуют мышцы, прикрепленные между ребрами (внутренние межреберные мышцы), к ребрам и нижним грудным и верхним поясничным позвонкам, а также мышцы брюшной полости; они опускают ребра и прижимают брюшные органы к расслабившейся диафрагме, уменьшая, таким образом, емкость грудной клетки .
Наиболее часто встречаемыми в медицинской практике воспалительными заболеваниями дыхательной системы являются острые воспаления верхних дыхательных путей, воспаление бронхов – бронхит, бронхиальная астма, воспаление легких – пневмония и туберкулез.
2.1 Острое воспаление верхних дыхательных путей
Это наиболее частое заболевание вообще и дыхательной системы, в частности. В разные времена эту болезнь называли по-разному – катар верхних дыхательных путей, острое респираторное заболевание (ОРЗ), острое респираторное вирусное заболевание (ОРВИ). Причины болезни: вирусы (гриппа, парагриппа, аденовирусы, риновирусы, коронавирусы, энтеровирусы); бактерии (стрептококки, менингококки); микоплазма. Основным способствующим фактором является простуда, переохлаждение организма.
Острое воспаление верхних дыхательных путей всегда проявляется общими неспецифическими признаками, обусловленными внедрением вируса и вызываемой им интоксикации организма. Основные проявления болезни – повышение температуры, головные боли, нарушения сна, слабость, мышечные боли, снижение аппетита, тошнота, рвота. Особо тяжелые проявления – заторможенность или возбуждение, расстройства сознания, судороги.7
Ринит – воспаление слизистой оболочки носа. Появляются насморк, выделения из носа, чихание, затрудненное носовое дыхание. Фарингит – воспаление слизистой глотки и дужек. Отмечаются першение в горле, боли при глотании. Ларингит – воспаление гортани. Больных беспокоит осиплость голоса, «лающий кашель». Тонзиллит – или катаральная ангина – воспаление миндалин. Больные жалуются на боли при глотании, миндалины увеличены, слизистая их покрасневшая. Трахеит – воспаление трахеи. Отмечаются чувство саднения за грудиной, сухой мучительный кашель, который может длиться до 2-3 недель.
Лечение острых воспалительных заболеваний верхних дыхательных путей проводится по нескольким направлениям. В ряде случаев можно воздействовать на возбудителя болезни. При гриппе А эффективен ремантадин, аденовирусной инфекции – интерферон. Для лечения самого воспаления применяются противовоспалительные средства, чаще всего парацетамол (акамол) и целый ряд комбинированных лекарственных средств для лечения острых воспалительных заболеваний верхних дыхательных путей [16].
2.2 Воспаление бронхов – бронхит
Различают острый и хронический бронхиты. Острый бронхит развивается обычно вместе с другими признаками острого воспаления верхних дыхательных путей, воспаление как бы спускается вниз от верхних дыхательных путей к бронхам. Основной признак острого бронхита – кашель; сначала сухой, затем с небольшим количеством мокроты. Врач во время осмотра определяет рассеянные сухие свистящие хрипы с обеих сторон.
Хронический бронхит – это хроническое воспалительное заболевание бронхов. Оно течет в течение месяцев и лет, периодически, то обостряется, то затихает. В настоящее время несомненным признается значение трех факторов риска хронического бронхита: курение, полютанты (повышенное содержание пыли, газов во вдыхаемом воздухе) и врожденная недостаточность особого белка альфа-1-антитрипсина. Инфекционный фактор – вирусы, бактерии является причиной обострения заболевания. Основные признаки хронического бронхита – кашель, выделение мокроты, частые простудные заболевания.
Обследование больных хроническим бронхитом включает рентгенографию грудной клетки и исследование функции дыхания с помощью современных компьютеризированных приборов. Рентгенологическое исследование необходимо, главным образом, для исключения других заболеваний дыхательной системы – воспаления легких, опухолей. При исследовании функции легких выявляются признаки бронхиальной обструкции, устанавливается степень тяжести этих нарушений.
Хронический бронхит при длительном течении закономерно приводит к развитию серьезных осложнений – эмфиземе легких, дыхательной недостаточности, своеобразному поражению сердца, бронхиальной астме.
Важнейшим условием для успешного лечения больных хроническим бронхитом является отказ от курения. Это сделать никогда не поздно, но лучше раньше, до развития осложнений хронического бронхита. Во время обострения воспалительного процесса в бронхах назначаются антибиотики и другие противомикробные средства. Назначаются также бронхорасширяющие и отхаркивающие препараты. В период затихания процесса особенно эффективно санаторно-курортное лечение, массаж, лечебная физкультура .
2.3 Бронхиальная астма
Бронхиальная астма – хроническое заболевание, проявляющееся периодически возникающими приступами выраженного затруднения дыхания (удушья). Современная наука рассматривает астму как своеобразный воспалительный процесс, который приводит к возникновению обструкции бронхов – сужению их просвета вследствие ряда механизмов:
спазма мелких бронхов;
отека слизистой бронхов;
повышенного выделения жидкости железами бронхов;
повышенной вязкости мокроты в бронхах.
Для развития астмы большое значение имеют два фактора: 1) наличие у больного аллергии – излишней, извращенной реакции иммунной системы организма на попадание в организм чужеродных белков-антигенов; 2) гиперреактивность бронхов, т.е. их повышенная реакция на любые раздражители в виде сужения просвета бронхов – белки, лекарства, резкие запахи, холодный воздух. Оба эти фактора обусловлены наследственными механизмами.
Приступ бронхиальной астмы имеет типичные признаки. Он начинается внезапно или с появления сухого мучительного кашля, иногда ему предшествует ощущение першения в носу, за грудиной. Быстро развивается удушье, больной делает короткий вдох и далее практически без паузы продолжительный выдох (затруднен выдох). Во время выдоха на расстоянии слышны сухие свистящие хрипы (свистящее дыхание). Врач выслушивает такие хрипы при обследовании больного. Приступ заканчивается самостоятельно или, чаще, под влиянием бронхорасширяющих средств. Исчезает удушье, дыхание становится более свободным, начинает отходить мокрота. Уменьшается число сухих хрипов в легких, постепенно они совсем исчезают.
Длительно протекающая и недостаточно леченая астма может давать серьезные осложнения. Их можно разделить на легочные и внелегочные, нередко они комбинируются. К легочным осложнениям относятся хронический бронхит, эмфизема легких, хроническая дыхательная недостаточность. Внелегочные осложнения – поражение сердца, хроническая сердечная недостаточность.
Лечение бронхиальной астмы – трудная задача, она требует активного участия больных, для которых создаются специальные «школы», где под руководством врачей и сестер пациенты обучаются правильному образу жизни, порядку применения медикаментозных средств.
По мере возможности необходимо устранить факторы риска заболевания: аллергенов, вызывающих приступы; отказаться от приема нестероидных противовоспалительных средств (аспирин, препараты для лечения боли, болезней суставов); иногда помогает смена климата, смена места работы.
2.4 Воспаление легких – пневмония
Пневмония – это воспалительный процесс в легочных альвеолах, примыкающих к ним мельчайших бронхов, микрососудов. Вызывается пневмония чаще всего бактериями – пневмококками, стрептококками, стафилококками. Более редкие возбудители – легионелла, клебсиела, кишечная палочка, микоплазма. Пневмонии могут также вызываться вирусами, но и здесь вторично в воспалении принимают участие бактерии.
Пневмония чаще возникает у людей, перенесших респираторную вирусную инфекцию, курильщиков, злоупотребляющих алкоголем, пожилых и стариков, на фоне хронических заболеваний внутренних органов. Отдельно выделяют пневмонии, возникающие у тяжелых послеоперационных больных в больницах.
По распространенности процесса пневмонии бывает долевыми и сегментарными, когда очаги воспаления большие, и мелкоочаговые с множественными небольшого размера очагами воспаления. Они отличаются по выраженности признаков, тяжести течения, а также от того, какой возбудитель привел к воспалению легких. Точно установить распространенность процесса помогает рентгенологическое исследование легких.
Начало заболевания при крупноочаговой пневмонии острое. Возникает озноб, головные боли, сильная слабость, сухой кашель, боли в грудной клетке при дыхании, одышка. Значительно повышается температура и держится на высоких цифрах, если болезнь не лечить, 7-8 дней. При кашле вначале начинает выделяться мокрота с прожилками крови. Постепенно количество ее увеличивается, она приобретает характер гнойной. Врач при выслушивании легких определяет измененное бронхиальное дыхание. При исследовании крови выявляются увеличение числа лейкоцитов, ускорение СОЭ. Рентгенологически определяется массивное затенение в легких, соответствующее доле или сегменту.
Для очаговой пневмонии характерно более легкое течение. Начало заболевания может быть острым или более медленным, постепенным. Нередко больные указывают, что до появления первых признаков заболевания они перенесли ОРЗ, был кашель, кратковременное повышение температуры. Есть кашель со слизисто-гнойной мокротой, могут быть боли в грудной клетке при дыхании, одышка. При исследовании крови может быть умеренное увеличение числа лейкоцитов, ускорение СОЭ. Рентгенологически определяются большей или меньшей величины очаги затенения, но значительно меньших размеров, чем при крупноочаговой пневмонии.
Тяжелые формы пневмонии с высокой температурой, сильным кашлем, одышкой, болями в груди лучше лечить в больнице, обычно начинают лечение с инъекций пенициллина, а далее в зависимости от эффективности или неэффективности лечения, меняют антибактериальные средства. Водятся также обезболивающие средства, назначается кислород. Больные с более легкими формами воспаления легких могут лечиться дома, антибактериальные средства назначаются внутрь. Помимо антибактериальных средств хороший вспомогательный эффект, особенно на заключительных этапах лечения, оказывает массаж грудной клетки, лечебная физкультура. Лечить больных пневмонией необходимо энергично, добиваясь нормализации картины крови и, самое главное, до исчезновения рентгенологических признаков воспаления.
Среди невоспалительных заболеваний органов дыхания можно выделить обширную группу так называемых профессиональных заболеваний. К профессиональным заболеваниям дыхательной системы относят те, которые возникают у человека вследствие достаточно длительного контакта на производстве с вредными факторами внешней среды. Это бывает тогда, когда тот или иной повреждающий агент существует в форме, позволяющей достаточно глубоко проникать в дыхательные пути, откладывается в слизистой бронхов и альвеол, остается в дыхательных путях длительное время. Легкие могут реагировать на минеральные вещества, органическую пыль, взвешенные частицы в виде аэрозолей и на раздражающие газы. Наиболее неблагоприятное воздействие на дыхательную систему из минеральных веществ оказывают асбест, кремнезем, угольная пыль [20].
Виды профессиональных заболеваний органов дыхания
Асбест вызывает развитие асбестоза, который приводит к разрастанию соединительной ткани в легких (фиброз), проявляющемуся нарастающей одышкой, сухим кашлем. Кроме того, он может приводить к изолированному заболеванию плевры — плевриту, является фактором риска для развития рака легкого.
Кремнезем (песок, кварц), угольная пыль вызывают заболевания, которое называются силикозом, антракозом или пневмокониозом. Сущность этой группы заболеваний состоит в прогрессирующем развитии фиброза в легких в результате длительного воздействия пыли. В течение длительного времени признаков болезни может не быть, в то время как рентгенологические изменения выражены значительно. Очаги затенений при пневмокониозах наиболее густо расположены в средних и боковых частях легкого, они разной величины, с неправильными контурами, плотные, располагаются симметрично с обеих сторон, в прикорневой зоне их практически нет. Наряду с очагами уплотнения выявляются признаки эмфиземы легких. Длительное течение болезни постепенно приводит к нарушению функции дыхательной системы, усиливается одышка, кашель.
Органическая пыль. Длительные контакты с органической пылью вызывают ряд болезней. Биссиноз возникает вследствие воздействия хлопковой пыли. «Легкое фермера» обусловлено воздействием заплесневелого сена, в котором содержатся споры грибков актиномицетов. Близкие к ним заболевания вызывает злаковая пыль у рабочих элеваторов. При воздействии органической пыли поражаются оба легких по типу фиброзирующего альвеолита. Признаками его являются одышка с затрудненным как вдохом, так и выдохом, кашлем, который усиливается при попытке больного более глубоко вдохнуть. Характерны рентгенологические изменения, и очень рано выявляются признаки дыхательной недостаточности при спирографии.
Контакты с аэрозолями вызывают профессиональную бронхиальную астму, промышленный обструктивный бронхит. В качестве причин этих заболеваний чаще всего называют соли платины, формальдегид, древесную пыль (особенно туи), перхоть и выделения животных на животноводческих фермах, птицефабриках, зерно и зерновой мусор на токах и элеваторах. Признаками астмы являются периодически возникающие приступы удушья с резко затрудненным выдохом. Обструктивный бронхит проявляется длительным кашлем и практически постоянной одышкой .
3.2 Профилактика и лечение профессиональных заболеваний органов дыхания
Лечение профессиональных заболеваний легких задача довольно трудная, поэтому во всех развитых странах особое внимание уделяется предупреждению этих болезней, их раннему выявлению. В законодательном порядке устанавливается проведение технических и санитарно-технических мероприятий на предприятиях с вредными условиями работы. Важная роль принадлежит профилактическим осмотрам рабочих, обязательно включающих осмотр врача, рентгеновское исследование легких, спирографию.
С целью снижения риска возникновения заболеваний дыхательной системы, следует строго следовать положениям техники безопасности. Для уменьшения количества вдыхаемых токсинов целесообразно использовать защитную маску, респиратор или другое подобное приспособление.
Важно отказаться от курения, так как оно повышает риск развития многих профессиональных заболеваний легкий и ухудшает симптом.
1.
Должностная инструкция
медицинской сестры
пульмонологического
отделения
Попов Сергей 292 группа
2.
Особенностиности работы мед сестры
пульмонологического отделения
1. Профилактики вспышки внутрибольничной инфекции Работа
среднего персонала в пульмонологическом отделении отличается
определенной спецификой. Для профилактики вспышки
внутрибольничной инфекции медсестра должна проводить ряд
санитарно-гигиенических мероприятий:
1) следить, чтобы у больных с кашлем обязательно была
плевательница с завинчивающейся крышкой. Плевательницу
необходимо дезинфицировать 3 %-ным раствором хлорамина;
2) часто (не реже 4- 6 раз в сутки) проветривать палаты и лечебные
кабинеты;
3) для дезинфекции воздуха использовать ультрафиолетовые лампы,
включая их 2 раза в день на 10- 15 мин;
4) следить за ежедневной влажной уборкой палат и больничных
помещений. Эта уборка производится не реже 2 раз в день с
применением дезинфицирующих средств (1 %-ный раствор хлорамина).
3.
2. Сбор мокроты При наличии у больного мокроты возникает
необходимость в ее повторных исследованиях — микроскопических,
биологических и т. д. Наиболее достоверные результаты получаются в тех
случаях, когда мокроту получают при бронхоскопии. Однако часто
больной сам сдает мокроту, сплевывая в чистую стеклянную баночку.
Перед сбором мокроты таким образом больной должен обязательно
почистить зубы и прополоскать рот. Мокроту в количестве 3- 5 мл
собирают утром, когда она наиболее богата микрофлорой
4.
3. Подготовка к бронхоскопии Бронхоскопия применяется для осмотра
слизистой оболочки трахеи и бронхов. Она проводится специальным
прибором — бронхоскопом. При подготовке больного к исследованию
накануне исследования необходимо проверить наличие ЭКГ, анализа
крови на время свертывания и длительности кровотечения. Необходимо
выяснить у больного переносимость лекарств, особенно анестетиков.
Ужин накануне должен быть легким, исключаются молоко, капуста, мясо.
Утром больной является для бронхоскопии натощак, ему запрещается
употреблять воду и курить. Очень важным и ответственным является
наблюдение за больным после бронхоскопии, так как возможны
осложнения (появления болей, рвоты, повышение температуры,
выделение крови).
5.
4. Плевральная пункция Плевральная пункция проводится при
заболеваниях плевры, сопровождающихся накоплением жидкости в
плевральной полости. Плевральную пункцию проводят обычно под
местной анестезией 0,5 %-ным раствором новокаина в положении
больного сидя. После обработки кожных покровов спиртом и йодом и
уточнения уровня жидкости пункцию делают, как правило, в VII или VIII
межреберьях по лопаточной или задней подмышечной линиям.
Плевральную пункцию необходимо проводить по верхнему краю ребра,
чтобы не повредить межреберные сосуды и нервы, проходящие вдоль
нижнего края. Пункцию делают длинной толстой иглой, которая
соединена со шприцем резиновой трубкой. Удаление жидкости производят
медленно. После отсасывания, перед тем как отсоединить шприц, на
резиновую трубку накладывают зажим. Иглу извлекают, место прокола
смазывают раствором йода и закрывают стерильным марлевым тампоном.
6.
5. Ингаляция лекарственных веществ Ингаляция лекарственных
веществ используется в лечении больных с заболеваниями органов
дыхания. Лекарственные препараты, вводимые в организм
ингаляционным путем, благодаря всасывающей способности слизистой
оболочки бронхов, кроме местного действия на патологический очаг,
оказывает и общее воздействие на весь организм. Больные принимаются
на ингаляцию только по назначению врача с указанием характера
ингаляции, времени, дозировки, количества и порядка приема процедур.
Ингаляцию следует принимать в спокойном состоянии, до еды. До и после
ингаляции нельзя курить. Во время процедуры медсестра должна следить
за состоянием больного, за работой распылителей. По окончании работы
аппаратура осматривается, маски и наконечники дезинфицируют 3 %-ным
раствором хлорамина, проводят их предстерилизационную обработку и
затем стерилизуют в автоклаве.
7.
I. Общая часть
Основными задачами медицинской сестры пульмонологического кабинета
являются выполнение лечебно-диагностических назначений
Врача-пульмонолога в поликлинике и помощь ему в организации
специализированной медицинской помощи населению, проживающему в
районе деятельности поликлиники, а также рабочим и служащим
прикрепленных предприятий.
Назначение и увольнение медицинской сестры пульмонологического кабинета
осуществляется главным врачом поликлиники в соответствии с действующим
законодательством.
Медицинская сестра пульмонологического кабинета подчиняется
Непосредственно врачу-пульмонологу и работает под его руководством.
В своей работе медицинская сестра пульмонологического кабинета
руководствуется настоящей должностной инструкцией, а также
методическими рекомендациями по совершенствованию медицинской помощи
пульмонологическим больным.
8.
II. Обязанности
Для выполнения своих функций медицинская сестра пульмонологического кабинета обязана:
1. Подготавливать перед амбулаторным приемом врача-пульмонолога рабочее место, контролируя наличие необходимой
медицинской
Документации, инвентаря, оборудования, проверяя исправность аппаратуры и средств оргтехники.
2. Подготавливать и передавать в регистратуру талоны на прием
К врачу на текущую неделю.
3. Приносить перед началом приема из карт хранилища медицинские карты амбулаторных больных, подобранные
регистраторами.
4. Следить за своевременным получением результатов исследований и расклеивать их в медицинские карты амбулаторных
больных.
5. Регулировать поток посещений путем фиксирования соответствующего времени в талонах для повторных больных и выдачи
им талонов.
6. Сообщать в карт хранилище о всех случаях передачи медицинских карт амбулаторных больных в другие кабинеты с целью
внесения соответствующей записи в карту-заменитель.
7. Помогать больным, при необходимости, подготовиться к осмотру врача.
8. Объяснять больным способы и порядок подготовки к лабораторным исследованиям.
9. Вести учет диспансерных больных, своевременно вызывать их
9.
III. Права
Медицинская сестра пульмонологического кабинета имеет право:
— предъявлять требования администрации поликлиники по созданию необходимых условий на
рабочем месте, обеспечивающих качественное выполнение своих должностных обязанностей;
— принимать участие в совещаниях (собраниях) при обсуждении
Работы пульмонологического кабинета;
— получать необходимую информацию для выполнения своих функциональных обязанностей от
врача-пульмонолога, главной (старшей)
Медицинской сестры;
— требовать от посетителей соблюдения правил внутреннего распорядка поликлиники;
— овладевать смежной специальностью;
— давать указания и контролировать работу младшего медицинского персонала
пульмонологического кабинета;
— повышать свою квалификацию на рабочих местах, курсах усовершенствования и пр. в
установленном порядке.
Организация работы медицинской сестры пульмонологического отделения
Работа
медицинской сестры пульмонологического
отделения заключается в наблюдении за
состоянием больных, контроле за
выполнением больными режима лечебного
учреждения. Она также должна запрещать
курить и употреблять алкоголь в
стационаре, следить за соблюдением
двигательного режима. Медицинская
сестра обязана следить за санитарным
состоянием палат, проведением личной
гигиены больных, уметь проводить
необходимые лечебные мероприятия
(постановка банок, горчичников, компрессов,
проведение ингаляций, оксигенотерапии),
уметь ассистировать при проведении
плевроцентеза, четко выполнять врачебные
назначения, следить за питанием больных,
готовить больных к дополнительным
методам обследования системы органов
дыхания.
Соседние файлы в предмете [НЕСОРТИРОВАННОЕ]
- #
- #
- #
- #
- #
- #
- #
- #
- #
- #
- #
I. Общая часть
Основными задачами медицинской сестры пульмонологического кабинета являются выполнение лечебно-диагностических назначений
Врача-пульмонолога в поликлинике и помощь ему в организации специализированной медицинской помощи населению, проживающему в районе деятельности поликлиники, а также рабочим и служащим прикрепленных предприятий.
Назначение и увольнение медицинской сестры пульмонологического кабинета осуществляется главным врачом поликлиники в соответствии с действующим законодательством.
Медицинская сестра пульмонологического кабинета подчиняется
Непосредственно врачу-пульмонологу и работает под его руководством.
В своей работе медицинская сестра пульмонологического кабинета руководствуется настоящей должностной инструкцией, а также методическими рекомендациями по совершенствованию медицинской помощи пульмонологическим больным.
II. Обязанности
Для выполнения своих функций медицинская сестра пульмонологического кабинета обязана:
1. Подготавливать перед амбулаторным приемом врача-пульмонолога рабочее место, контролируя наличие необходимой медицинской
Документации, инвентаря, оборудования, проверяя исправность аппаратуры и средств оргтехники.
2. Подготавливать и передавать в регистратуру талоны на прием
К врачу на текущую неделю.
3. Приносить перед началом приема из картохранилища медицинские карты амбулаторных больных, подобранные регистраторами.
4. Следить за своевременным получением результатов исследований и расклеивать их в медицинские карты амбулаторных больных.
5. Регулировать поток посещений путем фиксирования соответствующего времени в талонах для повторных больных и выдачи им талонов.
6. Сообщать в картохранилище о всех случаях передачи медицинских карт амбулаторных больных в другие кабинеты с целью внесения соответствующей записи в карту-заменитель.
7. Помогать больным, при необходимости, подготовиться к осмотру врача.
8. Объяснять больным способы и порядок подготовки к лабораторным исследованиям.
9. Вести учет диспансерных больных, своевременно вызывать их
На прием к врачу.
10. Участвовать в проведении санитарно-просветительной работы
Среди больных.
11. Систематически повышать свою квалификацию путем изучения
Соответствующей литературы, участия в конференциях, семинарах.
12. Оформлять под контролем врача медицинскую документацию:
Направления на консультацию и во вспомогательные кабинеты, контрольные карты диспансерного наблюдения, статистические талоны,
Санаторно-курортные карты, выписки из медицинских карт амбулаторных больных, направления на МСЭК, листки нетрудоспособности,
Дневник работы среднего медицинского персонала и др.
III. Права
Медицинская сестра пульмонологического кабинета имеет право:
— предъявлять требования администрации поликлиники по созданию необходимых условий на рабочем месте, обеспечивающих качественное выполнение своих должностных обязанностей;
— принимать участие в совещаниях (собраниях) при обсуждении
Работы пульмонологического кабинета;
— получать необходимую информацию для выполнения своих функциональных обязанностей от врача-пульмонолога, главной (старшей)
Медицинской сестры;
— требовать от посетителей соблюдения правил внутреннего распорядка поликлиники;
— овладевать смежной специальностью;
— давать указания и контролировать работу младшего медицинского персонала пульмонологического кабинета;
— повышать свою квалификацию на рабочих местах, курсах усовершенствования и пр. в установленном порядке.
IV. Оценка работы и ответственность
Оценка работы медицинской сестры пульмонологического кабинета
Проводится врачом-пульмонологом, главной (старшей) медицинской
Сестрой на основании учета выполнения ею своих функциональных
Обязанностей, соблюдения правил внутреннего распорядка, трудовой
Дисциплины, морально-этических норм, общественной активности.
Медицинская сестра пульмонологического кабинета несет ответственность за нечеткое и несвоевременное выполнение всех пунктов
Данной инструкции. Виды персональной ответственности определяются
В соответствии с действующим законодательством.
Вернуться к перечню должностей
