ДОЛЖНОСТНАЯ ИНСТРУКЦИЯ ЗАВЕДУЮЩЕГО ТРАВМОТОЛОГИЧЕСКИМ ОТДЕЛЕНИЕМ
ДОЛЖНОСТНАЯ ИНСТРУКЦИЯ Заведующего травматологическим отделением
«____» _________ 2008 г.
I .Общие положения
1. На должность заведующего травматологическим отделением назначается лицо, имеющее высшее медицинское образование, документ о присвоении звания врача-специалиста и первую или высшую квалификационную категорию.
2. Назначение на должность заведующего травматологическимотделением и освобождение от нее производится приказом главного врача поликлиники .
3. Заведующий травматологическим отделением должен знать:
3.1. Законы Российской Федерации и иные нормативные правовые акты по вопросам здравоохранения.
3.2. Методы оказания лекарственной и неотложной медицинской помощи населению.
3.3. Теоретические знания по избранной специальности, по организационной, диагностической, консультативной, лечебной, профилактической работе.
3.4. Современные методы лечения, диагностики и лекарственного обеспечения больных.
3.5. Основы врачебно-трудовой экспертизы.
3.6. Способы взаимодействия с другими врачами-специалистами, различными службами, учреждениями, в том числе страховыми компаниями, ассоциациями врачей и т.п.
3.7. Основы функционирования бюджетно-страховой медицины и обеспечения первичной медико-санитарной помощью населению.
3.8. Законодательство о труде и охране труда Российской Федерации.
3.9. Правила внутреннего трудового распорядка.
3.10. Правила и нормы охраны труда, техники безопасности, производственной санитарии и противопожарной защиты.
3.11. Нормативные документы по организации работы с наркотическими лекарственными средствами и психотропными веществами.
3.12.Основы экспертизы качества медицинской помощи.
3.13. Заведующий отделением непосредственно подчиняется заместителю главного врача по медицинской части.
4. На время отсутствия заведующего отделением (командировка, отпуск, болезнь, пр.) его обязанности исполняет лицо, назначенное приказом руководителя учреждения.
II. Должностные обязанности Заведующий травматологическим отделением
Заведующий травматологическим отделением:
1. Организует работу по оказанию первичной медико- санитарной помощи травматологическим больным. Свою деятельность осуществляет на основе стандартов медицинской помощи, клинических протоколов, национальных рекомендаций, иных нормативных документов, определяющих технологию лечебно-диагностического процесса, порядок организации медицинской помощи, с учетом особенностей пациента и условий оказания медицинской помощи.
2. Осуществляет постоянный контроль:
-исполнения лечащими врачами функций по организации и проведению лечебно- диагностического процесса в соответствии с утвержденными стандартами и протоколами;
-производства экспертизы нетрудоспособности врачами отделения;
-организации медицинской помощи больным, имеющим право на получения набора социальных услуг;
-ведения медицинской документации всех больных обратившихся в отделение;
В процессе контроля использует унифицированные правила, процедуры, алгоритмы, методические приемы, способы обобщения и статистического анализа.
3. Организует и проводит экспертизу нетрудоспособности в соответствии с функциональными обязаннастями заведующего отделением по производству экспертизы.
4. Внедряет в практику работы отделения передовые формы и методы лечения диагностики, профилактики заболеваний.
5. Ежемесячно составляет и представляет на утверждение администрации график работы персонала отделения; составляет график отпусков.
6. Оказывает консультативную помощь врачам-травматологам , лечащим врачам других отделений.
7. Ежемесячно анализирует обоснованность госпитализации, оперативную активность, качество ведения диспансерной группы больных, выполнение утвержденных производственных объемов.
8. Проводит работу с врачами отделения по повышению уровня квалификации путем осуществления клинических разборов сложных случаев диагностики и лечения, анализа расхождения диагноза госпитализированных больных.
9. Своевременно доводит до сведения персонала отделения соответствующие приказы и распоряжения администрации.
10. Осуществляет контроль за своевременной и правильной передачи сведений об обратившихся с телесными повреждениями в ГУВД .
11. Соблюдает и требует от персонала отделения соблюдения трудовой дисциплины и правил внутреннего трудового распорядка.
12. В установленные сроки представляет отчеты о работе отделения.
13. Требует от персонала отделения выполнения производственных объемов.
14. Соблюдает принципы врачебной этики и деонтологии.
15. Повышает свою квалификацию.
16. Квалифицированно исполняет поручения заместителей главного врача, главного врача.
17. Обеспечивает участие врачей и медицинских сестер в работе врачебно- сестринских поликлиники.
18. Проводит утренние конференции с отчетом дежурной смены за прошедшие сутки.
19. Осуществляет контроль соблюдения в отделении сан-эпид режима.
20. Определять потребность отделения в оборудовании, медикаментах, расходных материалах.
III. Права
Заведующий отделением имеет право:
1. Контролировать работу подчиненного ему врачебного, среднего и младшего медицинского персонала.
2. Вносить предложения по вопросам улучшения медико-социальной помощи.
3. Принимать участие в совещаниях, научно-практических конференциях по вопросам лечебно-профилактической помощи.
4. Использовать медицинские учреждения для повышения своей квалификации.
5. Проводить в установленном порядке экспертизу качества оказания медицинской помощи пациенту другими специалистами.
IV.Ответственность Заведующий травматологическим отделением
Заведующий травматологическим отделением несет ответственность:
1.За ненадлежащее исполнение или неисполнение своих должностных обязанностей, предусмотренных настоящей должностной инструкцией, — в пределах действующего трудового законодательства Российской Федерации.
2. За противоправные действия или бездействие, повлекшие за собой ущерб здоровью или смерть пациента, иные правонарушения, совершенные в процессе осуществления своей деятельности, — в пределах действующего административного, уголовного и гражданского законодательства Российской Федерации.
3. За своевременное и качественное исполнение по отделению утвержденных производственных объемов
Главного врача
Согласовано:
С инструкцией ознакомлен

Что делать, если работодатели вас считают «оверквалифайд»? И как таким людям удается найти работу
| Фев 26, 2022 | HR Статьи, Подбор персонала, Статьи Новое | 0 Comments
Анна Соколова «Вы оверквалифайд для этой позиции», — такой вежливый отказ от рекрутера рискуют услышать те, кто имеет большой опыт работы, ведь он может быть избыточным для вакансии. The Village узнал у специалистов по HR, почему они отказывают слишком…

Что такое one day offer, который набирает популярность в найме: как устроена процедура, какие плюсы и риски
HR практик | Фев 22, 2022 | HR Статьи, Подбор персонала, Статьи Новое | 0 Comments
Алёна Владимирская Самое модное сейчас: one day offer (odo). Суть ясна — кандидата проводят по всем этапам собеседований за один рабочий день, чтобы в конце дня либо выставить оффер, либо отказать. Для кого предназначен Конечно, не для топов. Но для дефицитных…

«У меня появилось новое хобби»: британец четыре месяца ходит на собеседования, чтобы развлечься. Устраиваться на работу он не намерен
HR практик | Фев 1, 2022 | HR Статьи, Подбор персонала, Статьи Новое | 0 Comments
Пользователь Reddit из Великобритании Рогз (R_o_g_z) поделился с интернет-пользователями своим необычным хобби — ходить на собеседования без намерения устроиться на работу. «У меня вроде как появилось новое хобби. <…> В течение последних четырех месяцев…

ТОП навыки HR-специалиста и как их развить
HR практик | Ноя 1, 2021 | HR Статьи, Подбор персонала, Статьи Новое | 0 Comments
HR-специалист не только занимается отбором персонала, но еще и является связующим звеном между руководством компании и командой. Чтобы стать незаменимым сотрудником и претендовать на более высокие позиции — возможно, возглавить HR-отдел, нужно обладать специфическими…

«Искать людей надо с азартом»: старейший рекрутер Владивостока про необычные вакансии, поиск водолазов и лукизм клиентов
HR практик | Окт 27, 2021 | HR Статьи, Подбор персонала, Статьи Новое | 0 Comments
Сотрудники кадровых агентств ежедневно просматривают десятки резюме и тратят месяцы, пытаясь закрыть вакансию и подобрать подходящих специалистов по запросам клиентов. Порой требования работодателей вызывают у рекрутеров много вопросов: довольно сложно отыскать…
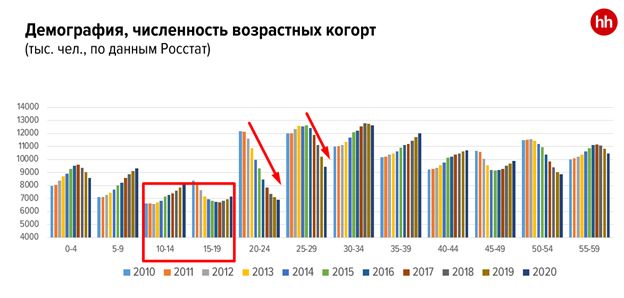
Демография и рынок труда
HR практик | Июл 16, 2021 | HR Статьи, Подбор персонала, Статьи Новое | 0 Comments
Наталья Данина Мы сплошь и рядом встречаемся с кейсами, когда бизнес считает, что HR последнее время стал очень плохо работать (ага, до этого работал хорошо, а потом вдруг раз, и перестал). И уж если нет пророка в своем отечестве, то может к внешнему человеку…

Исследование: сотрудники-звезды снижают эффективность команд
HR практик | Май 15, 2021 | HR Статьи, Подбор персонала, Статьи Новое | 0 Comments
читается, что талантливые сотрудники в штате автоматически помогут компании достичь лучших результатов. Но на практике звезды в коллективе могут стать как благом, так и проклятием, пишет BBC. Эксперименты показывают, что зачастую они снижают общую эффективность…

Поиск работы с препятствиями: как бороться с ATS
HR практик | Мар 25, 2021 | HR Статьи, Подбор персонала, Статьи Новое | 0 Comments
Шесть способов убедиться, что ваше резюме преодолеет роботов ATS Поиск работы процесс длительный, не всегда предсказуемый, но он включает обязательный элемент — это поток стандартных писем с отказами. Они часто кажутся произвольными, как будто никто на самом деле не…

О чем стоит врать на собеседовании? И чего придумывать не нужно
Елена | Сен 24, 2020 | HR Статьи, Подбор персонала, Статьи Новое | 0 Comments
Автор Анна Соколова The Village продолжает отвечать на важные вопросы о работе и карьере. На этот раз мы спросили специалистов сферы HR, когда стоит врать и приукрашивать свои достижения на собеседовании, а когда это делать категорически не стоит. Екатерина Котова …

Опрос: каждый шестой владелец бизнеса учитывает знак зодиака при выборе работников
Елена | Авг 17, 2020 | HR Статьи, Подбор персонала, Статьи Новое | 0 Comments
Каждый шестой владелец (16%) бизнеса обращает внимание на знаки зодиака соискателей. При этом лишь 5% HR-специалистов учитывают знак зодиака кандидата, об этом свидетельствуют результаты исследования сервиса «Работа.ру«, которые имеются в распоряжении ТАСС….
Должностная инструкция по специальности «Заведующий отделением ЛПУ»
![]()
Вы можете скачать должностную инструкцию заведующего отделением ЛПУ бесплатно.
Должностные обязанности заведующего отделением ЛПУ.
Утверждаю
________________________________ (Фамилия, инициалы)
(наименование учреждения, его ________________________
организационно- правовая форма) (директор; иное лицо
уполномоченное утверждать
должностную инструкцию)
00.00.201_г.
м.п.
ДОЛЖНОСТНАЯ ИНСТРУКЦИЯ
ЗАВЕДУЮЩЕГО ОТДЕЛЕНИЕМ ЛПУ
______________________________________________
(наименование учреждения)
00.00.201_г. №00
I. Общие положения
1.1. Настоящая должностная инструкция определяет должностные обязанности, права и ответственность заведующего отделением ЛПУ _____________________ (далее – «предприятие»).
1.2. На должность заведующего отделением ЛПУ назначается лицо, имеющее высшее медицинское образование, послевузовскую подготовку и стаж работы по специальности, соответствующей профилю отделения, не менее 3 лет.
1.3. Назначение на должность заведующего отделением ЛПУ и освобождение от нее производится в установленном действующим трудовым законодательством порядке приказом руководителя учреждения здравоохранения.
1.4. Заведующий отделением ЛПУ подчиняется непосредственно _____________________
(заведующему отделением, заместителю главного врача)
1.5. Заведующий отделением ЛПУ должен знать:
— законы Российской Федерации и иные нормативно-правовые акты, регламентирующие деятельность учреждений здравоохранения;
— действующие нормативно — методические документы, регламентирующие деятельность медицинских учреждений;
— принципы и методы организации медицинской помощи по своей специальности (по профилю отделения);
— организацию социальной и медицинской реабилитации больных;
— основы госсанэпиднадзора;
— статистику состояния здоровья населения, а также его критерии и показатели состояние здоровья;
— организацию экспертизы временной нетрудоспособности и медико-социальной экспертизы;
— организацию санитарного просвещения, пропаганды здорового образа жизни и гигиенического воспитания;
— организацию лекарственного обеспечения населения и ЛПУ;
— основы организации службы медицины катастроф;
— основы медицинской этики и деонтологии;
— теоретические основы, принципы и методы диспансеризации;
— правила и нормы охраны труда, производственной санитарии, техники безопасности и противопожарной защиты;
— основы трудового законодательства Российской Федерации
— правила внутреннего трудового распорядка;
1.6. Во время отсутствия заведующего отделением ЛПУ (командировка, отпуск, болезнь и пр.) его обязанности в установленном порядке исполняет назначаемое лицо, несущее полную ответственность за их надлежащее исполнение.
II. Должностные обязанности
Заведующий отделением ЛПУ:
2.1. Осуществляет руководство отделением ЛПУ.
2.2. Организует работу коллектива по оказанию качественной медицинской помощи больным.
2.3. Обеспечивает организацию хозяйственной деятельности и лечебно-профилактической отделения.
2.4. Обеспечивает и контролирует выполнение сотрудниками отделения, больными и посетителями правил внутреннего распорядка, охраны труда, санитарно-эпидемиологического режима, противопожарной безопасности.
2.5. Оказывает консультативную и организационно-методическую помощь сотрудникам ЛПУ по своей специальности.
2.6. Участвует в подготовке статистических отчетов,
2.7. Проводит санитарно-просветительную работу
2.8. Руководит нижестоящим медицинским персоналом
2.9. Проводит контроль за правильностью проведения диагностических и лечебных процедур, а также за эксплуатацией оборудования и аппаратуры, инструментария, лекарственных препаратов, реактивов
2.10. Ведёт контроль за соблюдением правил техники безопасности и охраны труда нижестоящим медицинским персоналом.
2.11. Своевременно и квалифицированно исполняет приказы, распоряжения и поручения руководства учреждения
2.12. Соблюдает правила внутреннего распорядка.
2.13. Соблюдает правила требования охраны труда, производственной санитарии и техники безопасности
2.14. Своевременно и квалифицированно исполняет приказы, распоряжения и поручения руководства учреждения
2.15. Соблюдает правила внутреннего распорядка.
2.16. Соблюдает правила требования охраны труда, производственной санитарии и техники безопасности
III. Права
Заведующий отделением ЛПУ имеет право:
3.1. Вносить предложения руководству предприятия по вопросам оптимизации и совершенствования медико-социальной помощи, в том числе по вопросам своей трудовой деятельности.
3.2. Требовать от руководства учреждения оказания содействия в исполнении своих должностных обязанностей и прав.
3.3. Получать информацию от специалистов предприятия, необходимую для эффективного выполнения своих должностных обязательств.
3.4. Проходить в установленном порядке аттестацию с правом получения соответствующей квалификационной категории.
3.5. Принимать участие в работе совещаний, научно-практических конференций и секций по вопросам, относящимся к своей профессиональной деятельности.
3.6. Пользоваться трудовыми правами в соответствии с Трудовым кодексом Российском Федерации
IV. Ответственность
Заведующий отделением ЛПУ несет ответственность:
4.1. За надлежащее и своевременное исполнение возложенных на него должностных обязанностей, предусмотренных настоящей должностной инструкцией
4.2. За организацию своей работы и квалифицированное выполнение приказов, распоряжений и поручений от руководства предприятия.
4.3. За обеспечение соблюдения подчиненными ему работниками своих обязанностей.
4.4. За несоблюдение правил внутреннего порядка и правил техники безопасности.
За совершенные в процессе проведения лечебных мероприятий правонарушения или бездействие; за ошибки в процессе осуществления своей деятельности, повлекшие за собой тяжкие последствия для здоровья и жизни пациента; а также за нарушение трудовой дисциплины, законодательных и нормативно-правовых актов заведующий отделением ЛПУ может быть привлечен в соответствии с действующим законодательством в зависимости от тяжести проступка к дисциплинарной, материальной, административной и уголовной ответственности.
Руководитель структурного подразделения: _____________ __________________
(подпись) (фамилия, инициалы)
00.00.201_г.
С инструкцией ознакомлен,
один экземпляр получил: _____________ __________________
(подпись) (фамилия, инициалы)
00.00.201_г.
![]()
I. Общие положения
1. На должность заведующего отделением
назначается лицо, имеющее высшее образование — специалитет по одной из
специальностей: «Лечебное дело», «Педиатрия»,
«Медико-профилактическое дело», «Стоматология» и обучение
по программе интернатуры/ординатуры по основной специальности.
2. Опыт практической работы врачом-специалистом
не менее трех лет.
3. Дополнительные требования:
— сертификат специалиста или
свидетельство об аккредитации специалиста по основной специальности и повышение
квалификации по специальности «Организация здравоохранения и общественное
здоровье»;
— прохождение обязательных
предварительных (при поступлении на работу) и периодических медицинских
осмотров (обследований), а также внеочередных медицинских осмотров
(обследований) в порядке, установленном законодательством Российской Федерации;
— отсутствие ограничений на
осуществление медицинской деятельности, в соответствии с законодательством
Российской Федерации.
4. Назначение на должность заведующего
отделением, а также освобождение от нее производится приказом руководителя организации.
5. Заведующий отделением должен знать:
5.1. Принципы
и методы мотивации работников структурного подразделения медицинской
организации
5.2. Программы
государственных гарантий бесплатного оказания гражданам медицинской помощи,
территориальные программы государственных гарантий бесплатного оказания
гражданам медицинской помощи
5.3. Порядки
оказания медицинской помощи, стандарты медицинской помощи, клинические
рекомендации (протоколы лечения) по вопросам оказания медицинской помощи в
соответствии с профилем деятельности медицинской организации
5.4. Методологию
анализа и оценки показателей, характеризующих деятельность медицинской
организации, и показателей здоровья населения
5.5. Порядок
создания и деятельности врачебной комиссии
5.6. Требования
к оформлению документации
5.7. Навыки
делового общения: деловая переписка, электронный документооборот
5.8. Принципы
и методы планирования деятельности структурного подразделения медицинской
организации
5.9. Требования
по обеспечению безопасности персональных данных пациентов и сведений,
представляющих врачебную тайну
5.10.
Трудовое законодательство Российской Федерации и иные нормативные правовые акты
в сфере здравоохранения
5.11.
Особенности санитарно-эпидемиологического режима медицинской организации
5.12.
Правила эксплуатации медицинской техники в структурном подразделении
медицинской организации
5.13.
Виды, формы и методы внутреннего контроля качества и безопасности медицинской
деятельности в структурном подразделении медицинской организации
5.14.
Правила внутреннего трудового распорядка медицинской организации
5.15.
Основы менеджмента качества и безопасности медицинской деятельности в
структурном подразделении медицинской организации
5.16.
Методику сбора жалоб и анамнеза у пациентов (их законных представителей)
5.17.
Методику физикального исследования пациентов (осмотр, пальпация, перкуссия,
аускультация)
5.18.
Клинические признаки внезапного прекращения кровообращения и (или) дыхания
5.19.
Правила проведения базовой сердечно-легочной реанимации
5.20.
___________________________________________________________________________
6. Заведующий отделением подчиняется
непосредственно ____________.
7. На время отсутствия заведующего
отделением (отпуск, болезнь, пр.) его обязанности исполняет лицо, назначенное в
установленном порядке. Данное лицо приобретает соответствующие права и несет
ответственность за надлежащее их исполнение.
8. Заведующий отделением должен
соблюдать:
— врачебную тайну;
— клятву врача;
— принципы врачебной этики и
деонтологии в работе с пациентами (их законными представителями), коллегами;
— требования охраны труда и
пожарной безопасности, правил внутреннего трудового распорядка;
— законодательство Российской
Федерации в сфере охраны здоровья, в том числе прав граждан в сфере охраны
здоровья.
9.
________________________________________________________________
II. Должностные обязанности
В обязанности заведующего отделением входит:
1. Организация
деятельности структурного подразделения медицинской организации:
— Организация
работы структурного подразделения медицинской организации
— Организация
документооборота в структурном подразделении медицинской организации
— Разработка
системы мотивации работников структурного подразделения медицинской организации
— Организация
непрерывного совершенствования профессиональных знаний и навыков в течение
трудовой жизни, а также постоянное повышение профессионального уровня и
расширение квалификации медицинских работников структурного подразделения
медицинской организации
— Взаимодействие
с руководством медицинской организации и другими подразделениями медицинской
организации
— Работа
во врачебной комиссии медицинской организации
— Организация
предоставления информационно-справочных материалов по профилактике социально
значимых заболеваний, курения, алкоголизма, наркомании, включая просвещение и
информирование граждан о факторах риска для их здоровья, формирование мотивации
к ведению здорового образа жизни
— Формирование
и поддержание корпоративной культуры медицинской организации
2. Планирование
деятельности структурного подразделения медицинской организации:
— Планирование
ресурсного обеспечения деятельности структурного подразделения медицинской
организации
— Анализ
результатов деятельности структурного подразделения медицинской организации
— Разработка
и планирование показателей деятельности работников структурного подразделения
медицинской организации
— Планирование
деятельности структурного подразделения медицинской организации
— Составление
графика работы, графика сменности и графика отпусков медицинских работников
структурного подразделения медицинской организации
3. Контроль
деятельности структурного подразделения медицинской организации:
— Организация
мероприятий по обеспечению внутреннего контроля качества и безопасности
медицинской деятельности в структурном подразделении медицинской организации
— Разработка
проектов локальных актов медицинской организации
— Контроль
состояния ресурсного обеспечения деятельности структурного подразделения
медицинской организации
— Обеспечение
соблюдения требований к эксплуатации медицинских изделий в структурном
подразделении медицинской организации
— Контроль
выполнения работниками структурного подразделения медицинской организации
правил внутреннего трудового распорядка, санитарно-эпидемиологического режима
4. Оказание
медицинской помощи в экстренной форме:
— Оценка
состояния пациента, требующего оказания медицинской помощи в экстренной форме
— Распознавание
состояний, представляющих угрозу жизни пациентов, включая состояние клинической
смерти (остановка жизненно важных функций организма человека (кровообращения и
(или) дыхания), требующих оказания медицинской помощи в экстренной форме
— Оказание
медицинской помощи в экстренной форме пациентам при состояниях, представляющих
угрозу жизни пациентов, в том числе клинической смерти (остановка жизненно
важных функций организма человека (кровообращения и (или) дыхания)
— Применение
лекарственных препаратов и медицинских изделий при оказании медицинской помощи
в экстренной форме
III. Права
Заведующий отделением имеет право:
1. Запрашивать и получать
необходимую информацию, а также материалы и документы, относящиеся к вопросам
своей деятельности.
2. Повышать квалификацию,
проходить переподготовку (переквалификацию)
3. Принимать участие в
обсуждении вопросов, входящих в его функциональные обязанности.
4. Вносить предложения и
замечания по вопросам улучшения деятельности на порученном участке работы.
5. Требовать от руководства
организации оказания содействия, в том числе обеспечения
организационно-технических условий и оформления установленных документов,
необходимых для исполнения должностных обязанностей.
6. Принимать самостоятельные
решения, руководствуясь квалификационными требованиями и должностными
обязанностями
7. ___________________________________________________________
IV. Ответственность
Заведующий отделением несет
ответственность:
1. За ненадлежащее исполнение
или неисполнение своих должностных обязанностей, предусмотренных настоящей
должностной инструкцией, — в пределах, определенных действующим трудовым
законодательством Российской Федерации.
2. За правонарушения,
совершенные в процессе осуществления своей деятельности, — в пределах,
определенных действующим административным, уголовным и гражданским
законодательством Российской Федерации.
3. За причинение материального
ущерба — в пределах, определенных действующим трудовым и гражданским
законодательством Российской Федерации.
4.
____________________________________________________________________
Настоящая
должностная инструкция разработана в соответствии с положениями (требованиями)
Трудового кодекса Российской Федерации от 30.12.2001 г. № 197 ФЗ (ТК РФ) (с
изменениями и дополнениями), профессионального стандарта «Специалист в области организации
здравоохранения и общественного здоровья»
утвержденного приказом Министерства труда и социальной защиты Российской
Федерации от 7 ноября 2017г. №768н и иных нормативно–правовых актов,
регулирующих трудовые отношения.
Поделиться ссылкой:
Данный документ включен в перечень НПА, на которые не распространяется требование об отмене с 01.01.2021, установленное ФЗ от 31.07.2020 N 247-ФЗ.
Заведующий структурным подразделением (отделом, отделением, лабораторией, кабинетом, отрядом) — врач-специалист
Заведующий структурным подразделением (отделом, отделением,
лабораторией, кабинетом, отрядом) — врач-специалист
Должностные обязанности. Осуществляет руководство деятельностью структурного подразделения (отдела, отделения, лаборатории, кабинета, отряда) медицинской организации в соответствии с положением о структурном подразделении, его функциями и задачами. Совершенствует формы и методы работы, планирование и прогнозирование деятельности структурного подразделения, расстановку кадров на рабочих местах и их использование в соответствии с квалификацией, формирование нормативной и методической базы, базы материально-технических средств лабораторной и инструментальной диагностики. Координирует деятельность структурного подразделения с другими структурными подразделениями медицинской организации, обеспечивает их взаимосвязь в работе. Осуществляет контроль за работой персонала структурного подразделения, качеством проводимого лечения, за соблюдением стандартов медицинской помощи при выполнении медицинским персоналом перечня работ и услуг для диагностики заболевания, оценки состояния больного и клинической ситуации, для лечения заболевания, состояния больного, клинической ситуации в соответствии со стандартом медицинской помощи. Обеспечивает соблюдение трудового законодательства и охраны труда в структурном подразделении. Принимает меры по обеспечению выполнения работниками структурного подразделения своих должностных обязанностей и правил внутреннего трудового распорядка, требований стандартизации и метрологического обеспечения исследований, измерений, испытаний. Разрабатывает перспективные и текущие планы работы структурного подразделения, осуществляет контроль за выполнением этих планов. Анализирует работу структурного подразделения за отчетный период, представляет отчет о работе структурного подразделения в установленном порядке. Осуществляет контроль за качеством ведения медицинской документации. Организует получение работниками структурного подразделения дополнительного профессионального образования (повышение квалификации, профессиональная переподготовка) в соответствии с законодательством Российской Федерации. Систематически повышает профессиональную квалификацию.
Должен знать: Конституцию Российской Федерации; законы и иные нормативные правовые Российской Федерации в сфере здравоохранения, защиты прав потребителей и санитарно-эпидемиологического благополучия населения; нормативные правовые акты, регулирующие вопросы оборота сильнодействующих, психотропных и наркотических средств; нормативные и методические документы по направлению профессиональной деятельности; принципы организации труда; основы планово-экономической и финансовой деятельности медицинской организации; порядок исполнения хозяйственных и трудовых договоров; формы и методы организации гигиенического образования и воспитания населения; порядок ведения первичной учетно-отчетной документации; медицинскую этику; психологию профессионального общения; основы трудового законодательства; правила по охране труда и пожарной безопасности.
Требования к квалификации. Высшее профессиональное (медицинское) образование, послевузовское профессиональное образование и (или) дополнительное профессиональное образование и сертификат специалиста по специальности в соответствии с Квалификационными требованиями к специалистам с высшим и послевузовским медицинским и фармацевтическим образованием в сфере здравоохранения, утверждаемыми в установленном порядке, стаж работы по специальности не менее 5 лет.
Должностные обязанности врача травматолога ортопеда стационара. Должностная инструкция врача травматолога. Оперативное и закрытое вмешательство
Должностная инструкция врача-травматолога-ортопеда
1. Общие положения
1. Настоящая должностная инструкция определяет должностные обязанности, права и ответственность врача-травматолога-ортопеда.
2. На должность врача-травматолога-ортопеда назначается лицо, имеющее высшее медицинское образование, прошедшее послевузовскую подготовку или специализацию по специальности «Травматология и ортопедия».
3. Врач-травматолог-ортопед должен знать основы законодательства РФ о здравоохранении; нормативно-правовые документы, регламентирующие деятельность учреждений здравоохранения; основы организации лечебно-профилактической помощи в больницах и амбулаторно-поликлинических учреждениях, скорой и неотложной медицинской помощи, службы медицины катастроф, санитарно-эпидемиологической службы, лекарственного обеспечения населения и ЛПУ; теоретические основы, принципы и методы диспансеризации; организационно-экономические основы деятельности учреждений здравоохранения и медицинских работников в условиях бюджетно-страховой медицины; основы социальной гигиены, организации и экономики здравоохранения, медицинской этики и деонтологии; правовые аспекты медицинской деятельности; общие принципы и основные методы клинической, инструментальной и лабораторной диагностики функционального состояния органов и систем человеческого организма; этиологию, патогенез, клиническую симптоматику, особенности течения, принципы комплексного лечения основных заболеваний; правила оказания неотложной медицинской помощи; основы экспертизы временной нетрудоспособности и медико-социальной экспертизы; основы санитарного просвещения; правила внутреннего трудового распорядка; правила и нормы охраны труда, техники безопасности, производственной санитарии и противопожарной защиты.
По своей специальности врач-травматолог-ортопед должен знать современные методы профилактики, диагностики, лечения и реабилитации; содержание и разделы травматологии и ортопедии как самостоятельной клинической дисциплины; задачи, организацию, структуру, штаты и оснащение службы травматологии и ортопедии; действующие нормативно-правовые и инструктивно-методические документы по специальности; правила оформления медицинской документации; порядок проведения экспертизы временной нетрудоспособности и медико-социальной экспертизы; принципы планирования деятельности и отчетности службы травматологии и ортопедии; методы и порядок контроля ее деятельности.
4. Врач-травматолог-ортопед назначается на должность и освобождается от должности приказом главного врача ЛПУ в соответствии с действующим законодательством РФ.
5. Врач-травматолог-ортопед непосредственно подчиняется заведующему отделением, а при его отсутствии руководителю ЛПУ или его заместителю.
2. Должностные обязанности
Оказывает квалифицированную медицинскую помощь по своей специальности, используя современные методы профилактики, диагностики, лечения и реабилитации, разрешенные для применения в медицинской практике. Определяет тактику ведения больного в соответствии с установленными правилами и стандартами. Разрабатывает план обследования больного, уточняет объем и рациональные методы обследования пациента с целью получения в минимально короткие сроки полной и достоверной диагностической информации. На основании клинических наблюдений и обследования, сбора анамнеза, данных клинико-лабораторных и инструментальных исследований устанавливает (или подтверждает) диагноз. В соответствии с установленными правилами и стандартами назначает и контролирует необходимое лечение, организует или самостоятельно проводит необходимые диагностические, лечебные, реабилитационные и профилактические процедуры и мероприятия. В стационаре ежедневно проводит осмотр больного. Вносит изменения в план лечения в зависимости от состояния пациента и определяет необходимость дополнительных методов обследования. Оказывает консультативную помощь врачам других подразделений ЛПУ по своей специальности. Руководит работой подчиненного ему среднего и младшего медицинского персонала (при его наличии), содействует выполнению им своих должностных обязанностей. Контролирует правильность проведения диагностических и лечебных процедур, эксплуатации инструментария, аппаратуры и оборудования, рационального использования реактивов и лекарственных препаратов, соблюдение правил техники безопасности и охраны труда средним и младшим медицинским персоналом. Участвует в проведении занятий по повышению квалификации медицинского персонала. Планирует свою работу и анализирует показатели своей деятельности. Обеспечивает своевременное и качественное оформление медицинской и иной документации в соответствии с установленными правилами. Проводит санитарно-просветительную работу. Соблюдает правила и принципы врачебной этики и деонтологии. Участвует в проведении экспертизы временной нетрудоспособности и готовит необходимые документы для медико-социальной экспертизы. Квалифицированно и своевременно исполняет приказы, распоряжения и поручения руководства учреждения, а также нормативно-правовые акты по своей профессиональной деятельности. Соблюдает правила внутреннего распорядка, противопожарной безопасности и техники безопасности, санитарно-эпидемиологического режима. Оперативно принимает меры, включая своевременное информирование руководства, по устранению нарушений техники безопасности, противопожарных и санитарных правил, создающих угрозу деятельности учреждения здравоохранения, его работникам, пациентам и посетителям. Систематически повышает свою квалификацию.
3. Права
Врач-травматолог-ортопед имеет право:
1. самостоятельно устанавливать диагноз по специальности на основании клинических наблюдений и обследования, сбора анамнеза, данных клинико-лабораторных и инструментальных исследований; определять тактику ведения больного в соответствии с установленными правилами и стандартами; назначать необходимые для комплексного обследования пациента методы инструментальной, функциональной и лабораторной диагностики; проводить диагностические, лечебные, реабилитационные и профилактические процедуры с использованием разрешенных методов диагностики и лечения; привлекать в необходимых случаях врачей других специальностей для консультаций, обследования и лечения больных;
2. вносить предложения руководству учреждения по совершенствованию лечебно-диагностического процесса, улучшению работы административно-хозяйственных и параклинических служб, вопросам организации и условий своей трудовой деятельности;
3. контролировать работу подчиненных сотрудников (при их наличии), отдавать им распоряжения в рамках их служебных обязанностей и требовать их четкого исполнения, вносить предложения руководству учреждения по их поощрению или наложению взысканий;
4. запрашивать, получать и пользоваться информационными материалами и нормативно-правовыми документами, необходимыми для исполнения своих должностных обязанностей;
5. принимать участие в научно-практических конференциях и совещаниях, на которых рассматриваются вопросы, связанные с его работой;
4. своевременное и качественное оформление медицинской и иной служебной документации, предусмотренной действующими нормативно-правовыми документами;
5. предоставление в установленном порядке статистической и иной информации по своей деятельности;
6. обеспечение соблюдения исполнительской дисциплины и выполнения своих должностных обязанностей подчиненными ему работниками (при их наличии);
7. оперативное принятие мер, включая своевременное информирование руководства, по устранению нарушений техники безопасности, противопожарных и санитарных правил, создающих угрозу деятельности учреждения здравоохранения, его работникам, пациентам и посетителям.
За нарушение трудовой дисциплины, законодательных и нормативно-правовых актов врач-травматолог-ортопед может быть привлечен в соответствии с действующим законодательством в зависимости от тяжести проступка к дисциплинарной, материальной, административной и уголовной ответственности.
Общая характеристика направления
Итак, ортопед занимается заболеваниями, касающимися костной системы. Специализация, которой владеет тот или иной врач-ортопед, определяет конкретные направления особенности его деятельности. Приведем существующие варианты такого рода направлений:
- Амбулаторная или, как по-другому ее называют, консервативная ортопедия. В данной ситуации рассматривают реализацию профилактических мер в отношении заболеваний опорно-двигательной системы в клинических условиях, где принимает ортопед. Кроме того, данное направление сосредоточено в рамках реализации неоперативных мер терапии по воздействию на заболевания суставов и костей.
- Методика эндопротезирования. Это направление ориентируется на реализацию мер, связанных с хирургическим протезированием костей и суставов, что в особенности актуально в тех ситуациях, при которых сохранить их уже невозможно, применяя другие приемы лечения.
- Хирургическая сфера деятельности.
Хирург-ортопед – это какой врач? В рамках данного направления ортопедии производится лечение позвоночника, стоп, зубов и кистей. Данное направление считается радикальным в лечении, так как оказывается воздействие на связки, суставы и кости человека. - Какие болезни лечит ортопед в травматологии? В качестве приемов лечения используют консервативную и хирургическую терапию, которая ориентирована на воздействие на травмы, которые тем или иным образом связаны с костной системой. Сюда причисляют, кроме того, и своевременную фиксацию переломов наряду с мерами, которые направляются на коррекцию дефектов суставов. В области травматологии также занимаются и коррекцией застарелых форм дефектов. Спортивную ортопедию тоже включают в это направление. Ее цель заключена в лечении специфических травм, приобретаемых спортсменами в процессе своей деятельности.
- Детская ортопедия, или, как ее еще называют, подростковая ортопедия. Это направление ортопедии ориентируется на профилактику и требуемое лечение дефектов, которые являются актуальными для костной системы. Детский ортопед – это какой врач? Это специалист, к которому на прием приходят маленькие дети в возрасте до одного года. Довольно часто пациентами становятся более взрослые ребята наряду с подростками.
- Направления в медицинской отрасли стоматологической ортопедии:
- Сохранение здоровья зубов.
- Диагностика и лечение патологий челюстно-лицевого аппарата: периодонтиты, периостит, остеомиелит челюстей, флегмоны.
- При помощи установки зубных протезов, коронок, мостов восстановливаются функции пережевывания пищи, глотания и речи, возвращается эстетический вид зубов.
- Ортопедическая травматология сочетает в себе операционные и безоперационные методы лечения заболеваний костей, суставов, мышц, связок. Включает в себя лечение хронических переломов, вывихов, растяжений, воспаление фасций, дегенерация хрящей.
- Детская ортопедия. Задачи детских ортопедов входит лечение у детей и подростков сколиоза, плоскостопия, кривошеи, косолапости, дисплазии тазобедренного сустава, врожденных вывихов.
- Эндопротезирование. Данное направление специализируется на лечении патологий опорно-двигательного аппарата, нуждающихся в замене суставов искусственными имплантами. Благодаря совершенствованию методов пациенты имеют возможность вести полноценную жизнь и сохранять работоспособность. Ярким примером являются операции по замене тазобедренного, коленного, плечевого суставов, протезы на ампутированные конечности.
- Хирургическая ортопедия. Направление занимается хирургической коррекцией дефектов стоп, кистей, позвоночного столба, крупных костно-суставных образований, мышц, связок.
В зависимости от задач, выполняемых ортопедом и специфики работы выделяют следующие направления ортопедии:
Амбулатория.
Этот метод консервативного лечения различных заболеваний опорно-двигательного аппарата в условиях ортопедического или травматологического отделения, дневного стационара или на дому. Также в рамках амбулаторной ортопедии проводятся профилактические и диспансерные осмотры граждан.
Хирургия.
Хирургическая ортопедия подразумевает лечение патологий развития и заболеваний костно-мышечной системы оперативным путём. Чаще всего хирургическому вмешательству подвергаются связки и суставы (артроскопическая хирургия), а операции проводятся на кистях, стопах и позвоночнике.
Травматология.
Это направление включает в себя помимо работы с бытовыми травмами (переломами костей, надрывами связок) и спортивную ортопедию, которая занимается лечением специфических состояний. Также травматологическая ортопедия позволяет проводить коррекцию мягкотканных и застарелых дефектов.
Эндопротезирование
. Данное направление подразумевает под собой замену пострадавшего сустава или кости протезом. Чаще всего эндопротезированию подвергаются тазобедренные и коленные суставы, локтевые суставы.
Детская и подростковая ортопедия.
Особенность такой ортопедии заключается в возрастных характеристиках опорно-двигательного аппарата детей и подростков: повышенный тонус мышц и несовершенство связочного аппарата у младенцев, активный рост костно-мышечной системы у подростков и недостаток силы мышц удерживать позвоночник прямо, что ведёт к нарушениям осанки.
Ортопедия традиционно выступает в связке с травматологией. Травматология – раздел клинической медицины, который изучает повреждения опорно-двигательного аппарата (суставы, связки, кости, сухожилия). Неотъемлемая часть ортопедии и травматологии – протезирование.
Дисциплина базируется на разработке и применении протезов/ортезов. Протез – искусственный заменитель поврежденных частей тела живого организма. Ортез – внешнее медицинское приспособление, которое применяют для изменения функциональных или структурных характеристик скелета/нервно-мышечной системы. К ортезам относят корсеты, бандаж, специальные стельки или ортопедическую обувь, поддерживающие аппараты.
Также ортопедию считают важной частью спортивной медицины. Это наука, которая изучает изменения человеческого организма при/после активной физической нагрузки. Оцениваются как положительные, так и отрицательные результаты. Для чего ортопеду знания о физической культуре и спорте? Практикующий врач проводит и назначает ЛФК, массаж или физиотерапию. Использовать врачебные манипуляции, не имея полноценных знаний о них, считается недопустимым.
В связке с травматологией и ортопедией пребывают другие узкопрофильные направления – хирургия позвоночника, биомеханика скелетно-мышечной системы, эндопротезирование суставов, артроскопическая хирургия и прочие. В некоторых странах (например, на постсоветском пространстве) объединение травматологии и ортопедии составляет самостоятельную клиническую дисциплину.
В отдельную категорию выделяют детских ортопедов. Само направление ориентировано на профилактику и терапию дефектов костного скелета. Консультация ортопеда необходима не только школьникам, но и детям дошкольного возраста. Врач проведет диагностику опорно-двигательной системы малыша, выявит ее сильные/слабые стороны, определит готовность ребенка к будущим нагрузкам (школа/университет) и расскажет родителям как избежать многих недугов.
Экстренное посещение специалиста показано в таких случаях:
- неправильное положение бедра новорожденного (врожденный вывих);
- тяжесть походки, быстрая усталость малыша после нескольких шагов или минут ходьбы;
- сутулость;
- постоянный наклон головы к плечу;
- жалобы самого ребенка на эпизодическую боль в ногах/спине/шее/руках;
- косолапость.
Какие заболевания лечит ортопед?
Ортопеды лечат.
Патологии, сопровождающиеся воспалением: поражением суставов и околосуставных сумок (артрит, бурсит).
Основными поводами для безотлагательного обращения за консультацией ортопеда являются.
- Выраженная отечность околосуставной области, сопровождающаяся дискомфортом, болью при минимальной двигательной активности.
- Интенсивный болевой синдром в одном из отделов позвоночного столба.
- Хруст и скованность движений в суставах.
- Быстрая утомляемость и видимое нарушение осанки.
Существует перечень состояний, которые не требуют срочного обращения к ортопеду, но являются весомым поводом для постановки на учёт и дальнейшему наблюдению к данному специалисту. К таким состояниям относят.
- Ранее перенесенные травмы, вывихи, переломы, растяжения.
- Искривления позвоночника.
- Дегенерация дисков и суставов.
Кроме того, в регулярных консультациях специалиста-ортопеда нуждаются люди, профессионально занимающиеся спортом и ведущие активный образ жизни.
Основываясь на всех вышеперечисленных особенностях, которые определяют специфику деятельности ортопеда в роли конкретного специалиста, следует подытожить и указать, что лечит этот врач:
- Заболевания мышц.
- Проблемы с суставами.
- Растяжение сухожилий.
- Повреждения связок.
- Травмы костей.
- Нервные окончания.
Всем этим занимается ортопед. Какие органы лечит этот врач? Что касается этого вопроса, то следует отметить, что данный специалист занимается спиной, стопами, лопатками, коленными и тазобедренными суставами, плечевой костью, зубами и так далее.
Данный специалист устраняет самые различные нарушения в полости рта и челюстно-лицевой области:
- Восстанавливает целостность отдельных зубов. Изготавливает микропротезы.
- Восстанавливает целостность зубных рядов.
- Изготавливает протезы, замещающие дефекты мягких тканей челюстно-лицевой области после травм, в том числе после оперативных вмешательств.
- Лечит заболевания височно-нижнечелюстного сустава.
- Осуществляет коррекцию и починку уже имеющихся у пациента протезов.
Вот это какой врач – ортопед в стоматологии.
Травматолог-ортопед лечит те патологии, которые повредили опорно-двигательный аппарат и стали причиной нарушения функции движения в каком-либо его отделе. Повреждение может быть следствием травмы или болезни. Врач-травматолог помогает при острых состояниях, которые могут угрожать жизни. Ортопед в своей практике редко встречается с патологиями, которые могут быть жизнеугрожающими.
Травматолог-ортопед использует как хирургические, так и нехирургические методы лечения патологии. После того как причина нарушения устранена, начинается период реабилитации, то есть восстановления функции пострадавшего отдела опорно-двигательной системы. На этом этапе к лечению подключаются другие специалисты – реабилитологи, физиотерапевты, мануальные терапевты и массажисты.
Методы лечения, которые применяет травматолог-ортопед
|
Патология |
Методы хирургического и нехирургического лечения |
Примерная длительность восстановление после операции |
Прогноз |
|
Методы лечения при травмах |
|||
|
Ушиб |
|
Длительность зависит от тяжести ушиба. При гемартрозе требуется 1 – 2 недели на иммобилизацию. В легких случаях ушиб проходит в течение недели. |
Прогноз благоприятный. При отсутствии правильного лечения есть риск инфицирования поврежденных тканей. |
|
Сдавление |
|
Лечение больных проводится в отделении интенсивной терапии. Продолжительность лечения зависит от длительности сдавления тканей и выраженности интоксикации организма. |
Прогноз зависит от правильного лечения. Синдром интоксикации может привести к недостаточности жизненно важных органов, в первую очередь – почек. |
|
Растяжение связок |
|
Повязку необходимо носить в течение 10 – 12 дней. При растяжении связок нижних конечностей иммобилизация длится до 2 месяцев. |
Прогноз благоприятный при условии соблюдения режима покоя для конечности. |
|
Разрыв связок, мышц и сухожилий |
|
Носить гипсовую лонгету необходимо от 2 недель до 2 месяцев. Длительность периода реабилитации зависит от вида мышцы. |
Прогноз благоприятный. При спортивных травмах возможность восстановить функцию движения можно спустя 2 месяца. |
|
Повреждение периферических нервов |
|
Медикаментозное лечение проводится в течение 10 дней. Иммобилизация проводится до и после сшивания нерва сроком на 3 недели. |
Процесс восстановления нервов длится очень долго (нерв растет со скоростью 1 мм в сутки |
|
Вывих |
|
Иммобилизация проводится в течение нескольких недель, конкретный срок зависит от сустава и наличии осложнений. |
Прогноз в целом благоприятный. При повторных вывихах эффективна только операция. |
|
Перелом |
|
Сроки заживления переломов зависят от конкретной кости и составляют от 2,5 до 10 месяцев, в зависимости от сложности травмы. |
Прогноз во многом зависит от возраста и наличия сопутствующих заболеваний, оказывающих влияние на скорость образования костной мозоли. |
|
Повреждение позвоночника |
|
||
|
Повреждение менисков |
|
Для проведения операции больного госпитализируют в больницу, где он должен находиться в течение 3 дней. Иммобилизация длится 3 недели, после чего приступают к восстановлению функции. |
Прогноз зависит от возраста, а также от сроков обнаружения травмы. При отсутствии лечения развивается артроз. |
|
Псевдоартроз и замедление сращения перелома |
|
Конструкции оставляют до полного сращения кости. |
Прогноз зависит от ранней диагностики ложного сустава и правильного лечения болезней, которые замедляют сращение перелома. |
|
Политравма и травматический шок |
|
Лечение проводится в отделении интенсивной терапии (реанимации |
Прогноз зависит от степени кровопотери, наличия травмы головного и спинного мозга и состояния внутренних органов. |
|
Черепно-мозговая травма |
|
Больные с ЧМТ в большинстве случаев лечатся в отделении неврологии, где их наблюдают в течение как минимум 3 – 5 дней в легких случаях. |
Прогноз относительно благоприятный, если нет тяжелого поражения головного мозга. Среди отдаленных осложнений возможны психические заболевания. |
|
Методы лечения при ортопедических болезнях |
|||
|
Неравенство длины конечностей |
|
Сроки «пребывания» в аппарате Илизарова составляют от 4 до 10 месяцев. |
Прогноз благоприятный, если функция мышц сохранена. Если причина – мышечная слабость |
|
Врожденный вывих бедра |
|
Сроки лечение с помощью вытяжения и гипсовых повязок составляет 5 – 6 месяцев. |
Прогноз тем лучше, чем раньше выявлена дисплазия тазобедренного сустава. |
|
Косолапость |
|
Гипсовые повязки и ортезы меняют по этапам на новые, по мере роста ребенка до полного исправления. |
Прогноз благоприятный. Если ортопедическая нехирургическая коррекция была начата в младенческом возрасте, то операции можно избежать. |
|
Косорукость |
|
«Выращивание» кости с помощью аппарата Илизарова длится как минимум 3 – 4 месяца. |
Лечение больных имеет свои трудности, поэтому операцию проводят детям до 10 лет. |
|
Плоскостопие |
|
Повязку при невроме Мортона накладывают сроком на 1,5 месяца, а после операции (остеотомии |
Прогноз благоприятный, если вовремя начать использовать ортопедические стельки и обувь. В противном случае нагрузка передается на позвоночник и вызывает деформацию. |
|
Полая стопа |
|
После операции гипсовую повязку носят 6 – 7 недель. |
Прогноз благоприятный при ношении удобной обуви и отсутствии перегрузки стопы. Если нагрузка на стопу увеличивается, то она деформируется еще больше, что нарушает возможность ходьбы. |
|
Вальгусная деформация стопы |
|
Ортезы нужно носить около месяца, если деформация «свежая», при застарелой деформации приходится носить постоянно. |
Прогноз благоприятный, если вовремя устранить деформацию. В противном случае происходит перегрузка стопы, которая передается на вышележащие суставы и спину. |
|
Молоткообразные пальцы |
|
Липкопластырную повязку нужно надевать каждый раз при ходьбе. При выраженной деформации проводится хирургическое лечение. |
Прогноз зависит от своевременного выявления и коррекции. |
|
Палец Мортона |
|
Носить специальную обувь или ортопедические приспособления нужно постоянно. |
Прогноз благоприятный. Если длина второго пальца значительно превышает длину первого, то могут возникнуть трудности с ношением обуви. |
|
Аномалии развития пальцев рук |
|
Количество этапов для коррекции зависит от патологии. |
Прогноз в целом благоприятный. При эктродактилии операцию проводят только взрослым. |
|
Туннельные синдромы |
|
Нехирургическое лечение назначается в течение нескольких месяцев, при его неэффективности проводят оперативное вмешательство. |
Прогноз благоприятный. Если уменьшается напряжение связок (привычные движения не осуществляются |
|
Кривошея |
|
Нехирургические методы лечения проводятся курсами. Их длительность составляет в среднем 10 – 15 сеансов. |
Прогноз благоприятный при своевременном и правильном лечении. |
|
Дефекты грудной клетки |
|
Ортезы носят не более 2 лет. Хирургическая фиксация длится 2 – 3 года. |
Среди осложнений дефектов грудной клетки встречаются пневмонии, пневмоторакс (скопление воздуха в полости плевры |
|
Остеоартроз |
Медикаментозное лечение проводится курсами, которые длятся несколько месяцев. Вытяжение проводят в течение 20 минут на протяжении 7 – 10 сеансов. |
Прогноз в целом благоприятный, если вовремя начать лечение, можно сохранить трудоспособность. При невозможности медикаментозного лечения (выраженная деформация сустава |
|
|
Артриты |
|
Длительность лечения зависит от формы и причины артрита (инфекция, ревматическая болезнь, туберкулез, бруцеллез и другие |
Прогноз в отношении инфекционных артритов благоприятный, неинфекционные артриты с течением времени могут привести к артрозу |
|
Остеомиелит |
|
Лечение проводится до прекращения гнойного процесса и сращения перелома. |
Прогноз зависит от состояния сопротивляемости организма и раннего выявления остеомиелита. При отсутствии лечение может развиться заражение крови (сепсис |
|
Аномалии развития позвоночника |
|
Длительность курсов физиотерапии и режим назначения препаратов устанавливается индивидуально. |
Прогноз во многих случаях благоприятный, необходимость в операции возникает не всегда (если нарушается трудоспособность больного |
|
Искривление позвоночника (кифоз, лордоз |
|
Ношение корсетов и спинодержателей проводится длительно или только в период нагрузки. Лечебная гимнастика и массаж назначается по индивидуальной программе. |
Прогноз зависит от раннего выявления и лечения, так как искривление при отсутствии коррекции прогрессирует. |
|
Нарушение осанки |
|
Формирование правильной осанки – дело привычки, главным фактором закрепления которой является постоянное соблюдение правил в течение нескольких месяцев. |
Прогноз благоприятный. Если нет серьезных деформаций позвоночника, то осанка легко поддается коррекции. |
|
Сколиотическая болезнь |
|
Трансплантаты при спондилодезе можно удалить через 3 – 5 лет после их установки, но в некоторых случаях их оставляют. Ортопедические корсеты носят при легких формах сколиоза, попутно укрепляя мышцы спины. Длительность их ношения устанавливается индивидуально. |
Прогноз благоприятный, если операция или ортопедическая коррекция была проведена в детском возрасте. |
|
Остеохондропатия |
|
Болезнь является хронической, поэтому требуется длительное или постоянное лечение. |
Если болезнь выявляется на ранних стадиях, то удается избежать деформации костей. |
|
Остеопороз |
|
Лечение остеопороза проводится курсами. |
Прогноз не очень благоприятный, так как часто остеопороз обнаруживается уже на той стадии, когда кость стала настолько хрупкой, что ломается от неосторожного движения. Профилактика остеопороза является средством предупреждения патологических переломов. |
|
Остеодистрофии |
|
Остеодистрофии требуют постоянного контроля над состоянием костной ткани. |
Прогноз зависит от формы остеодистрофии. При болезни Реклингхаузена после удаления гормональной опухоли состояние костной ткани восстанавливается в течение нескольких лет. Болезнь Педжета считается предопухолевым заболеванием. |
|
Спондилез |
|
Требуется постоянный контроль за состоянием позвоночника, лечение проводится курсами. |
Прогноз зависит от степени сдавление нервных корешков (болевой синдром |
|
Спондилит |
|||
|
Спондилоартроз |
|||
|
Спондилопатия |
|||
|
Остеохондроз |
|||
|
Миозит |
|
Нехирургическое лечение целесообразно в самом начале миозита и больше носит профилактический характер. В большинстве случаев в ортопедической практике миозиты лечатся хирургическим путем. |
Прогноз зависит от вида возбудителя, своевременного и правильного лечения. |
|
Тендинит |
|
Если нехирургическое лечение не помогает в течение 3 – 6 месяцев, то проводят операцию. |
Лечение тендинита (особенно ахиллова сухожилия |
|
Лигаментит |
|
Нехирургическое лечение проводят в течение 3 – 4 недель, а при отсутствии эффекта лечат хирургическим путем. После операции необходима иммобилизация конечности в течение недели. |
При отсутствии лечения болезнь прогрессирует и связки уплотняются. Вовремя проведенное лечение является залогом благоприятного исхода. |
|
Тендовагинит |
|
После введения гидрокортизона иммобилизация конечности длится 1 – 2 недели. |
В большинстве случаев прогноз благоприятный. При отсутствии лечения есть риск сращения сухожильного влагалища с сухожилием. |
|
Плантарный фасциит |
|
Нехирургические методы применяет в течение 5 – 6 месяцев (иммобилизацию – 3 – 4 недели |
Прогноз благоприятный при своевременном и адекватном лечении. |
|
Опухоли костей |
|
Длительность пребывания в больнице зависит от объема планируемых мероприятий. Требуется подтверждение гистологического исследования для исключения или подтверждения злокачественной опухоли (3 – 7 дней |
Прогноз при доброкачественных опухолях благоприятный, при злокачественных опухолях есть высокий риск патологических переломов. |
С какими жалобами нужно идти к ортопеду?
Ортопед и ортопед-травматолог занимаются лечением кривошеи, дисплазии тазобедренного сустава, плоскостопия, косолапости, вальгусной и варусной деформации стоп и голеней, артрозов и артритов всех суставов (в том числе, межпозвоночных), остеохондроза и спондилолистеза, вывихов суставов, переломов костей, надрывов и разрывов связок, сухожилий и мышц, контрактур, деформирующего остеоза и остеоартроза, различных видов сарком (хондромиксосаркома, опухоль Юинга) и так далее.
К ортопеду необходимо обратиться при наличии следующих симптомов:
нарушения осанки,
разная длина конечностей (особенно, нижних),
травмы с подозрениями на перелом или трещину кости,
боль в суставах
,
припухлость, покраснение или повышенную температуру в области сустава,
ограниченная подвижность конечностей или позвоночника,
боли в позвоночнике (особенно в пояснице и шейном отделе),
хруст в позвоночнике или суставе при движении,
боли в мышцах конечностей,
ощущение гипертонуса мышц,
боли в костях,
«ломота» в суставах при смене погоды,
деформация сустава или конечности,
контрактуры.
Даже если эти симптомы носят не регулярный характер, необходимо выяснить их причину, ведь в большинстве случаев они говорят об уже начавшихся дегенеративных процессах в суставах и костях, чьё развитие на ранних стадиях ещё можно сдержать. Спортсменам же и людям, ведущим активный образ жизни, а также страдающим лишним весом, желательно регулярно посещать врача для своевременного обнаружения микротравм или начинающихся, но ещё безсимптомных, заболеваний.
Особое внимание нужно уделить консультациям ортопеда в детском и подростковом возрасте. Именно своевременная диагностика и профессиональное лечение нарушений опорно-двигательного аппарата у младенцев в большинстве случаев гарантируют нормальное физическое (а иногда и психическое) развитие ребёнка, и отсутствие проблем физического и, вытекающих из них, психологического характера.
Чем занимается ортопед?
Какие лечат заболевания врачи-ортопеды? Если же говорить о конкретных недугах, то следует выделить следующий список основных их видов:
- Наличие искривления стоп наряду с плоскостопием, косолапостью.
- Врожденные заболевания в форме дисплазии суставов и кривошеи. Часто нужна помощь ортопеда грудничкам. Это какой врач? Об этом ниже.
- Наличие у пациентов бурсита, артроза, то есть заболеваний, которые сопровождаются воспалением околосуставных сумок и суставов в том числе.
- Развитие остеохондроза, то есть хронического заболевания, которое сопровождается поражением позвоночника в районе конкретных его сегментов.
- Вывихи суставов наряду с переломами костей и опухолью Юинга.
- Развитие ревматоидного артрита, то есть общесистемного хронического заболевания, особенности протекания которого предполагают поражение костной системы, что может в свою очередь приводить к тяжелым формам деформации суставов. Такая патология в некоторых ситуациях может оказаться предпосылкой последующей инвалидности у больного.
- Наличие остеогенной саркомы.
- Развитие деформирующего остеоза наряду с хондромиксосаркомой.
Ортопед занимается лечением плоскостопия, сколиоза, последствий травм, врожденных пороков развития при помощи ЛФК, мануальной терапии или операции. Он лечит косолапость, кривошею, патологию суставов, исправляет их порочное положение. Ортопед лечит травмы: растяжения, ушибы, вывихи, переломы, ожоги.

Позвоночник расплачивается за нашу способность к прямохождению уже с того момента, как мы делаем первые шаги. На протяжение жизни он испытывает колоссальные нагрузки. Проблемами патологии позвоночника также занимается ортопед. Наиболее частой проблемой уже с детского возраста является сколиоз.
Детям и взрослым с болезнями опорно-двигательного аппарата ортопед может выписать изготовление индивидуальных ортопедических стелек. Также он может назначить курс лечебной физкультуры, провести лечебные мероприятия при бытовых и спортивных травмах.
В запущенных случаях больного передают в руки хирургов-ортопедов, специализирующихся на эндопротезировании (замене сустава искусственным). Оно может понадобиться при таком заболевании, как артроз, когда изнашивается хрящ в суставе или при переломах, например, шейки бедра. Также в компетенции врача-ортопеда – лечение деформаций шеи и грудной клетки.
Детский ортопед помогает детям с осложнениями после ДЦП и полиомиелита стать на ноги совместно с неврологом. Важную роль ортопедический осмотр оказывает в профилактике и лечении дисплазии тазобедренного сустава и врожденного вывиха бедра. Также ортопед лечит ревматоидный артрит, артроз, бурсит – воспалительные и дегенеративные заболевания суставов.
Если у вас в роду были люди с неврологическими заболеваниями, или, если вы получили в прошлом травму, попадали в аварию, не забывайте один раз в год показываться ортопеду. Это убережет вас от осложнений.

Ортопед проводит осмотр на кушетке, оценивает объем движений в суставе и назначает УЗИ суставов, рентген, МРТ или КТ.
Раны и переломы лечили еще древние инки, умели проводить операции на черепе, вправлять вывихи и сращивать кости.
С развитием ортопедии профессия ортопеда стала высокотехнологичной. Ортопед должен обладать инженерным складом ума, иметь золотые руки, уметь на практике применить знания о биомеханике тела. Пионером в темпах развития ортопедии сегодня является Германия. Хороший ортопед ответственен, имеет навыки инженера и скульптора, у него отличная мелкая моторика и ярко выраженная склонность к работе руками. Умение сопереживать должно сочетаться с решительностью. Ортопед должен уметь правильно расшифровывать рентгеновские снимки, срезы МРТ.
Травматолог занимается восстановлением здоровья, если оно пострадало в результате травмы, а ортопед занимается теми случаями, когда опорно-двигательный аппарат испытывает нагрузку или деформируется. Чтобы не путаться в терминологии, все патологии, которыми занимается ортопед, называют ортопедическими заболеваниями, а патологии, которые лечит травматолог – травмой.
Травма (повреждение) – это анатомические и физиологические изменения в тканях или в целом организме, возникающие из-за внезапного и сильного воздействия факторов, которые по силе превышают прочность тканей или их максимально допустимый объем движения. Именно фактор внезапности приводит к травме. Любое нарушение функции движения или деформация, которые возникли в течение более ли менее длительного периода времени, относятся к нетравматическому повреждению и переходят в компетенцию ортопеда.

Патологии, которыми занимается травматолог-ортопед
В обязанности травматолога входит:
- диагностика повреждений опорно-двигательного аппарата;
- оказание первой медицинской помощи при травмах;
- оказание специализированной помощи при травмах;
- лечение пациентов с травмами до полного выздоровления после выписки из больницы;
- диспансерное наблюдение за больными после перенесенных травм;
- экспертиза временной нетрудоспособности при травмах;
- направление больных для прохождения медицинской комиссии и получения инвалидности;
- профилактика травматизма.
В обязанности ортопеда входит:
- обследование больных с патологией опорно-двигательного аппарата;
- назначение необходимых анализов и исследований для диагностики причины патологии и общего состояния больного;
- специализированное лечение больных с заболеваниями опорно-двигательной системы;
- периодическое диспансерное наблюдение за больными, которые перенесли операцию или используют ортопедические приспособления (ортезы
) и протезы; - экспертиза трудоспособности больных и направление на получение инвалидности
; - просветительная работа с врачами других специальностей, которые обнаруживают патологии, требующие консультации и лечения у ортопеда.
Ушиб – это закрытое повреждение мягких тканей или органов. Закрытыми называют те повреждения, при которых кожа остается целой (отсутствует раневой канал). Причина ушибов – прямое механическое воздействие на открытую часть тела, например, удар о твердый предмет. Ушиб сустава вызывает образование гемартроза – скопление крови в полости сустава. Чаще всего гемартроз возникает в коленном суставе, проявляясь баллотированием надколенника.
Сдавление также является закрытой травмой и возникает при сильном и относительно длительном давлении на мягкие ткани. Сдавление нарушает питание тканей, они разрушаются, а продукты распада тканей попадают в кровь и вызывают синдром интоксикации. Все это состояние называется «синдром длительного сдавливания». При синдроме длительного сдавливания пострадавшим занимаются не только травматологи, но и общие хирурги и реаниматологи.
Ранения – нарушение целостности кожных покровов, слизистых оболочек, а также тканей, которые расположены под ними (подкожная клетчатка, мышцы, сухожилия, связки и нервы). Ранения относятся к хирургической проблеме, если нет сопутствующих переломов. Если же вместе с раной имеются разрывы тканей, переломы костей, то их лечат травматологи.
Разрывами и растяжениями называются травмы тех тканей, которые имеют свойство эластичности и сократимости – мышцы, сухожилия, связки (мягкие ткани). Сухожилия являются частью мышцы, с помощью которых она прикрепляется к костям. Связки фиксируют две кости, обеспечивая устойчивость сустава при движении, но сами не сокращаются. Резерв связок по части эластичности больше, чем резерв сухожилий, поэтому сухожилия чаще разрываются, а связки растягиваются.
Травмы мышц, сухожилий и связок имеют следующие три степени повреждения:
- 1 степень или растяжение
– наблюдается, если ткань натягивается сильнее, чем это возможно при условии сохранения ее непрерывности; - 2 степень или неполный разрыв
– нарушение непрерывности ткани имеется на определенном участке; - 3 степень или полный разрыв
– целостность ткани полностью нарушена, при этом определяются два или более разорванных куска.
Растяжения и разрывы имеют следующие особенности:
- травма связок и сухожилий возникает при внезапном и резком движении, которое находится за пределами объема движений в данном суставе;
- повреждение сухожилия нарушает сгибание или разгибание сустава;
- травмируясь, мышца разрывается, так как имеет довольно большие возможности растянуться (растягивание мышцы «до предела» вызывает ее расслабление, а не травму, растягивание сверх возможностей – разрыв
); - разрыв мышцы происходит в том месте, где она переходит в сухожилие – это самая «слабая» точка, которая лишена и эластичности мышцы, и прочности сухожилия;
- разрыв мышцы происходит в том момент, когда она чрезмерно натягивается или при ударе в момент максимального напряжения.
Периферические нервы – это нервы конечностей, которые в отличие от центральных нервов (в головном и спинном мозге) являются подчиненными структурами. Нервы могут быть двигательными (мотонейроны) и чувствительными (сенсорными), но важно знать, что нервные пучки (сплетения) состоят из волокон двигательного и чувствительного нерва. Повреждение нерва может быть вследствие ушиба или при его разрыве.
Чаще всего повреждаются нервы верхних конечностей (локтевой, лучевой и срединный), нижних конечностей (бедренный, седалищный, большеберцовый и малоберцовый) и плечевого сплетения.
Вывихи
Вывих – это изменение нормального расположения суставных поверхностей двух костей, их разобщение или смещение. Если вывих сочетается с переломом, то в этом случае говорят о переломовывихе. Если же вследствие вывиха нарушилась целостность кожного покрова, то есть наблюдается разрушение всех тканей сустава, а также кожи, то это состояние обозначается как открытый вывих.
Выделяют следующие виды вывихов:
- травматический вывих
– возникает из-за насильственного движения в суставе, удара или падения; - патологический вывих
– является следствием различных патологических процессов, которые разрушают костные образования и связочный аппарат сустава, вызывают воспаление суставных сумок или паралич мышц, которые укрепляют сустав (паралитические вывихи
); - привычный вывих
– повторяется более 2 раз и является следствием нестабильности в суставе; - врожденный вывих
– возникает из-за недоразвития сустава.
Как проходит приём у ортопеда
Первичное консультирование включает основные этапы.
- Знакомство с пациентом, изучение его амбулаторной карты, оценка жалоб и общего состояния.
- Визуальный осмотр и оценка движений крупных и мелких суставов, а также позвоночного столба на всей его протяжённости.
- Выявление аномалий и деформаций опорно-двигательного аппарата.
- Составление плана дальнейшего обследования, а также постановка предварительного диагноза.
На повторный приём к врачу, приходят пациенты с готовыми результатами инструментального обследования (снимки, лабораторные анализы). Опираясь на диагностические данные, а также на информацию, полученную в результате повторного осмотра, доктор выставляет окончательный диагноз и формирует план комплексного лечения.
Врач осматривает пациента, ранее перенесшего операцию на структурах опорно-двигательного аппарата. Оценивает результативность проведенной операции, наличие контрактур, нестабильности и составляет индивидуальный план реабилитации. Существует отдельный график посещений ортопеда в послеоперационном периоде, что позволяет контролировать общее состояние пациента в динамике.
Осмотр ортопеда можно назвать «поверхностным», который не требует особой подготовки. Осмотр всегда производится на обнажённом теле, т.е. в кабинете врача необходимо будет обнажить тревожащую конечность либо раздеться до белья, если беспокоят позвоночник и вся опорно-двигательная система. Врач-ортопед проведёт визуальный осмотр, благодаря которому можно констатировать наличие деформаций костей (суставов) или искривления конечностей (позвоночника), определит функциональную способность суставов и мышц и так далее. Для точной диагностики и определения причин состояния обычно назначают:
рентгеноскопию пострадавшей области,
УЗИ суставов
,
КТ или МРТ при тяжёлых патологиях и для исключения онкологического заболевания,
лабораторные исследования крови на СОЭ, протромбиновый индекс, фибриноген и т.д.
Далее, исходя из результатов анализов будет назначено подходящее в конкретном случае лечение. Но независимо от того, будет ли диагностировано какое-либо ортопедическое заболевание, врач обязательно порекомендует придерживаться правильного питания и вести здоровый образ с жизни с достаточной физической нагрузкой.
Очень рекомендовано плавание, особенно, в современных условиях, когда большую часть времени люди проводят сидя за компьютером, что ведёт к компрессии позвоночника и застойным явлениям в органах таза. Постоянная забота о своём опорно-двигательном аппарате обеспечит активную старость, не осложнённую болевыми и ограничивающими движение состояниями.
Очень часто пациенты интересуются тем, каким образом происходит первый прием у ортопеда. Для того, чтобы получить примерное представление об этом, расскажем об основных нюансах посещения данного специалиста:
- Ортопед визуально оценивает анатомическое строение, актуальное для костной системы. В этой ситуации анализируется правильность наряду с неправильностью строения. Особенно важен этот этап при осмотре новорожденных детей.
- Специалист определяет амплитуду движений, актуальную для пораженных суставов.
- Врачом назначается рентгеноскопия, в рамках которой, как правило, уточняется либо же опровергается предполагаемый диагноз.
- Наличие сложных формы заболеваний могут потребовать необходимость проведения таких методов исследования как компьютерная томография наряду с магнитно-резонансной томографией.
Мы рассмотрели, кто это – врач-ортопед и что лечит данный специалист.
Чтобы получить максимально эффективную и информативную
Необходимо подготовиться к приему. Для этого следует вспомнить, когда именно и в связи с чем появилась проблема, по поводу которой человек обращается к ортопеду. Также очень важно вспомнить, как развивалось заболевание – когда началось, с какой скоростью прогрессировало, что приводило к усилению степени выраженности деформаций и другие нюансы.
Кроме того, очень важно рассказать врачу весь спектр ощущений (боли, потягивание, простреливание и т.д.), возникающих при совершении движений или в покое в деформированном участке костно-мышечно-суставного аппарата. Всю данную информацию лучше всего в конспективном виде записать на бумаге, а на приеме у врача либо просто прочитать, либо рассказать, сверяясь с конспектом, чтобы ничего не упустить и не забыть.
Поскольку врач-ортопед будет обязательно производить физикальный осмотр, то деформированный участок следует вымыть, удалить с него повязки и иные приспособления, использующиеся с целью улучшения состояния самостоятельно. Также нужно одеться таким образом, чтобы не испытывать чувства стыда или неловкости в процессе раздевания перед доктором.
Для того, чтобы ортопед смог поставить диагноз и назначить лечение буквально за один прием, перед консультацией у врача можно сделать рентген или томографию деформированной области костно-суставно-мышечной системы. В этом случае снимки и заключения исследований нужно взять с собой на прием.
Кроме того, на прием к ортопеду необходимо обязательно взять все имеющиеся рентгеновские снимки, томограммы, записи УЗИ и других исследований, которые были произведены ранее на деформированной области костно-суставно-мышечной системы (если, конечно, таковые имеются).
Рекомендации ортопеда: как выявить у ребенка плосковальгусную деформацию стоп, лечение, выбор обуви, массаж – видео
Следует отметить, что некоторые разновидности заболеваний, которые были перечислены, являются лишь малой частью из существующих их вариантов. Помимо всего прочего, многообразие подобных разночтений отмечается не только в патологиях, но и в способах лечения, которое касается травм и болезней костной системы.
Болезни суставов, костей, связок, позвоночника и тканей, которые расположены в непосредственном окружении пораженного района, могут быть врожденными либо приобретенными в течение жизни, а, кроме того, могут иметь инфекционную природу возникновения. Приобретенные патологии всегда связаны с какими-либо увечьями, либо полученными профессиональными травмами наряду с обменными нарушениями. Инфекционные недуги возникают по причине сопутствующих воспалений в результате перенесения того или иного заболевания.
В данной ситуации, как уже понятно из указанного направления специализации врача, речь идет о его связи с различными травмами, а также ликвидацией их последствий. В связи с этим определяется ряд причин, в рамках которых требуется посещение кабинета ортопеда-травматолога:
- Переломы, в результате которых происходит нарушение функций костей.
- Повторное перенесение пациентом переломов.
- Остаточные признаки перенесения человеком полиомиелита.
- Не прекращающиеся, а, кроме того, устойчивые боли в районе позвоночника, конечностей и суставов.
- Наличие растяжений, ушибов, отморожений, укусов насекомых или животных.
- Деформация конечностей либо прочие увечья, нанесенные позвоночнику, грудной клетке.
- Повреждение функций малых и крупных суставов.
Выделяют определенную группу симптомов, на основании которых требуется срочное обращение к ортопеду, так как такое патологическое состояние может выступать в роли своеобразного сигнала, который будет указывать на развитие серьезного болезнетворного процесса, и, собственно, самого недуга. О подобной необходимости во врачебной помощи следует говорить в случае следующего проявления симптоматики:
- Наличие хруста в суставах.
- Плохая подвижность суставов.
- Ощущение онемения рук.
- Появление припухлости суставов.
- Болезненность в суставах во время каких-либо даже самых незначительных движений.
- Появление болевых ощущений в спине.
- Нарушение осанки наряду с быстро возникающим чувством усталости.
- Наличие ноющих болей и ломоты мышц, которые обуславливаются изменениями погоды.

Основываясь на всех вышеперечисленных особенностях, которые определяют специфику деятельности ортопеда в роли конкретного специалиста, следует подытожить и указать, что лечит этот врач:
- Заболевания мышц.
- Проблемы с суставами.
- Растяжение сухожилий.
- Повреждения связок.
- Травмы костей.
- Нервные окончания.
Всем этим занимается ортопед. Какие органы лечит этот врач? Что касается этого вопроса, то следует отметить, что данный специалист занимается спиной, стопами, лопатками, коленными и тазобедренными суставами, плечевой костью, зубами и так далее.
Данный специалист устраняет самые различные нарушения в полости рта и челюстно-лицевой области:
- Восстанавливает целостность отдельных зубов. Изготавливает микропротезы.
- Восстанавливает целостность зубных рядов.
- Изготавливает протезы, замещающие дефекты мягких тканей челюстно-лицевой области после травм, в том числе после оперативных вмешательств.
- Лечит заболевания височно-нижнечелюстного сустава.
- Осуществляет коррекцию и починку уже имеющихся у пациента протезов.
Вот это какой врач – ортопед в стоматологии.
Травматолог-ортопед лечит те патологии, которые повредили опорно-двигательный аппарат и стали причиной нарушения функции движения в каком-либо его отделе. Повреждение может быть следствием травмы или болезни. Врач-травматолог помогает при острых состояниях, которые могут угрожать жизни. Ортопед в своей практике редко встречается с патологиями, которые могут быть жизнеугрожающими.
Травматолог-ортопед использует как хирургические, так и нехирургические методы лечения патологии. После того как причина нарушения устранена, начинается период реабилитации, то есть восстановления функции пострадавшего отдела опорно-двигательной системы. На этом этапе к лечению подключаются другие специалисты – реабилитологи, физиотерапевты, мануальные терапевты и массажисты.
Методы лечения, которые применяет травматолог-ортопед
|
Патология |
Методы хирургического и нехирургического лечения |
Примерная длительность восстановление после операции |
Прогноз |
|
Методы лечения при травмах |
|||
|
Ушиб |
|
Длительность зависит от тяжести ушиба. При гемартрозе требуется 1 – 2 недели на иммобилизацию. В легких случаях ушиб проходит в течение недели. |
Прогноз благоприятный. При отсутствии правильного лечения есть риск инфицирования поврежденных тканей. |
|
Сдавление |
|
Лечение больных проводится в отделении интенсивной терапии. Продолжительность лечения зависит от длительности сдавления тканей и выраженности интоксикации организма. |
Прогноз зависит от правильного лечения. Синдром интоксикации может привести к недостаточности жизненно важных органов, в первую очередь – почек. |
|
Растяжение связок |
|
Повязку необходимо носить в течение 10 – 12 дней. При растяжении связок нижних конечностей иммобилизация длится до 2 месяцев. |
Прогноз благоприятный при условии соблюдения режима покоя для конечности. |
|
Разрыв связок, мышц и сухожилий |
|
Носить гипсовую лонгету необходимо от 2 недель до 2 месяцев. Длительность периода реабилитации зависит от вида мышцы. |
Прогноз благоприятный. При спортивных травмах возможность восстановить функцию движения можно спустя 2 месяца. |
|
Повреждение периферических нервов |
|
Медикаментозное лечение проводится в течение 10 дней. Иммобилизация проводится до и после сшивания нерва сроком на 3 недели. |
Процесс восстановления нервов длится очень долго (нерв растет со скоростью 1 мм в сутки |
|
Вывих |
|
Иммобилизация проводится в течение нескольких недель, конкретный срок зависит от сустава и наличии осложнений. |
Прогноз в целом благоприятный. При повторных вывихах эффективна только операция. |
|
Перелом |
|
Сроки заживления переломов зависят от конкретной кости и составляют от 2,5 до 10 месяцев, в зависимости от сложности травмы. |
Прогноз во многом зависит от возраста и наличия сопутствующих заболеваний, оказывающих влияние на скорость образования костной мозоли. |
|
Повреждение позвоночника |
|
||
|
Повреждение менисков |
|
Для проведения операции больного госпитализируют в больницу, где он должен находиться в течение 3 дней. Иммобилизация длится 3 недели, после чего приступают к восстановлению функции. |
Прогноз зависит от возраста, а также от сроков обнаружения травмы. При отсутствии лечения развивается артроз. |
|
Псевдоартроз и замедление сращения перелома |
|
Конструкции оставляют до полного сращения кости. |
Прогноз зависит от ранней диагностики ложного сустава и правильного лечения болезней, которые замедляют сращение перелома. |
|
Политравма и травматический шок |
|
Лечение проводится в отделении интенсивной терапии (реанимации |
Прогноз зависит от степени кровопотери, наличия травмы головного и спинного мозга и состояния внутренних органов. |
|
Черепно-мозговая травма |
|
Больные с ЧМТ в большинстве случаев лечатся в отделении неврологии, где их наблюдают в течение как минимум 3 – 5 дней в легких случаях. |
Прогноз относительно благоприятный, если нет тяжелого поражения головного мозга. Среди отдаленных осложнений возможны психические заболевания. |
|
Методы лечения при ортопедических болезнях |
|||
|
Неравенство длины конечностей |
|
Сроки «пребывания» в аппарате Илизарова составляют от 4 до 10 месяцев. |
Прогноз благоприятный, если функция мышц сохранена. Если причина – мышечная слабость |
|
Врожденный вывих бедра |
|
Сроки лечение с помощью вытяжения и гипсовых повязок составляет 5 – 6 месяцев. |
Прогноз тем лучше, чем раньше выявлена дисплазия тазобедренного сустава. |
|
Косолапость |
|
Гипсовые повязки и ортезы меняют по этапам на новые, по мере роста ребенка до полного исправления. |
Прогноз благоприятный. Если ортопедическая нехирургическая коррекция была начата в младенческом возрасте, то операции можно избежать. |
|
Косорукость |
|
«Выращивание» кости с помощью аппарата Илизарова длится как минимум 3 – 4 месяца. |
Лечение больных имеет свои трудности, поэтому операцию проводят детям до 10 лет. |
|
Плоскостопие |
|
Повязку при невроме Мортона накладывают сроком на 1,5 месяца, а после операции (остеотомии |
Прогноз благоприятный, если вовремя начать использовать ортопедические стельки и обувь. В противном случае нагрузка передается на позвоночник и вызывает деформацию. |
|
Полая стопа |
|
После операции гипсовую повязку носят 6 – 7 недель. |
Прогноз благоприятный при ношении удобной обуви и отсутствии перегрузки стопы. Если нагрузка на стопу увеличивается, то она деформируется еще больше, что нарушает возможность ходьбы. |
|
Вальгусная деформация стопы |
|
Ортезы нужно носить около месяца, если деформация «свежая», при застарелой деформации приходится носить постоянно. |
Прогноз благоприятный, если вовремя устранить деформацию. В противном случае происходит перегрузка стопы, которая передается на вышележащие суставы и спину. |
|
Молоткообразные пальцы |
|
Липкопластырную повязку нужно надевать каждый раз при ходьбе. При выраженной деформации проводится хирургическое лечение. |
Прогноз зависит от своевременного выявления и коррекции. |
|
Палец Мортона |
|
Носить специальную обувь или ортопедические приспособления нужно постоянно. |
Прогноз благоприятный. Если длина второго пальца значительно превышает длину первого, то могут возникнуть трудности с ношением обуви. |
|
Аномалии развития пальцев рук |
|
Количество этапов для коррекции зависит от патологии. |
Прогноз в целом благоприятный. При эктродактилии операцию проводят только взрослым. |
|
Туннельные синдромы |
|
Нехирургическое лечение назначается в течение нескольких месяцев, при его неэффективности проводят оперативное вмешательство. |
Прогноз благоприятный. Если уменьшается напряжение связок (привычные движения не осуществляются |
|
Кривошея |
|
Нехирургические методы лечения проводятся курсами. Их длительность составляет в среднем 10 – 15 сеансов. |
Прогноз благоприятный при своевременном и правильном лечении. |
|
Дефекты грудной клетки |
|
Ортезы носят не более 2 лет. Хирургическая фиксация длится 2 – 3 года. |
Среди осложнений дефектов грудной клетки встречаются пневмонии, пневмоторакс (скопление воздуха в полости плевры |
|
Остеоартроз |
Медикаментозное лечение проводится курсами, которые длятся несколько месяцев. Вытяжение проводят в течение 20 минут на протяжении 7 – 10 сеансов. |
Прогноз в целом благоприятный, если вовремя начать лечение, можно сохранить трудоспособность. При невозможности медикаментозного лечения (выраженная деформация сустава |
|
|
Артриты |
|
Длительность лечения зависит от формы и причины артрита (инфекция, ревматическая болезнь, туберкулез, бруцеллез и другие |
Прогноз в отношении инфекционных артритов благоприятный, неинфекционные артриты с течением времени могут привести к артрозу |
|
Остеомиелит |
|
Лечение проводится до прекращения гнойного процесса и сращения перелома. |
Прогноз зависит от состояния сопротивляемости организма и раннего выявления остеомиелита. При отсутствии лечение может развиться заражение крови (сепсис |
|
Аномалии развития позвоночника |
|
Длительность курсов физиотерапии и режим назначения препаратов устанавливается индивидуально. |
Прогноз во многих случаях благоприятный, необходимость в операции возникает не всегда (если нарушается трудоспособность больного |
|
Искривление позвоночника (кифоз, лордоз |
|
Ношение корсетов и спинодержателей проводится длительно или только в период нагрузки. Лечебная гимнастика и массаж назначается по индивидуальной программе. |
Прогноз зависит от раннего выявления и лечения, так как искривление при отсутствии коррекции прогрессирует. |
|
Нарушение осанки |
|
Формирование правильной осанки – дело привычки, главным фактором закрепления которой является постоянное соблюдение правил в течение нескольких месяцев. |
Прогноз благоприятный. Если нет серьезных деформаций позвоночника, то осанка легко поддается коррекции. |
|
Сколиотическая болезнь |
|
Трансплантаты при спондилодезе можно удалить через 3 – 5 лет после их установки, но в некоторых случаях их оставляют. Ортопедические корсеты носят при легких формах сколиоза, попутно укрепляя мышцы спины. Длительность их ношения устанавливается индивидуально. |
Прогноз благоприятный, если операция или ортопедическая коррекция была проведена в детском возрасте. |
|
Остеохондропатия |
|
Болезнь является хронической, поэтому требуется длительное или постоянное лечение. |
Если болезнь выявляется на ранних стадиях, то удается избежать деформации костей. |
|
Остеопороз |
|
Лечение остеопороза проводится курсами. |
Прогноз не очень благоприятный, так как часто остеопороз обнаруживается уже на той стадии, когда кость стала настолько хрупкой, что ломается от неосторожного движения. Профилактика остеопороза является средством предупреждения патологических переломов. |
|
Остеодистрофии |
|
Остеодистрофии требуют постоянного контроля над состоянием костной ткани. |
Прогноз зависит от формы остеодистрофии. При болезни Реклингхаузена после удаления гормональной опухоли состояние костной ткани восстанавливается в течение нескольких лет. Болезнь Педжета считается предопухолевым заболеванием. |
|
Спондилез |
|
Требуется постоянный контроль за состоянием позвоночника, лечение проводится курсами. |
Прогноз зависит от степени сдавление нервных корешков (болевой синдром |
|
Спондилит |
|||
|
Спондилоартроз |
|||
|
Спондилопатия |
|||
|
Остеохондроз |
|||
|
Миозит |
|
Нехирургическое лечение целесообразно в самом начале миозита и больше носит профилактический характер. В большинстве случаев в ортопедической практике миозиты лечатся хирургическим путем. |
Прогноз зависит от вида возбудителя, своевременного и правильного лечения. |
|
Тендинит |
|
Если нехирургическое лечение не помогает в течение 3 – 6 месяцев, то проводят операцию. |
Лечение тендинита (особенно ахиллова сухожилия |
|
Лигаментит |
|
Нехирургическое лечение проводят в течение 3 – 4 недель, а при отсутствии эффекта лечат хирургическим путем. После операции необходима иммобилизация конечности в течение недели. |
При отсутствии лечения болезнь прогрессирует и связки уплотняются. Вовремя проведенное лечение является залогом благоприятного исхода. |
|
Тендовагинит |
|
После введения гидрокортизона иммобилизация конечности длится 1 – 2 недели. |
В большинстве случаев прогноз благоприятный. При отсутствии лечения есть риск сращения сухожильного влагалища с сухожилием. |
|
Плантарный фасциит |
|
Нехирургические методы применяет в течение 5 – 6 месяцев (иммобилизацию – 3 – 4 недели |
Прогноз благоприятный при своевременном и адекватном лечении. |
|
Опухоли костей |
|
Длительность пребывания в больнице зависит от объема планируемых мероприятий. Требуется подтверждение гистологического исследования для исключения или подтверждения злокачественной опухоли (3 – 7 дней |
Прогноз при доброкачественных опухолях благоприятный, при злокачественных опухолях есть высокий риск патологических переломов. |
С какими жалобами нужно идти к ортопеду?
Ортопед и ортопед-травматолог занимаются лечением кривошеи, дисплазии тазобедренного сустава, плоскостопия, косолапости, вальгусной и варусной деформации стоп и голеней, артрозов и артритов всех суставов (в том числе, межпозвоночных), остеохондроза и спондилолистеза, вывихов суставов, переломов костей, надрывов и разрывов связок, сухожилий и мышц, контрактур, деформирующего остеоза и остеоартроза, различных видов сарком (хондромиксосаркома, опухоль Юинга) и так далее.
К ортопеду необходимо обратиться при наличии следующих симптомов:
нарушения осанки,
разная длина конечностей (особенно, нижних),
травмы с подозрениями на перелом или трещину кости,
боль в суставах
,
припухлость, покраснение или повышенную температуру в области сустава,
ограниченная подвижность конечностей или позвоночника,
боли в позвоночнике (особенно в пояснице и шейном отделе),
хруст в позвоночнике или суставе при движении,
боли в мышцах конечностей,
ощущение гипертонуса мышц,
боли в костях,
«ломота» в суставах при смене погоды,
деформация сустава или конечности,
контрактуры.
Даже если эти симптомы носят не регулярный характер, необходимо выяснить их причину, ведь в большинстве случаев они говорят об уже начавшихся дегенеративных процессах в суставах и костях, чьё развитие на ранних стадиях ещё можно сдержать. Спортсменам же и людям, ведущим активный образ жизни, а также страдающим лишним весом, желательно регулярно посещать врача для своевременного обнаружения микротравм или начинающихся, но ещё безсимптомных, заболеваний.
Особое внимание нужно уделить консультациям ортопеда в детском и подростковом возрасте. Именно своевременная диагностика и профессиональное лечение нарушений опорно-двигательного аппарата у младенцев в большинстве случаев гарантируют нормальное физическое (а иногда и психическое) развитие ребёнка, и отсутствие проблем физического и, вытекающих из них, психологического характера.
Чем занимается ортопед?
Какие лечат заболевания врачи-ортопеды? Если же говорить о конкретных недугах, то следует выделить следующий список основных их видов:
- Наличие искривления стоп наряду с плоскостопием, косолапостью.
- Врожденные заболевания в форме дисплазии суставов и кривошеи. Часто нужна помощь ортопеда грудничкам. Это какой врач? Об этом ниже.
- Наличие у пациентов бурсита, артроза, то есть заболеваний, которые сопровождаются воспалением околосуставных сумок и суставов в том числе.
- Развитие остеохондроза, то есть хронического заболевания, которое сопровождается поражением позвоночника в районе конкретных его сегментов.
- Вывихи суставов наряду с переломами костей и опухолью Юинга.
- Развитие ревматоидного артрита, то есть общесистемного хронического заболевания, особенности протекания которого предполагают поражение костной системы, что может в свою очередь приводить к тяжелым формам деформации суставов. Такая патология в некоторых ситуациях может оказаться предпосылкой последующей инвалидности у больного.
- Наличие остеогенной саркомы.
- Развитие деформирующего остеоза наряду с хондромиксосаркомой.
Ортопед занимается лечением плоскостопия, сколиоза, последствий травм, врожденных пороков развития при помощи ЛФК, мануальной терапии или операции. Он лечит косолапость, кривошею, патологию суставов, исправляет их порочное положение. Ортопед лечит травмы: растяжения, ушибы, вывихи, переломы, ожоги.

Позвоночник расплачивается за нашу способность к прямохождению уже с того момента, как мы делаем первые шаги. На протяжение жизни он испытывает колоссальные нагрузки. Проблемами патологии позвоночника также занимается ортопед. Наиболее частой проблемой уже с детского возраста является сколиоз.
Детям и взрослым с болезнями опорно-двигательного аппарата ортопед может выписать изготовление индивидуальных ортопедических стелек. Также он может назначить курс лечебной физкультуры, провести лечебные мероприятия при бытовых и спортивных травмах.
В запущенных случаях больного передают в руки хирургов-ортопедов, специализирующихся на эндопротезировании (замене сустава искусственным). Оно может понадобиться при таком заболевании, как артроз, когда изнашивается хрящ в суставе или при переломах, например, шейки бедра. Также в компетенции врача-ортопеда – лечение деформаций шеи и грудной клетки.
Детский ортопед помогает детям с осложнениями после ДЦП и полиомиелита стать на ноги совместно с неврологом. Важную роль ортопедический осмотр оказывает в профилактике и лечении дисплазии тазобедренного сустава и врожденного вывиха бедра. Также ортопед лечит ревматоидный артрит, артроз, бурсит – воспалительные и дегенеративные заболевания суставов.
Если у вас в роду были люди с неврологическими заболеваниями, или, если вы получили в прошлом травму, попадали в аварию, не забывайте один раз в год показываться ортопеду. Это убережет вас от осложнений.

Ортопед проводит осмотр на кушетке, оценивает объем движений в суставе и назначает УЗИ суставов, рентген, МРТ или КТ.
Раны и переломы лечили еще древние инки, умели проводить операции на черепе, вправлять вывихи и сращивать кости.
С развитием ортопедии профессия ортопеда стала высокотехнологичной. Ортопед должен обладать инженерным складом ума, иметь золотые руки, уметь на практике применить знания о биомеханике тела. Пионером в темпах развития ортопедии сегодня является Германия. Хороший ортопед ответственен, имеет навыки инженера и скульптора, у него отличная мелкая моторика и ярко выраженная склонность к работе руками. Умение сопереживать должно сочетаться с решительностью. Ортопед должен уметь правильно расшифровывать рентгеновские снимки, срезы МРТ.
Травматолог занимается восстановлением здоровья, если оно пострадало в результате травмы, а ортопед занимается теми случаями, когда опорно-двигательный аппарат испытывает нагрузку или деформируется. Чтобы не путаться в терминологии, все патологии, которыми занимается ортопед, называют ортопедическими заболеваниями, а патологии, которые лечит травматолог – травмой.
Травма (повреждение) – это анатомические и физиологические изменения в тканях или в целом организме, возникающие из-за внезапного и сильного воздействия факторов, которые по силе превышают прочность тканей или их максимально допустимый объем движения. Именно фактор внезапности приводит к травме. Любое нарушение функции движения или деформация, которые возникли в течение более ли менее длительного периода времени, относятся к нетравматическому повреждению и переходят в компетенцию ортопеда.

Патологии, которыми занимается травматолог-ортопед
В обязанности травматолога входит:
- диагностика повреждений опорно-двигательного аппарата;
- оказание первой медицинской помощи при травмах;
- оказание специализированной помощи при травмах;
- лечение пациентов с травмами до полного выздоровления после выписки из больницы;
- диспансерное наблюдение за больными после перенесенных травм;
- экспертиза временной нетрудоспособности при травмах;
- направление больных для прохождения медицинской комиссии и получения инвалидности;
- профилактика травматизма.
В обязанности ортопеда входит:
- обследование больных с патологией опорно-двигательного аппарата;
- назначение необходимых анализов и исследований для диагностики причины патологии и общего состояния больного;
- специализированное лечение больных с заболеваниями опорно-двигательной системы;
- периодическое диспансерное наблюдение за больными, которые перенесли операцию или используют ортопедические приспособления (ортезы
) и протезы; - экспертиза трудоспособности больных и направление на получение инвалидности
; - просветительная работа с врачами других специальностей, которые обнаруживают патологии, требующие консультации и лечения у ортопеда.
Ушиб – это закрытое повреждение мягких тканей или органов. Закрытыми называют те повреждения, при которых кожа остается целой (отсутствует раневой канал). Причина ушибов – прямое механическое воздействие на открытую часть тела, например, удар о твердый предмет. Ушиб сустава вызывает образование гемартроза – скопление крови в полости сустава. Чаще всего гемартроз возникает в коленном суставе, проявляясь баллотированием надколенника.
Сдавление также является закрытой травмой и возникает при сильном и относительно длительном давлении на мягкие ткани. Сдавление нарушает питание тканей, они разрушаются, а продукты распада тканей попадают в кровь и вызывают синдром интоксикации. Все это состояние называется «синдром длительного сдавливания». При синдроме длительного сдавливания пострадавшим занимаются не только травматологи, но и общие хирурги и реаниматологи.
Ранения – нарушение целостности кожных покровов, слизистых оболочек, а также тканей, которые расположены под ними (подкожная клетчатка, мышцы, сухожилия, связки и нервы). Ранения относятся к хирургической проблеме, если нет сопутствующих переломов. Если же вместе с раной имеются разрывы тканей, переломы костей, то их лечат травматологи.
Разрывами и растяжениями называются травмы тех тканей, которые имеют свойство эластичности и сократимости – мышцы, сухожилия, связки (мягкие ткани). Сухожилия являются частью мышцы, с помощью которых она прикрепляется к костям. Связки фиксируют две кости, обеспечивая устойчивость сустава при движении, но сами не сокращаются. Резерв связок по части эластичности больше, чем резерв сухожилий, поэтому сухожилия чаще разрываются, а связки растягиваются.
Травмы мышц, сухожилий и связок имеют следующие три степени повреждения:
- 1 степень или растяжение
– наблюдается, если ткань натягивается сильнее, чем это возможно при условии сохранения ее непрерывности; - 2 степень или неполный разрыв
– нарушение непрерывности ткани имеется на определенном участке; - 3 степень или полный разрыв
– целостность ткани полностью нарушена, при этом определяются два или более разорванных куска.
Растяжения и разрывы имеют следующие особенности:
- травма связок и сухожилий возникает при внезапном и резком движении, которое находится за пределами объема движений в данном суставе;
- повреждение сухожилия нарушает сгибание или разгибание сустава;
- травмируясь, мышца разрывается, так как имеет довольно большие возможности растянуться (растягивание мышцы «до предела» вызывает ее расслабление, а не травму, растягивание сверх возможностей – разрыв
); - разрыв мышцы происходит в том месте, где она переходит в сухожилие – это самая «слабая» точка, которая лишена и эластичности мышцы, и прочности сухожилия;
- разрыв мышцы происходит в том момент, когда она чрезмерно натягивается или при ударе в момент максимального напряжения.
Периферические нервы – это нервы конечностей, которые в отличие от центральных нервов (в головном и спинном мозге) являются подчиненными структурами. Нервы могут быть двигательными (мотонейроны) и чувствительными (сенсорными), но важно знать, что нервные пучки (сплетения) состоят из волокон двигательного и чувствительного нерва. Повреждение нерва может быть вследствие ушиба или при его разрыве.
Чаще всего повреждаются нервы верхних конечностей (локтевой, лучевой и срединный), нижних конечностей (бедренный, седалищный, большеберцовый и малоберцовый) и плечевого сплетения.
Вывихи
Вывих – это изменение нормального расположения суставных поверхностей двух костей, их разобщение или смещение. Если вывих сочетается с переломом, то в этом случае говорят о переломовывихе. Если же вследствие вывиха нарушилась целостность кожного покрова, то есть наблюдается разрушение всех тканей сустава, а также кожи, то это состояние обозначается как открытый вывих.
Выделяют следующие виды вывихов:
- травматический вывих
– возникает из-за насильственного движения в суставе, удара или падения; - патологический вывих
– является следствием различных патологических процессов, которые разрушают костные образования и связочный аппарат сустава, вызывают воспаление суставных сумок или паралич мышц, которые укрепляют сустав (паралитические вывихи
); - привычный вывих
– повторяется более 2 раз и является следствием нестабильности в суставе; - врожденный вывих
– возникает из-за недоразвития сустава.
Как проходит приём у ортопеда
Первичное консультирование включает основные этапы.
- Знакомство с пациентом, изучение его амбулаторной карты, оценка жалоб и общего состояния.
- Визуальный осмотр и оценка движений крупных и мелких суставов, а также позвоночного столба на всей его протяжённости.
- Выявление аномалий и деформаций опорно-двигательного аппарата.
- Составление плана дальнейшего обследования, а также постановка предварительного диагноза.
На повторный приём к врачу, приходят пациенты с готовыми результатами инструментального обследования (снимки, лабораторные анализы). Опираясь на диагностические данные, а также на информацию, полученную в результате повторного осмотра, доктор выставляет окончательный диагноз и формирует план комплексного лечения.
Врач осматривает пациента, ранее перенесшего операцию на структурах опорно-двигательного аппарата. Оценивает результативность проведенной операции, наличие контрактур, нестабильности и составляет индивидуальный план реабилитации. Существует отдельный график посещений ортопеда в послеоперационном периоде, что позволяет контролировать общее состояние пациента в динамике.
Осмотр ортопеда можно назвать «поверхностным», который не требует особой подготовки. Осмотр всегда производится на обнажённом теле, т.е. в кабинете врача необходимо будет обнажить тревожащую конечность либо раздеться до белья, если беспокоят позвоночник и вся опорно-двигательная система. Врач-ортопед проведёт визуальный осмотр, благодаря которому можно констатировать наличие деформаций костей (суставов) или искривления конечностей (позвоночника), определит функциональную способность суставов и мышц и так далее. Для точной диагностики и определения причин состояния обычно назначают:
рентгеноскопию пострадавшей области,
УЗИ суставов
,
КТ или МРТ при тяжёлых патологиях и для исключения онкологического заболевания,
лабораторные исследования крови на СОЭ, протромбиновый индекс, фибриноген и т.д.
Далее, исходя из результатов анализов будет назначено подходящее в конкретном случае лечение. Но независимо от того, будет ли диагностировано какое-либо ортопедическое заболевание, врач обязательно порекомендует придерживаться правильного питания и вести здоровый образ с жизни с достаточной физической нагрузкой.
Очень рекомендовано плавание, особенно, в современных условиях, когда большую часть времени люди проводят сидя за компьютером, что ведёт к компрессии позвоночника и застойным явлениям в органах таза. Постоянная забота о своём опорно-двигательном аппарате обеспечит активную старость, не осложнённую болевыми и ограничивающими движение состояниями.
Очень часто пациенты интересуются тем, каким образом происходит первый прием у ортопеда. Для того, чтобы получить примерное представление об этом, расскажем об основных нюансах посещения данного специалиста:
- Ортопед визуально оценивает анатомическое строение, актуальное для костной системы. В этой ситуации анализируется правильность наряду с неправильностью строения. Особенно важен этот этап при осмотре новорожденных детей.
- Специалист определяет амплитуду движений, актуальную для пораженных суставов.
- Врачом назначается рентгеноскопия, в рамках которой, как правило, уточняется либо же опровергается предполагаемый диагноз.
- Наличие сложных формы заболеваний могут потребовать необходимость проведения таких методов исследования как компьютерная томография наряду с магнитно-резонансной томографией.
Мы рассмотрели, кто это – врач-ортопед и что лечит данный специалист.
Чтобы получить максимально эффективную и информативную
Необходимо подготовиться к приему. Для этого следует вспомнить, когда именно и в связи с чем появилась проблема, по поводу которой человек обращается к ортопеду. Также очень важно вспомнить, как развивалось заболевание – когда началось, с какой скоростью прогрессировало, что приводило к усилению степени выраженности деформаций и другие нюансы.
Кроме того, очень важно рассказать врачу весь спектр ощущений (боли, потягивание, простреливание и т.д.), возникающих при совершении движений или в покое в деформированном участке костно-мышечно-суставного аппарата. Всю данную информацию лучше всего в конспективном виде записать на бумаге, а на приеме у врача либо просто прочитать, либо рассказать, сверяясь с конспектом, чтобы ничего не упустить и не забыть.
Поскольку врач-ортопед будет обязательно производить физикальный осмотр, то деформированный участок следует вымыть, удалить с него повязки и иные приспособления, использующиеся с целью улучшения состояния самостоятельно. Также нужно одеться таким образом, чтобы не испытывать чувства стыда или неловкости в процессе раздевания перед доктором.
Для того, чтобы ортопед смог поставить диагноз и назначить лечение буквально за один прием, перед консультацией у врача можно сделать рентген или томографию деформированной области костно-суставно-мышечной системы. В этом случае снимки и заключения исследований нужно взять с собой на прием.
Кроме того, на прием к ортопеду необходимо обязательно взять все имеющиеся рентгеновские снимки, томограммы, записи УЗИ и других исследований, которые были произведены ранее на деформированной области костно-суставно-мышечной системы (если, конечно, таковые имеются).
Рекомендации ортопеда: как выявить у ребенка плосковальгусную деформацию стоп, лечение, выбор обуви, массаж – видео
Следует отметить, что некоторые разновидности заболеваний, которые были перечислены, являются лишь малой частью из существующих их вариантов. Помимо всего прочего, многообразие подобных разночтений отмечается не только в патологиях, но и в способах лечения, которое касается травм и болезней костной системы.
Болезни суставов, костей, связок, позвоночника и тканей, которые расположены в непосредственном окружении пораженного района, могут быть врожденными либо приобретенными в течение жизни, а, кроме того, могут иметь инфекционную природу возникновения. Приобретенные патологии всегда связаны с какими-либо увечьями, либо полученными профессиональными травмами наряду с обменными нарушениями. Инфекционные недуги возникают по причине сопутствующих воспалений в результате перенесения того или иного заболевания.
В данной ситуации, как уже понятно из указанного направления специализации врача, речь идет о его связи с различными травмами, а также ликвидацией их последствий. В связи с этим определяется ряд причин, в рамках которых требуется посещение кабинета ортопеда-травматолога:
- Переломы, в результате которых происходит нарушение функций костей.
- Повторное перенесение пациентом переломов.
- Остаточные признаки перенесения человеком полиомиелита.
- Не прекращающиеся, а, кроме того, устойчивые боли в районе позвоночника, конечностей и суставов.
- Наличие растяжений, ушибов, отморожений, укусов насекомых или животных.
- Деформация конечностей либо прочие увечья, нанесенные позвоночнику, грудной клетке.
- Повреждение функций малых и крупных суставов.
Выделяют определенную группу симптомов, на основании которых требуется срочное обращение к ортопеду, так как такое патологическое состояние может выступать в роли своеобразного сигнала, который будет указывать на развитие серьезного болезнетворного процесса, и, собственно, самого недуга. О подобной необходимости во врачебной помощи следует говорить в случае следующего проявления симптоматики:
- Наличие хруста в суставах.
- Плохая подвижность суставов.
- Ощущение онемения рук.
- Появление припухлости суставов.
- Болезненность в суставах во время каких-либо даже самых незначительных движений.
- Появление болевых ощущений в спине.
- Нарушение осанки наряду с быстро возникающим чувством усталости.
- Наличие ноющих болей и ломоты мышц, которые обуславливаются изменениями погоды.

Существует, кроме того, и ряд заболеваний, развитие которых определяет необходимость для того или иного пациента в регулярном посещении ортопеда. Среди них следует назвать следующие виды болезней:
- Наличие ревматоидного артрита.
- Перенесение пациентом каких-либо травм позвоночника.
- Наличие артроза суставов.
- Вывихи плеча
или коленного сустава. - Развитие остеохондроза.
- Перелом шейки бедра.
Более того, ортопеды-травматологи могут посоветовать профилактические мероприятия при регулярных спортивных нагрузках, а, кроме того, при выборе экстремальных видов отдыха в качестве способа своего времяпрепровождения. В таком случае, удастся своевременно осуществить устранение тех или иных травм, что, в свою очередь, даст возможность исключить сопутствующие им в будущем проблемы.
Существует ряд различных обстоятельств, при которых следует посетить данного специалиста со своим ребенком. Благодаря своевременному обращению к ортопеду можно добиться эффективных результатов касательно устранения развивающихся патологий. Плюс к этому появляется возможность исправить врожденные формы каких-либо заболеваний, связанных с двигательной системой, в том случае, если таковые имеются. Итак, к подобным обстоятельствам относят наличие следующих дефектов:
- Дефектное положение бедра, которое может быть отмечено у новорожденного малыша. Обычно такое происходит при врожденных вывихах.
- Быстрая утомляемость детей во время ходьбы. Заметная визуально тяжесть походки. В этой ситуации речь, как правило, идет о плоскостопии.
- Заметная сутулость наряду с постоянным наклоном головы к одному и тому же плечу. В этом случае, скорее всего, говорить приходится о кривошеи.
- Жалобы ребенка на периодическое появление болевых ощущений в руках и ногах, а, кроме того, в шее либо в спине.
- Наличие косолапости, в рамках которой визуально кажется, что ребенок загребает стопой во время своей ходьбы.
Трудности детской ортопедии заключены в том, что не всегда есть возможность определить патологию при рождении на глаз. Поэтому своевременное обращение к специалисту при выявлении родителями или педиатром у ребёнка врождённых или приобретенных аномалий, позволяет избежать тяжелых осложнений. А с возрастом утрату работоспособности. Основными показаниям для обращения к детскому ортопеду относят.
- Заметное искривление осанки (кифоз, лордоз, сколиоз).
- Признаки врождённого вывиха бедра у новорожденных.
- Тяжесть походки и быстрая утомляемость во время ходьбы.
- Деформация стоп — варус или вальгус
. - Жалобы на дискомфорт, скованность и ноющую боль в области поясницы, шеи, верхних и нижних конечностей.
- Неправильное положение головы с наклоном к правому или левому плечу (признаки кривошеи).
Детский ортопед – это врач, который специализируется в области диагностики, профилактики и лечения деформаций костно-мышечно-суставной системы у детей любого возраста (с рождения и до 18 лет). Детский ортопед ничем не отличается от взрослого за исключением того, что его пациенты – дети, а не взрослые люди.
Выделение детского ортопеда в отдельную специальность произведено потому, что врачу необходимо знать особенности костей, суставов и мышц у малышей разного возраста, а также скорость их роста, и учитывать это при подборе терапии. Из-за присущих детям особенностей строения и роста костей, суставов и мышц, детские ортопеды – это отдельная медицинская специальность.

К ортопеду необходимо обращаться в случаях, когда у человека любого возраста или пола присутствуют либо видимые деформации костно-суставно-мышечной системы, либо периодически возникают
Свидетельствующие о наличии таких деформаций. Это означает, что к ортопеду нужно обратиться, если человека беспокоят какие-либо нижеприведенные состояния или симптомы:
- Кривошея (наклон шеи в сторону и вниз с невозможность прямо поставить голову);
- Любые деформации в суставах (например, скрюченность, невозможность согнуть или разогнуть сустав и т.д.);
- Любые деформации костей (например, перекошенный таз, искривление костей грудной клетки, ног, рук и т.д.);
- Любые нарушения осанки;
- Плоскостопие;
- Косолапость;
- Привычные вывихи бедра или плеча;
- Остеохондроз;
- Остаточные явления после перенесенного полиомиелита
; - Трудности, боли или ограниченность в движениях в любых суставах;
- Упорные, непроходящие боли в суставах
, руках, ногах или позвоночнике
; - Необходимость в реабилитации после травм;
- Необходимость подбора протезов или ортезов.
Посещение ортопеда должно стать регулярной процедурой. Проходите общий медицинский осмотр 1-2 раза в год, чтобы контролировать собственный организм и вовремя предотвращать недуги. Костные нарушения могут развиваться годами, не доставляя особого дискомфорта или боли пациенту. Именно поэтому частая диагностика – залог здоровья опорно-двигательного аппарата.
Внеплановая консультация ортопеда может понадобиться неожиданно. Вы или ребенок получили травму во время занятий спортом, испытываете дискомфорт в конечностях, без объяснимой причины или просто пробыли на холоде немного дольше положенного? Сходите на консультацию к ортопеду, чтобы исключить серьезные болезни или сразу же заняться их лечением.
Растяжения, ушибы, укусы животных, деформация конечностей/позвоночника/грудной клетки/функциональности мелких или крупных суставов также должны подвигнуть человека на срочную диагностику.
Главное правило – нельзя терпеть боль. Хруст в суставах, онемение или припухлость рук, болезненность передвижения, эпизодические ноющие боли по всему телу, быстрая усталость или нарушение осанки значительно влияют на качество человеческой жизни. Оберегайте собственный комфорт, не ждите, пока боль пройдет самостоятельно или перерастет в хроническую – посетите ортопеда.
Люди, которые занимаются активными видами спорта, любят экстремальный отдых или работают в изнуряющих условиях (например, на производстве), должны посещать ортопеда чаще, поскольку они находятся в группе риска.
Ситуации, которые приводят человека к травматологу и те, которые заставляют обратиться к ортопеду принципиально разные. Здесь важен один критерий – связь жалоб и симптомов с полученной недавно травмой или отсутствие этой связи. Если жалобы пациента возникли после травмы, удара, падения, неловкого движения, то ему нужно прямо идти в кабинет травматолога.
Если человек не может двигать какой-либо частью своего тела вне связи с травмой, то его принимает ортопед. К травматологу есть возможность попасть сразу, в то время как до ортопеда люди могут дойти после консультации терапевта, педиатра или врачей других специальностей. Именно поэтому ортопед в большинстве случаев принимает людей с уже известным диагнозом.
Симптомы, с которыми следует обратиться к травматологу
|
Симптом |
Механизм развития |
Какие исследования нужны для диагностики причины? |
При каких заболеваниях наблюдается симптом? |
|
Резкая боль после удара, движения, падения, которая усиливается при малейшем движении или надавливании |
Боль возникает из-за раздражения болевых рецепторов тканей поврежденной зоны. Наиболее чувствительными являются болевые рецепторы надкостницы (поэтому при переломах боль наиболее сильная |
|
|
|
Отечность и кровоподтек в области травмы |
При повреждении тканей происходит разрыв кровеносных сосудов, кровь изливается в мягкие ткани (в кожу, под кожу, под фасции |
|
|
|
Укорочение конечности после повреждения |
При переломе костные отломки смещаются в разные стороны за счет натяжения мышц, которые прикрепляются к разным частям кости. При вывихе одна из головок кости располагается выше уровня, на котором она должна быть. |
|
|
|
Ненормальная подвижность кости |
В области перелома при прощупывании удается сместить отломки по отношению друг к другу, определить края отломков (обычно острые |
|
|
|
Ощупывание острых краев или появление хруста при надавливании |
|
||
|
Открытая рана с выступающими отломками костей |
Края отломков костей выступают из открытой раны в том случае, если кожа повредилась изнутри острым краем отломка. |
|
|
|
Деформация в области сустава и мягких тканей |
Деформация и дефекты возникают при нарушении анатомического расположения различных частей сустава или мягких тканей, а также при отеке |
|
|
|
Дефекты мягких тканей (западение, плотное образование |
В виде плотного образования может прощупываться кусок оторванной мышцы, а западение является местом, где в норме должна была быть ткань. |
|
|
|
Неестественное или вынужденное положение конечности или туловища |
Вынужденное положение возникает, если компоненты сустава разобщились, что фиксирует сустав в одном положении, без возможности его изменить. Неестественное положение приобретает часть тела, если кость где-то сломалась. |
|
|
|
Нарушение функции движения в суставе |
Функция сустава нарушается при разрыве или выраженном отеке его тканей, нарушении целостности костей, которые составляют сустав или повреждении двигательных нервов. |
|
|
|
Нарушение кожной чувствительности |
Ослабление (онемение |
|
|
Стертая симптоматика
Развитие различных костных нарушений происходит, как правило, весьма медленным образом, потому что первая симптоматика, которая могла бы потребовать консультацию ортопеда, может иметь слабовыраженный вид. Зато серьезное и ярко выраженное проявление симптомов будет отмечаться на этапе масштабных поражений, которые возникают на фоне патологических процессов. Учитывая эту особенность, посещение кабинета ортопеда должно стать регулярным, причем делать это необходимо, уже с детского возраста.
Травматолог-ортопед – это какой врач? Разберемся подробнее в этом вопросе.
Кто такой ортопед, травматолог-ортопед и хирург-ортопед?
– это врач, специализирующийся в области ортопедии, которая представляет собой медицинскую сферу, занимающуюся профилактикой,
Лечением и
людей, страдающих различными деформациями костей, мышц, суставов или связок. То есть если по какой-либо причине у человека появилась какая-либо деформация костей, суставов, связок или мышц, то исправляет такие дефекты именно врач-ортопед.
Различные деформации костно-суставно-мышечной системы могут появляться вследствие разнообразных причин, таких, как травмы, врожденные пороки развития, длительно текущие воспалительные заболевания и т.д. Однако, вне зависимости от причины появления деформации костно-мышечно-суставной системы, их исправлением занимается ортопед.
Ортопедия теснейшим образом связана с другой медицинской сферой – травматологией, которая занимается диагностикой и лечением разнообразных повреждений мышц, костей, суставов и связок. Однако травматологи выявляют и лечат “свежие”, недавно произошедшие повреждения костно-суставно-мышечной системы, такие, как переломы, растяжения, разрывы мышц и сухожилий, и т.д.
Вследствие тесных связей травматологии и ортопедии между собой данные медицинские дисциплины объединены в одну специальность. Это означает, что после окончания института врач, прошедший интернатуру или ординатуру по специальности “ортопедия и травматология”, получает квалификацию “врач травматолог-ортопед”.
После завершения интернатуры или ординатуры врач может работать в области ортопедии или травматологии. Пройти интернатуру или ординатуру по специальности только ортопедия или только травматология и, соответственно, получить квалификацию “ортопед” или “травматолог” нельзя. Данные дисциплины – это одна специальность, как “акушерство и гинекология”.

К ортопеду необходимо обращаться в случаях, когда у человека любого возраста или пола присутствуют либо видимые деформации костно-суставно-мышечной системы, либо периодически возникают
Свидетельствующие о наличии таких деформаций. Это означает, что к ортопеду нужно обратиться, если человека беспокоят какие-либо нижеприведенные состояния или симптомы:
- Кривошея (наклон шеи в сторону и вниз с невозможность прямо поставить голову);
- Любые деформации в суставах (например, скрюченность, невозможность согнуть или разогнуть сустав и т.д.);
- Любые деформации костей (например, перекошенный таз, искривление костей грудной клетки, ног, рук и т.д.);
- Любые нарушения осанки;
- Плоскостопие;
- Косолапость;
- Привычные вывихи бедра или плеча;
- Остеохондроз;
- Остаточные явления после перенесенного полиомиелита
; - Трудности, боли или ограниченность в движениях в любых суставах;
- Упорные, непроходящие боли в суставах
, руках, ногах или позвоночнике
; - Необходимость в реабилитации после травм;
- Необходимость подбора протезов или ортезов.
Посещение ортопеда должно стать регулярной процедурой. Проходите общий медицинский осмотр 1-2 раза в год, чтобы контролировать собственный организм и вовремя предотвращать недуги. Костные нарушения могут развиваться годами, не доставляя особого дискомфорта или боли пациенту. Именно поэтому частая диагностика – залог здоровья опорно-двигательного аппарата.
Внеплановая консультация ортопеда может понадобиться неожиданно. Вы или ребенок получили травму во время занятий спортом, испытываете дискомфорт в конечностях, без объяснимой причины или просто пробыли на холоде немного дольше положенного? Сходите на консультацию к ортопеду, чтобы исключить серьезные болезни или сразу же заняться их лечением.
Растяжения, ушибы, укусы животных, деформация конечностей/позвоночника/грудной клетки/функциональности мелких или крупных суставов также должны подвигнуть человека на срочную диагностику.
Главное правило – нельзя терпеть боль. Хруст в суставах, онемение или припухлость рук, болезненность передвижения, эпизодические ноющие боли по всему телу, быстрая усталость или нарушение осанки значительно влияют на качество человеческой жизни. Оберегайте собственный комфорт, не ждите, пока боль пройдет самостоятельно или перерастет в хроническую – посетите ортопеда.
Люди, которые занимаются активными видами спорта, любят экстремальный отдых или работают в изнуряющих условиях (например, на производстве), должны посещать ортопеда чаще, поскольку они находятся в группе риска.
Ситуации, которые приводят человека к травматологу и те, которые заставляют обратиться к ортопеду принципиально разные. Здесь важен один критерий – связь жалоб и симптомов с полученной недавно травмой или отсутствие этой связи. Если жалобы пациента возникли после травмы, удара, падения, неловкого движения, то ему нужно прямо идти в кабинет травматолога.
Если человек не может двигать какой-либо частью своего тела вне связи с травмой, то его принимает ортопед. К травматологу есть возможность попасть сразу, в то время как до ортопеда люди могут дойти после консультации терапевта, педиатра или врачей других специальностей. Именно поэтому ортопед в большинстве случаев принимает людей с уже известным диагнозом.
Симптомы, с которыми следует обратиться к травматологу
|
Симптом |
Механизм развития |
Какие исследования нужны для диагностики причины? |
При каких заболеваниях наблюдается симптом? |
|
Резкая боль после удара, движения, падения, которая усиливается при малейшем движении или надавливании |
Боль возникает из-за раздражения болевых рецепторов тканей поврежденной зоны. Наиболее чувствительными являются болевые рецепторы надкостницы (поэтому при переломах боль наиболее сильная |
|
|
|
Отечность и кровоподтек в области травмы |
При повреждении тканей происходит разрыв кровеносных сосудов, кровь изливается в мягкие ткани (в кожу, под кожу, под фасции |
|
|
|
Укорочение конечности после повреждения |
При переломе костные отломки смещаются в разные стороны за счет натяжения мышц, которые прикрепляются к разным частям кости. При вывихе одна из головок кости располагается выше уровня, на котором она должна быть. |
|
|
|
Ненормальная подвижность кости |
В области перелома при прощупывании удается сместить отломки по отношению друг к другу, определить края отломков (обычно острые |
|
|
|
Ощупывание острых краев или появление хруста при надавливании |
|
||
|
Открытая рана с выступающими отломками костей |
Края отломков костей выступают из открытой раны в том случае, если кожа повредилась изнутри острым краем отломка. |
|
|
|
Деформация в области сустава и мягких тканей |
Деформация и дефекты возникают при нарушении анатомического расположения различных частей сустава или мягких тканей, а также при отеке |
|
|
|
Дефекты мягких тканей (западение, плотное образование |
В виде плотного образования может прощупываться кусок оторванной мышцы, а западение является местом, где в норме должна была быть ткань. |
|
|
|
Неестественное или вынужденное положение конечности или туловища |
Вынужденное положение возникает, если компоненты сустава разобщились, что фиксирует сустав в одном положении, без возможности его изменить. Неестественное положение приобретает часть тела, если кость где-то сломалась. |
|
|
|
Нарушение функции движения в суставе |
Функция сустава нарушается при разрыве или выраженном отеке его тканей, нарушении целостности костей, которые составляют сустав или повреждении двигательных нервов. |
|
|
|
Нарушение кожной чувствительности |
Ослабление (онемение |
|
|
Стертая симптоматика
Развитие различных костных нарушений происходит, как правило, весьма медленным образом, потому что первая симптоматика, которая могла бы потребовать консультацию ортопеда, может иметь слабовыраженный вид. Зато серьезное и ярко выраженное проявление симптомов будет отмечаться на этапе масштабных поражений, которые возникают на фоне патологических процессов. Учитывая эту особенность, посещение кабинета ортопеда должно стать регулярным, причем делать это необходимо, уже с детского возраста.
Травматолог-ортопед – это какой врач? Разберемся подробнее в этом вопросе.
Кто такой ортопед, травматолог-ортопед и хирург-ортопед?
– это врач, специализирующийся в области ортопедии, которая представляет собой медицинскую сферу, занимающуюся профилактикой,
Лечением и
людей, страдающих различными деформациями костей, мышц, суставов или связок. То есть если по какой-либо причине у человека появилась какая-либо деформация костей, суставов, связок или мышц, то исправляет такие дефекты именно врач-ортопед.
Различные деформации костно-суставно-мышечной системы могут появляться вследствие разнообразных причин, таких, как травмы, врожденные пороки развития, длительно текущие воспалительные заболевания и т.д. Однако, вне зависимости от причины появления деформации костно-мышечно-суставной системы, их исправлением занимается ортопед.
Ортопедия теснейшим образом связана с другой медицинской сферой – травматологией, которая занимается диагностикой и лечением разнообразных повреждений мышц, костей, суставов и связок. Однако травматологи выявляют и лечат “свежие”, недавно произошедшие повреждения костно-суставно-мышечной системы, такие, как переломы, растяжения, разрывы мышц и сухожилий, и т.д.
Вследствие тесных связей травматологии и ортопедии между собой данные медицинские дисциплины объединены в одну специальность. Это означает, что после окончания института врач, прошедший интернатуру или ординатуру по специальности “ортопедия и травматология”, получает квалификацию “врач травматолог-ортопед”.
После завершения интернатуры или ординатуры врач может работать в области ортопедии или травматологии. Пройти интернатуру или ординатуру по специальности только ортопедия или только травматология и, соответственно, получить квалификацию “ортопед” или “травматолог” нельзя. Данные дисциплины – это одна специальность, как “акушерство и гинекология”.

Соответственно, термин “ортопед-травматолог” является правильным и полным наименованием специальности врача, занимающегося выявлением и лечением повреждений и деформаций костно-суставно-мышечной системы. Но, помимо этого, в термин “ортопед-травматолог” в обиходе вкладывается и другой смысл – что врач одновременно может в качестве травматолога устранять повреждения, а в качестве ортопеда лечить деформации костно-мышечно-суставной системы.
Исходя из таких особенностей терминологии, если у человека имеется какое-либо сложное повреждение костей, суставов, мышц или связок, которое впоследствии даст деформацию костно-суставно-мышечного аппарата, то ему нужно обращаться к ортопеду-травматологу, который сможет одновременно и устранить повреждение, и затем провести коррекцию возникших деформаций.
Термин “хирург-ортопед” подразумевает специалиста, который может производить не только консервативное, но хирургическое лечение (операции) различных деформаций костей, суставов, мышц и связок. В принципе, травматология и ортопедия – это хирургическая специальность, владение которой подразумевает выполнение операций.
Но на практике не все травматологи-ортопеды выполняют хирургические вмешательства, некоторые врачи специализируются только на консервативной терапии. Поэтому, когда говорят “хирург-ортопед”, подразумевают, что врач лечит деформации костей, суставов и мышц не только консервативными методами, но и при помощи хирургических операций.
Врач-ортопед может применять как консервативные, так и оперативные методы лечения деформаций костно-суставно-мышечной системы. Так, например, контрактуры, косолапость, врожденный вывих бедра лечат консервативными методами при помощи гипсовых повязок, сколиоз – при помощи корсетов и специально разработанного комплекса физических упражнений, и т.д.
А вот искривление костей, параличи, разрывы сухожилий лечат оперативными методами, выполняя операции по восстановлению нормального положения костей, пересадке сухожилий и т.д. Вне зависимости от того, выполняется оперативное или консервативное лечение деформаций суставов, костей или мышц, врачи-ортопеды широко используют различные ортопедические приспособления, такие, как стельки в обувь, корсеты, протезы, шиногильзовые аппараты.
Следует помнить, что ортопедия является весьма обширной медицинской отраслью, вследствие чего в ней имеются отдельные узкие направления: хирургияпозвоночника, внутрисуставные операции, протезирование суставов и т.д. Соответственно, разные врачи травматологи-ортопеды могут специализироваться на том или ином направлении ортопедии или травматологии, в связи с чем не все доктора возьмутся за лечение любой ортопедической или травматологической патологии.
Травматолог-ортопед – это специалист, который диагностирует и лечит травматическую и нетравматическую патологию опорно-двигательного аппарата (кости, суставы, мышцы, связки, хрящи). Травматолог-ортопед окончил медицинский ВУЗ, а после этого в течение 2 лет обучался специальности «Травматология и ортопедия».
Травматология – это учение о насильственных или случайных повреждениях.
Ортопедия (ortos– прямой, правильный и paideia – воспитание) – это учение о правильности развития разных отделов опорно-двигательной системы и деформациях, которые возникают при различных заболеваниях. В связи с тем, что оба раздела медицины имеют отношению к опорно-двигательному аппарату, а способы лечения травм и заболеваний, в принципе, одинаковые, было решено объединить травматологию и ортопедию в одну специальность.
Осмотр у травматолога проходит в том же порядке, что и осмотр у ортопеда. Разница между проведенными этими двумя специалистами исследованиями в том, что именно они обнаруживают. Травматолог – это специалист «быстрого реагирования», в его задачи входит определить вид, степень тяжести и место повреждения, общее состояние пациента.
После этого решается вопрос о его лечении, причем тоже насколько возможно быстро. Что касается ортопеда, то проблемы, с которыми сталкивается этот врач, являются, в основном, застарелыми, можно сказать, привычными для больного. Ортопедические болезни развиваются медленно, поэтому специалисту требуется больше времени для диагностики и выбора метода лечения.
Исследования, которые назначает травматолог-ортопед
|
Исследование |
Как проводится? |
Какие травмы выявляет? |
Какие ортопедические патологии выявляет? |
|
Осмотр, ощупывание |
Осмотр позволяет оценить состояние скелета, его деформации, вынужденное положение больного, осанку и симметрию туловища. При подозрении на травму осмотр и прощупывание тканей проводятся очень аккуратно, так как это, во-первых, может вызвать усиление боли, а во-вторых – усугубить травму. |
|
|
|
Тестирование объема движения в суставах |
Движения в суставе могут быть активными (их совершает больной сам |
|
|
|
Измерение объема движений в суставах конечностей и позвоночника (гониометрия |
Амплитуду движений измеряют с помощью ортопедического угломера, имеющего два рычага. На одном из них имеется шкала с градусами, а на втором – стрелочка. Рычаги устанавливаются параллельно сегментам, которые составляют сустав, а центр прибора (шкалу |
|
|
|
Измерение длины и окружности конечностей |
Изменение длины конечности (укорочение или удлинение |
|
|
|
Рентгенологическое исследование |
Рентгенографию черепа, конечностей, грудной клетки, позвоночника и таза проводят в двух проекциях – спереди и сбоку. Грудную клетку и позвоночник обычно исследуют в положении стоя (если состояние позволяет |
|
|
|
Ультразвуковое исследование |
Ультразвуковое исследование позволяет выявить изменения в сухожилиях, суставах, костях, мышцах. Датчик посылает эхо-сигналы и регистрирует сигналы, отраженные от тканей. Степень отражения зависит от свойств тканей, которые меняются при патологических состояниях (соответственно меняется и поглощение ультразвука |
|
|
|
Артроскопия |
Артроскопия – это эндоскопическое исследование суставов с помощью специального аппарата, который называется артроскопом. Артроскоп – это тонкая металлическая трубка, имеющая камеру, что позволяет транслировать изображение на экран монитора в увеличенном виде. Процедура проводится под общим наркозом или под спинномозговой анестезией. Для лучшего исследования суставов в их полость через артроскоп вводится жидкость. Артроскопия позволяет также производить забор тканей (биопсию |
|
|
|
Магнитно-резонансная томография (МРТ |
Во время МРТ пациент ложится на платформу, которая продвигается внутрь туннеля томографа, создающего магнитное поле вокруг исследуемого. Это поле временно приводит в движение протоны, которые и становятся источниками сигнала, улавливаемого датчиками. Если нужно исследовать конкретный сустав, то вместо тоннеля используется «катушка», которая обхватывает сустав и производит «местное МРТ» (такие аппараты называются открытыми |
|
|
|
Компьютерная томография (КТ |
КТ является аналогом рентгенологического исследования, позволяет делать очень тонкие рентгеновские срезы исследуемого органа и, после компьютерной обработки, получать объемный рисунок. Исследование проводится так же, как и при МРТ – на диагностическом столе. Разница в наличии облучения при КТ. |
|
|
|
Сцинтиграфия |
Сцинтиграфия – это сканирование тела или его отдельных участков после введения радионуклидов, которые, накапливаясь в тканях, начинают излучать лучи. Излучение улавливается гамма-камерой, которую устанавливают над нужным участком. При патологии накопление препарата может уменьшаться или увеличиваться. |
|
|
|
Подометрия (подография |
Подометрия – это метод, позволяющий получить информацию о состоянии опорных пунктов стоп и нарушении равномерного распределения нагрузки. В настоящее время применяют компьютерную подометрию. Исследуемый одной ногой ступает на платформу, соединенную с компьютером. В этой платформе имеются элементы, которые регистрируют давление каждого участка стопы на поверхность. Полученные данные на компьютере выводятся в виде цветного изображения стопы (цвет зависит от степени испытываемой нагрузки |
|
|
|
Плантометрия (плантография |
Еще один метод диагностики состояния стопы. При компьютерной плантометрии больной двумя ногами встает на прозрачную платформу, которая имеет специальное освещение снизу. Прозрачность обеспечивает возможность сфотографировать или отсканировать и передать на компьютер изображение отпечатков подошвы (след |
||
|
Пункция сустава |
Пункция – это введение иглы или же инструмента в орган. Травматолог-ортопед проводит пункцию сустава, мягких тканей (если подозревает наличие гнойника, гематомы или опухоли |
|
|
|
Биопсия кости |
Биопсия – это забор ткани (в данном случае костной |
|
|
|
Денситометрия |
Денситометрия или оценка плотности кости может проводиться с помощью рентгенографии или ультразвукового исследования (проводится так же, как и обычное УЗИ |
|
Оперативное и закрытое вмешательство

В рамках осуществляемого лечения ортопед-травматолог может применять методы оперативного и закрытого вмешательства. Такой прием называют редрессацией. В данной ситуации подразумевают поэтапную коррекцию врачом-ортопедом актуальных для больного патологических нарушений, а, кроме того, деформаций в области отдельных суставов, которые относятся к системе опоры и движения.
Вот что лечит и чем занимается ортопед. Это какой врач? Данный вопрос можно услышать от пациентов довольно часто.
Где принимает ортопед?
Общие сведения
Врач-ортопед может работать как на базе отделения какой-либо больницы, так и в амбулаторно-поликлинических учреждениях. Однако ортопед всегда ведет прием только на базе амбулаторно-поликлинических учреждений. В настоящее время ортопеды могут принимать пациентов в муниципальных поликлиниках, в реабилитационных центрах, в
ортопедического направления или в частных медицинских клиниках. Соответственно, чтобы попасть на прием к ортопеду, необходимо обратиться либо в поликлинику по месту жительства или работы, либо в реабилитационный центр для людей с нарушениями опорно-двигательного аппарата, либо в частную клинику, либо в санаторий ортопедического направления.
В муниципальных поликлиниках в штатном расписании имеется должность врача-травматолога-ортопеда. Поэтому, если ставка врача занята, то попасть к ортопеду можно,
и получив предварительно направление или талон у участкового
Если же в поликлинике фактически не занято место ортопеда, то необходимо обратиться к заведующему поликлиникой и получить у него направление на консультацию к ортопеду в другом амбулаторно-поликлиническом учреждении города.
Попасть на прием к ортопеду в реабилитационном центре можно без направления от участкового терапевта. Достаточно узнать график приема и записаться на консультацию на свободное время.
Специалисты ведут приём на базе муниципальных поликлиник. Перед тем, как попасть на приём к врачу, предварительно необходимо записаться в регистратуре, получив талон к участковому. Терапевт направляет к ортопеду при подозрении на серьёзную патологию.
Кроме государственных поликлиник, консультирование пациентов ведётся на коммерческой (платной) основе. Указанная информация одинаково актуальна для взрослой и детской ортопедии.
Российской Федерации — правила внутреннего трудового распорядка; 1.6. Во время отсутствия врача-травматолога-ортопеда (командировка, отпуск, болезнь и пр.) его обязанности в установленном порядке исполняет назначаемое лицо, несущее полную ответственность за их надлежащее исполнение. II. Должностные обязанности Врач-травматолог-ортопед: 2.1. По своей специальности оказывает квалифицированную медицинскую помощь, используя при этом современные методы диагностики, профилактики, лечения и последующей реабилитации пациента 2.2. В соответствии с установленными правилами и стандартами выбирает тактику ведения больного, разрабатывает план его обследования, а также уточняет объем и методы обследования пациента для получения в самые короткие сроки достоверной и полной диагностики заболевания. 2.4.
Должностная инструкция врача-травматолога-ортопеда
В области травматологии: 4.1.1 Повреждения центральной нервной системы и периферических нервов: -закрытая и открытая черепно-мозговая травма, сотрясение, ушиб и сдавливание мозга; переломы свода и основания черепа; травматические эпидуральные и субдуральные кровотечения;-повреждения спинного мозга и его корешков;-повреждения периферической нервной системы, каузальгия, трофические расстройства при повреждении нервов. 4.1.2. Повреждения сосудов: -повреждения артериальных и венозных сосудов; последствия травмы крупных сосудов — аневризмы, гангрена.
4.1.3. Повреждения плечевого пояса и верхних конечностей: -переломы ключицы и лопатки;-закрытые и открытые переломы плечевой кости — шейки плеча, средней 1/3, нижней 1/3, внутрисуставные переломы;-закрытые и открытые переломы предплечья — локтевой, лучевой и обеих костей на различных уровнях;-повреждения запястья, кисти и пальцев. 4.1.4.
Рокита тарас григорьевич, врач травматолог, ортопед
Получать исчерпывающую информацию о причинах заболевания и повреждения от больного; оценивать тяжесть состояния больного и принимать необходимые меры для выведения больного из этого состояния; определять объем и последовательность реанимационных мероприятий; оказывать необходимую срочную помощь.2.2. Определять объем движений в суставах, мышечную силу, наличие деформации конечности, контрактуры суставов.2.3.
Определять необходимость специальных методов исследования (лабораторных, рентгенологических, радиоизотопных, функциональных и др.), дать правильную интерпретацию их результатов.2.4. Обосновывать схему, план и тактику ведения больных, разрабатывать план подготовки больного к экстренной или плановой операции, определять степень нарушения гомеостаза, осуществлять подготовку всех функциональных систем организма больного к операции.2.5.
На все предусмотренные законодательством социальные гарантии. 3.2. Вносить предложения вышестоящему руководству по совершенствованию своей работы.
Самостоятельно принимать решения в рамках своей компетенции и организовывать их выполнение. 3.4. Требовать от руководства организации оказания содействия в исполнении своих профессиональных обязанностей и осуществлении прав.
3.5. Подписывать и визировать документы в пределах своей компетенции. 3.6. Получать информацию и документы, необходимые для выполнения своих должностных обязанностей.
3.7. Повышать свою профессиональную квалификацию. 3.8. [Иные права, предусмотренные трудовым законодательством]. 4. Ответственность Врач-травматолог-ортопед несет ответственность: 4.1.
Должностные инструкции
Контролирует правильность проведения диагностических и лечебных процедур, эксплуатации инструментария, аппаратуры и оборудования, рационального использования реактивов и лекарственных препаратов, соблюдение правил техники безопасности и охраны труда средним и младшим медицинским персоналом. Участвует в проведении занятий по повышению квалификации медицинского персонала.
Важно
Планирует свою работу и анализирует показатели своей деятельности. Обеспечивает своевременное и качественное оформление медицинской и иной документации в соответствии с установленными правилами.
Проводит санитарно-просветительную работу. Соблюдает правила и принципы врачебной этики и деонтологии. Участвует в проведении экспертизы временной нетрудоспособности и готовит необходимые документы для медико-социальной экспертизы.
Должностная инструкция врача травматолога-ортопеда
Вы можете скачать должностную инструкцию врача-травматолога-ортопеда бесплатно.Должностные обязанности врача-травматолога-ортопеда. Утверждаю (Фамилия, инициалы) (наименование учреждения, его организационно- правовая форма) (директор; иное лицо уполномоченное утверждать должностную инструкцию) 00.00.201_г.
ДОЛЖНОСТНАЯ ИНСТРУКЦИЯ ВРАЧА-ТРАВМАТОЛОГА-ОРТОПЕДА (наименование учреждения) 00.00.201_г. №00 I. Общие положения 1.1. Настоящая должностная инструкция определяет должностные обязанности, права и ответственность врача-травматолога-ортопеда (далее – «предприятие»).
1.2. На должность врача-травматолога-ортопеда назначается лицо, имеющее высшее медицинское образование и прошедшее подготовку по специальности «Травматология и ортопедия». 1.3.
Врач-травматолог-ортопед
Своевременно и квалифицированно исполняет приказы, распоряжения и поручения руководства учреждения 2.15. Соблюдает правила внутреннего распорядка. 2.16. Соблюдает правила требования охраны труда, производственной санитарии и техники безопасности III. Права Врач-травматолог-ортопед имеет право: 3.1. Вносить предложения руководству предприятия по вопросам оптимизации и совершенствования медико-социальной помощи, в том числе по вопросам своей трудовой деятельности. 3.2. Требовать от руководства учреждения оказания содействия в исполнении своих должностных обязанностей и прав. 3.3. Получать информацию от специалистов предприятия, необходимую для эффективного выполнения своих должностных обязательств. 3.4. Проходить в установленном порядке аттестацию с правом получения соответствующей квалификационной категории. 3.5.
Повреждения нижних конечностей: -переломы проксимального отдела бедра;-открытые и закрытые переломы бедра в верхней, средней и нижней 1/3;-повреждения области локтевого и коленного суставов;-ушиб сустава, повреждения менисков, боковых и крестообразных связок;-открытые и закрытые переломы надколенника; большеберцовой, малоберцовой и обеих костей голени; переломы лодыжек;-повреждения стопы и фаланг пальцев. 4.1.5. Вывихи: -вывихи ключицы, плеча, предплечья, костей запястья и пястных костей, фаланг пальцев, кисти; вывихи бедра, надколенника, большеберцовой кости, суставов стопы; вывихи нижней челюсти.4.1.6.
Повреждения грудной клетки:-закрытые и открытые повреждения грудной клетки; переломы ребер, ключицы, лопатки;-ушиб, сотрясение и сдавление грудной клетки, разрыв легкого; открытый и закрытый пневмо-, гемо- и гидроторакс; напряженный и клапанный гемопневмоторакс. 4.1.7.
Он должен сочетать глубокую теоретическую подготовку с практическими умениями, ответственно относиться к порученному делу, быть требовательным к себе и подчиненным, постоянно повышать свою профессиональную компетентность и уровень общей культуры, занимаясь непрерывным самообразованием.Врач — травматолог — ортопед обязан применять на практике принципы научной организации труда, активно использовать электронно-вычислительную и лечебно-диагностическую технику применительно к профилю своей деятельности, уметь ориентироваться в современной научно-технической информации, эффективно использовать ее для решения практических задач, проявлять инициативу, принципиальность и добросовестность в работе.2. Врач — травматолог — ортопед должен:2.1.
Должностные обязанности травматолога поликлиники
Внимание
Выполняет перечень работ и услуг для лечения заболевания, состояния, клинической ситуации в соответствии со стандартом медицинской помощи. Оказывает консультативную помощь врачам-специалистам по своей специальности.
Контролирует правильность проведения диагностических и лечебных процедур, эксплуатации инструментария, аппаратуры и оборудования, рационального использования реактивов и лекарственных препаратов, соблюдение правил техники безопасности и охраны труда средним и младшим медицинским персоналом. Планирует свою работу и анализирует показатели своей деятельности.
Обеспечивает своевременное и качественное оформление медицинской и иной документации в соответствии с установленными правилами. Проводит санитарно-просветительную работу. Соблюдает правила и принципы врачебной этики и деонтологии.
Основные вопросы военно-полевой хирургии: -огнестрельные повреждения головы и шеи;-огнестрельные повреждения груди и живота;-огнестрельные повреждения таза и тазовых органов;-огнестрельные повреждения верхних и нижних конечностей;-комбинированные радиационные повреждения. 4.1.11. Травматология детского возраста: -особенности характера, течения и лечения травм в различных возрастных группах. 4.2. В области ортопедии:4.2.1. Врожденные заболевания опорно-двигательного аппарата: -кривошея, крыловидная шея, шейные ребра;-врожденная деформация грудины, грудной клетки. 4.2.2. Врожденные заболевания и деформации позвоночника и таза: -нарушение осанки;-сращение тел позвонков;-сколиотическая болезнь;-спинномозговая грыжа;-спондилолиз, спондилолистез. 4.2.3.
[наименование организации, предприятия и т. п.]
Настоящая должностная инструкция разработана и утверждена в соответствии с положениями Трудового кодекса Российской Федерации, Единого квалификационного справочника должностей руководителей, специалистов и служащих, раздел «Квалификационные характеристики должностей работников в сфере здравоохранения», утвержденного Приказом Министерства здравоохранения и социального развития РФ от 23 июля 2010 г. N 541н, и иных нормативно-правовых актов, регулирующих трудовые правоотношения.
1. Общие положения
1.1. Врач-травматолог-ортопед относится к категории специалистов и непосредственно подчиняется [наименование должности непосредственного руководителя].
1.2. На должность врача-травматолога-ортопеда принимается лицо, имеющее высшее профессиональное образование по специальности «Лечебное дело» или «Педиатрия», послевузовское профессиональное образование (интернатура и (или) ординатура) по специальности «Травматология и ортопедия», сертификат специалиста по специальности «Травматология и ортопедия» без предъявления требований к стажу работы.
1.3. Врач-травматолог-ортопед должен знать:
Конституцию Российской Федерации;
Законы и иные нормативные правовые акты Российской Федерации в сфере здравоохранения;
Основы организации медико-санитарной помощи, скорой медицинской помощи, специализированной, в том числе высокотехнологичной;
Теоретические основы, принципы и методы диспансеризации;
Организационно-экономические основы деятельности врача-травматолога-ортопеда и медицинских работников в условиях бюджетно-страховой медицины;
Основы гигиены труда, организации и экономики здравоохранения, медицинской этики и деонтологии;
Правовые аспекты медицинской деятельности;
Общие принципы и основные методы клинической, инструментальной и лабораторной диагностики функционального состояния органов и систем человеческого организма;
Этиологию, патогенез, клиническую симптоматику, особенности течения, принципы комплексного лечения основных заболеваний;
Правила оказания неотложной медицинской помощи;
Основы экспертизы временной нетрудоспособности и медико-социальной экспертизы;
Современные методы профилактики, диагностики, лечения и реабилитации;
Задачи, организацию, структуру, штаты и оснащение службы травматологии и ортопедии;
Правила оформления медицинской документации;
Порядок проведения экспертизы временной нетрудоспособности и медико-социальной экспертизы;
Принципы планирования деятельности и отчетности службы травматологии и ортопедии;
О территориальной программе государственных гарантий оказания гражданам бесплатной медицинской помощи в субъекте Российской Федерации;
Вопросы связи заболеваний опорно-двигательного аппарата с профессией;
Правила санитарно-эпидемиологического режима;
Основы трудового законодательства;
Правила внутреннего трудового распорядка;
Правила по охране труда и пожарной безопасности.
2. Должностные обязанности
Врач-травматолог-ортопед:
2.1. Выполняет перечень работ и услуг для диагностики заболевания, оценки состояния больного и клинической ситуации в соответствии со стандартом медицинской помощи.
2.2. Выполняет перечень работ и услуг для лечения заболевания, состояния, клинической ситуации в соответствии со стандартом медицинской помощи.
2.3. Оказывает консультативную помощь врачам-специалистам по своей специальности.
2.4. Контролирует правильность проведения диагностических и лечебных процедур, эксплуатации инструментария, аппаратуры и оборудования, рационального использования реактивов и лекарственных препаратов, соблюдение правил техники безопасности и охраны труда средним и младшим медицинским персоналом.
2.5. Планирует свою работу и анализирует показатели своей деятельности.
2.6. Обеспечивает своевременное и качественное оформление медицинской и иной документации в соответствии с установленными правилами.
2.7. Проводит санитарно-просветительную работу.
2.8. Соблюдает правила и принципы врачебной этики и деонтологии.
2.9. Участвует в проведении экспертизы временной нетрудоспособности и готовит необходимые документы для медико-социальной экспертизы.
2.10. Ведет медицинскую документацию в установленном порядке.
2.11. Планирует, анализирует и готовит отчеты о результатах своей работы.
2.12. Руководит работой среднего и младшего медицинского персонала.
2.13. Соблюдает принципы врачебной этики и деонтологии.
2.14. Квалифицированно и своевременно исполняет приказы, распоряжения и поручения руководства учреждения, а также нормативно-правовые акты по своей профессиональной деятельности.
2.15. Соблюдает правила внутреннего трудового распорядка, правила по охране труда и пожарной безопасности, санитарно-эпидемиологического режима, оперативно принимает меры, включая своевременное информирование руководства, по устранению нарушений техники безопасности, противопожарных и санитарных правил, создающих угрозу деятельности учреждения здравоохранения, его работникам, пациентам и посетителям.
2.16. Систематически повышает свою квалификацию.
2.17. [Другие должностные обязанности].
3. Права
Врач-травматолог-ортопед имеет право:
3.1. На все предусмотренные законодательством социальные гарантии.
3.2. Вносить предложения вышестоящему руководству по совершенствованию своей работы.
3.3. Самостоятельно принимать решения в рамках своей компетенции и организовывать их выполнение.
3.4. Требовать от руководства организации оказания содействия в исполнении своих профессиональных обязанностей и осуществлении прав.
3.5. Подписывать и визировать документы в пределах своей компетенции.
3.6. Получать информацию и документы, необходимые для выполнения своих должностных обязанностей.
3.7. Повышать свою профессиональную квалификацию.
3.8. [Иные права, предусмотренные трудовым законодательством].
4. Ответственность
Врач-травматолог-ортопед несет ответственность:
4.1. За неисполнение или ненадлежащее исполнение своих должностных обязанностей, предусмотренных настоящей должностной инструкцией, — в пределах, определенных действующим трудовым законодательством РФ.
4.2. За причинение материального ущерба работодателю — в пределах, определенных действующим трудовым и гражданским законодательством РФ.
4.3. За правонарушения, совершенные в процессе осуществления своей деятельности, — в пределах, определенных действующим административным, уголовным, гражданским законодательством РФ.
Должностная инструкция разработана в соответствии с [наименование, номер и дата документа]
Руководитель кадровой службы
[инициалы, фамилия]
[подпись]
[число, месяц, год]
Согласовано:
[должность]
[инициалы, фамилия]
[подпись]
[число, месяц, год]
С инструкцией ознакомлен:
[инициалы, фамилия]
[подпись]
[число, месяц, год]

