Бесплодием страдают около 15% супружеских пар в России. И эта цифра растет год от года. Причин у бесплодия много. Раннее начало половой жизни, инфекции, передаваемые половым путем, воспалительные заболевания репродуктивных органов, позднее планирование беременности и так далее. ЭКО во многом уже стало рутинной процедурой. Из чего же оно состоит.
Этап 1: Диагностика бесплодия
Диагноз бесплодие ставится при отсутствии беременности в течение 1 года регулярной половой жизни без использования контрацепции. Если женщине более 35 лет, этот срок уменьшается до 6 месяцев. Следовательно, при отсутствии беременности в течение 1 года у женщин до 35 лет и 6 месяцев у женщин старше 35 лет необходимо обратиться к врачу-репродуктологу.
Первый шаг на пути к увеличению семьи

Чтобы решить проблему, необходимо установить причину и выбрать оптимальную тактику действий. В Клинике репродуктивной медицины +1 знают, что нужно делать.
Первичная консультация проходит одновременно с акушером-гинекологом-репродуктологом и андрологом. Все анализы можно сдать по выгодной цене в лабораториях партнерской сети. Пациенты могут пообщаться с узкими специалистами, например, эндокринологом или генетиком, — в том числе в онлайн-режиме с выдачей конкретных рекомендаций.
Наиболее детальное обследование иногда требует стационарных условий. На этот случай в Клинике +1 предусмотрены уютные палаты повышенной комфортности.
Установив причину, врачи помогут выбрать лучшее решение. В том числе это могут быть любые программы ЭКО: со стимуляцией, в естественном цикле, с донорским материалом.
ИМЕЮТСЯ ПРОТИВОПОКАЗАНИЯ. ПРОКОНСУЛЬТИРУЙТЕСЬ СО СПЕЦИАЛИСТОМ
Реклама. ООО «Интерстар». erid:LjN8KA61x
Причины бесплодия могут быть связаны с нарушениями здоровья как у женщин, так и у мужчин. Среди возможных причин женского бесплодия называют следующие.
- Отсутствие овуляции (например, при синдроме поликистозных яичников, преждевременном истощении яичников).
- Непроходимость маточных труб.
- Заболевания матки (эндометриоз, миома матки, пороки развития матки).
- Заболевания шейки матки (цервицит, сужение канала шейки матки).
- Иммунологические нарушения (например, наличие антиспермальных антител).
- Бесплодие неясного происхождения.
- Сочетанное бесплодие (при наличии как женского, так и мужского факторов).
К причинам мужского бесплодия относят ряд факторов.
- Различные врожденные аномалии яичек (гипогонадизм или недоразвитие яичек, крипторхизм или неопущение яичек в мошонку, врожденное отсутствие яичек).
- Бесплодие, связанное с воздействием вредных факторов (инфекций, радиации, длительное охлаждение).
- Травмы.
- Варикоцеле (расширение вен семенного канатика и яичка).
- Бесплодие неясного происхождения.
Без ЭКО не обойтись при трубном факторе, отсутствии матки (программа ЭКО с привлечением суррогатной матери). Что касается мужчин, сейчас примерно у половины из них диагностируется бесплодие (1). Это, может быть, например, азооспермия, когда в эякуляте вообще нет сперматозоидов. Здесь тоже поможет только ЭКО.
Этап 2: Подготовка к ЭКО
Экстракорпоральное оплодотворение – сложная и многоэтапная процедура, которая требует как физической, так и моральной подготовки. На консультации доктор обязательно порекомендует вам сначала подготовить организм к беременности. Отказаться от всех вредных привычек, распределить физические нагрузки и полноценно питаться (2).

Психологическая подготовка наиболее важна. Необходимо настроиться на многоэтапное лечение и быть готовым к возможному неудачному исходу. Самое важное во время процедуры это позитивный настрой и вера в успех!
Для того, чтобы убедиться в возможности проведения процедуры ЭКО, как мужчина, так и женщина должны пройти ряд обследований и сдать анализы.
ЭКО проходит в несколько этапов:
- Проведение предварительного обследования супружеской пары и определение схемы лечения.
- Лечение инфекций, гормональных отклонений и нарушений сперматогенеза.
- Стимуляция суперовуляции (созревания нескольких яйцеклеток в одном менструальном цикле женщины).
- Получение яйцеклеток путем пункции яичников.
- Оплодотворение яйцеклеток «в пробирке».
- Выращивание эмбрионов до 2-5-дневной стадии.
- Перенос эмбрионов в полость матки.
- Гормональная поддержка ранней стадии беременности после ЭКО.
- Тест на беременность на выявление гормона ХГЧ в крови (через 12-14 дней после переноса эмбрионов).
- УЗИ – диагностика беременности.
Список необходимых обследований для пациентов, вступающих в программу ЭКО, утвержден приказом Минздрава. Ниже приведен их полный список.
Анализы для мужчин
- Анализ крови на ВИЧ, гепатиты В и С, бледную трепонему (3 месяца).
- ПЦР на Chlamydia trachomatis, Mycoplasma genitalium, Trihomonas vaginalis, Neisseria gonorrhoeae (1 год).
- Спермограмма (6 месяцев).
- Консультация андролога (6 месяцев).

Психологическая подготовка наиболее важна. Необходимо настроиться на многоэтапное лечение и быть готовым к возможному неудачному исходу. Самое важное во время процедуры это позитивный настрой и вера в успех!
Для того, чтобы убедиться в возможности проведения процедуры ЭКО, как мужчина, так и женщина должны пройти ряд обследований и сдать анализы.
ЭКО проходит в несколько этапов:
- Проведение предварительного обследования супружеской пары и определение схемы лечения.
- Лечение инфекций, гормональных отклонений и нарушений сперматогенеза.
- Стимуляция суперовуляции (созревания нескольких яйцеклеток в одном менструальном цикле женщины).
- Получение яйцеклеток путем пункции яичников.
- Оплодотворение яйцеклеток «в пробирке».
- Выращивание эмбрионов до 2-5-дневной стадии.
- Перенос эмбрионов в полость матки.
- Гормональная поддержка ранней стадии беременности после ЭКО.
- Тест на беременность на выявление гормона ХГЧ в крови (через 12-14 дней после переноса эмбрионов).
- УЗИ – диагностика беременности.
Список необходимых обследований для пациентов, вступающих в программу ЭКО, утвержден приказом Минздрава. Ниже приведен их полный список.
Анализы для мужчин
- Анализ крови на ВИЧ, гепатиты В и С, бледную трепонему (3 месяца).
- ПЦР на Chlamydia trachomatis, Mycoplasma genitalium, Trihomonas vaginalis, Neisseria gonorrhoeae (1 год).
- Спермограмма (6 месяцев).
- Консультация андролога (6 месяцев).

Анализы для женщин
- Общий анализ крови (+ тромбоциты) (1 месяц).
- Биохимический анализ крови (глюкоза, холестерин, общий белок, креатинин, билирубин общий, мочевина, АСТ, АЛТ) (1 месяц).
- Коагулограмма (фибриноген, АПТВ, РФМК) (1 месяц).
- Общий анализ мочи (1 месяц).
- Группа крови и резус-фактор (однократно, бессрочно).
- Определение антител к бледной трепонеме в крови (ИФА) (3 месяца).
- Определение антител и антигена к вирусу иммунодефицита человека (ВИЧ) 1 и 2 (3 месяца).
- Определение антител класса M, G к вирусам гепатита В и С (3 месяца).
- Определение антител класса M, G к вирусу краснухи в крови, при отрицательном результате на краснуху обязательна вакцинация с указанием даты вакцинации (однократно).
- Определение антител класса M, G цитомегаловируса и токсоплазмоза в крови (6 месяцев).
- Определение антигенов вирусов простого герпеса в крови (ПЦР) (6 месяцев).
- Определение гормонального профиля натощак на 2-3 день цикла: ФСГ, АМГ (6 месяцев).
- Определение гормонального профиля натощак на 2-3 день цикла: ЛГ, пролактин, ТТГ, свободный Т4, антитела к ТПО (1 год).
- Микроскопическое исследование мазков из цервикального канала и влагалища (на флору, степень чистоты, ГН и трихомонады) (1 месяц).
- Мазок на онкоцитологию (1 год).
- Исследование на урогенитальные инфекции: ПЦР диагностика на Neisseria gonorrhoeae, Chlamydia trachomatis, Trichomonas vaginalis, Mycoplasma genitalium (3 месяца).
- Исследование на урогенитальные инфекции: ПЦР диагностика на Ureaplasma spp. (parvum и urealyticum), Mycoplasma hominis, ДНК HSV I и II типов (кач.), ДНК CMV (кач.) (1 год).
- Флюорография (1 год).
- Электрокардиограмма (ЭКГ) (1 год).
- Трансвагинальное УЗИ органов малого таза (2 недели).
- УЗИ молочных желез на 7-11 день цикла, при выявлении патологии консультация онколога-маммолога (1 год).
- Маммография для женщин старше 40 лет, при выявлении патологии консультация онколога-маммолога (1 год).
- УЗИ щитовидной железы (1 год).
- Консультация эндокринолога по показаниям.
- Консультация генетика при наличии наследственных заболеваний.
Комплексный подход как залог успешного ЭКО

Платное ЭКО — лучший выход, если не хочется терять время и переживать, дадут ли квоту. В этом случае важно найти лучшее соотношение цены и качества.
Опытные врачи Клиники репродуктивной медицины +1 сопровождают пациентов с этапа диагностики бесплодия до отправки в роддом. Здесь можно пройти необходимые обследования, получить консультации генетиков и других узких специалистов, пройти физиотерапевтический комплекс перед ЭКО, решить сопутствующие проблемы со здоровьем. Специалисты Клиники +1 помогут пациентам с заболеваниями ЖКТ, сердечно-сосудистыми и пр., подберут оптимальную программу по снижению веса и найдут правильное решение для любого случая.
ИМЕЮТСЯ ПРОТИВОПОКАЗАНИЯ. ПРОКОНСУЛЬТИРУЙТЕСЬ СО СПЕЦИАЛИСТОМ
Реклама. ООО «Интерстар». erid:LjN8KA61x
Этап 3: Стимуляция суперовуляции
Для того, чтобы получить больше яйцеклеток для последующего оплодотворения проводят стимуляцию яичников. Этот процесс также называется «стимуляцией суперовуляции».
Чтобы добиться созревания большего количества яйцеклеток назначают ежедневные инъекции гонадотропинов – гормонов, которые приводят к созреванию сразу нескольких яйцеклеток, а не одной, как при обычном менструальном цикле.
Длительность этого этапа зависит от выбора протокола стимуляции. Пункция фолликулов обычно приходится на 12-14 день, реже на 13-18 день цикла. Режим стимуляции (протокол, дозы препаратов) подбираются индивидуально. Контроль созревания фолликулов происходит под контролем УЗИ. Стимуляция овуляции проходит под тщательным контролем врача.

Этап 4: Пункция фолликулов
При достижении фолликулами зрелости необходимо сделать специальный укол – ввести триггер финального созревания яйцеклеток. Пункция фолликулов и получение яйцеклеток проводится через 35-36 часов после введения триггера, только по истечению этого времени возможно получить зрелые яйцеклетки.
Процедура проводится под наркозом и контролируется с помощью УЗИ. Врач с помощью специальной иглы проводит забор фолликулярной жидкости и передает материал эмбриологу.
Эмбриолог отбирает яйцеклетки для дальнейшего оплодотворения. Чем больше яйцеклеток будет получено, тем лучше. Неиспользованные в протоколе яйцеклетки могут быть заморожены на несколько лет и использованы в повторной попытке ЭКО.
Этап 5: Оплодотворение яйцеклеток
Полученные яйцеклетки и сперматозоиды помещают в специальный инкубатор, в питательный раствор при температуре 37°С и высокой влажности. Здесь и происходит оплодотворение.
В некоторых случаях эмбриологи прибегают к интрацитоплазматической инъекции сперматозоида в яйцеклетку (ИКСИ). При этой методике эмбриолог отбирает наиболее перспективный сперматозоид и внедряет его в цитоплазму яйцеклетки. К процедуре прибегают при низком качестве эякулята или яйцеклеток или использовании «замороженных» яйцеклеток.
Этап 6: Культивирование эмбрионов
На следующий день после оплодотворения эмбриолог определяет, сколько яйцеклеток оплодотворилось, и в течение следующих дней наблюдает за развитием эмбрионов. Некоторые из них могут отставать в развитии или вовсе не развиваться. Для переноса в матку отбирается наиболее перспективный эмбрион.

Этап 7: Перенос эмбрионов
Через несколько дней после оплодотворения эмбрион переносят в матку. Перенос осуществляется с помощью катетера через канал шейки матки. Процедура безболезненна и не требует обезболивания.
Этап 8: Контроль и поддержка беременности
При нормальной беременности на месте разорвавшегося фолликула образуется желтое тело, выделяющее прогестерон. Этот гормон необходим для развития беременности. Желтое тело на месте пунктированных фолликулов может не образоваться или быть неполноценным. Поэтому, после переноса эмбриона пациенткам требуется поддержка препаратами прогестерона, а иногда и в сочетании с эстрогенами.
Существует два вида протокола ЭКО – длинный и короткий. Длинный протокол занимает до 40 дней, короткий 25-30. Длинный начинается с 20-21 дня цикла или за 5-7 дней до начала менструации, на 2-4 день начинается стимуляция.
Она продолжается 10-14 дней под постоянным контролем УЗИ. За 36 часов до пункции вводим триггер (укол ХГЧ). Дальше – пункция, оплодотворение, культивирование эмбрионов. А затем по ситуации – перенос или криоконсервация. Короткий начинается на 2-3 день менструации. Все проходит также, как в длинном протоколе.
Какой протокол выбрать? Перед пациентами этот выбор не стоит, решает всегда только врач. Не существует единственно правильного универсального подхода. Все зависит от данной конкретной ситуации. Довериться врачу и выполнять все рекомендации — лучшее, что вы можете сделать. Но все же представлять себе, как работают разные схемы, полезно и интересно.
Популярные вопросы и ответы
Отвечаем на самые популярные вопросы об ЭКО.
Кому подходит ЭКО?
ЭКО или экстракорпоральное оплодотворение показано пациенткам с установленным диагнозом бесплодие. Показаниями к проведению ЭКО являются следующие факторы.
— Трубное бесплодие вследствие отсутствия маточных труб при их удалении либо непроходимости.
— Бесплодие, связанное с эндометриозом.
— Эндокринные заболевания, которые приводят к нарушению овуляции.
— Маточные формы бесплодия.
— Заболевания наследственного характера (гемофилия и др). Во время процедуры ЭКО производят диагностику эмбрионов перед переносом. В матку переносят только генетически здоровые эмбрионы.
— Мужское бесплодие. Сперматозоиды партнера не способны к оплодотворению.
— Бесплодие неясного происхождения.
— Преждевременная недостаточность яичников.
ЭКО противопоказано лицам с тяжелыми психическими и физическими заболеваниями, аномалиями развития органов репродуктивной системы, доброкачественными опухолями матки, требующими оперативного вмешательства, злокачественными опухолями любой локализации.
Какие новые технологии существуют в области экстракорпорального оплодотворения?
Новые технологии в ЭКО позволяют проводить процедуру с минимальной стимуляцией яичников, предварительно исследовать генный материал эмбриона для исключения врожденных аномалий и заболеваний, передающихся по наследству
(3)
. Сегодня все чаще используется суррогатное материнство, а также перенос предварительно замороженных эмбрионов. Созданы банки донорских ооцитов и спермы для ЭКО.
Как часто бывают неудачные попытки?
ЭКО, конечно же, не гарантирует стопроцентное наступление беременности. В настоящее время эффективность ЭКО составляет около 30-35% у пациенток в возрасте младше 35 лет. В возрасте старше 35 лет этот процент составляет менее 30%. Поэтому неудачные попытки ЭКО встречаются, увы, довольно часто. Больше половины пациентов после первой попытки уходят из клиники, к сожалению, с отрицательным результатом.
С возрастом естественная фертильность женщины снижается. Особенно заметно это происходит после 38 лет. Точно так же с возрастом будет снижаться и частота успешных циклов ЭКО. По мнению врачей, все дело в том, что с увеличением возраста у женщины созревает меньшее количество яйцеклеток и эти яйцеклетки худшего качества, что при оплодотворении способствует образованию генетически нездоровых эмбрионов.
Возраст мужчины также влияет на успешность ЭКО, но в гораздо меньшей степени.
Также на исход процедуры влияет количество полученных ооцитов, овариальный запас женщины.
Сколько стоит процедура и кто оплачивает?
В нашей стране возможно бесплатное проведение программы ЭКО за счет средств обязательного медицинского страхования. Права на ЭКО по ОМС имеет женщина с диагнозом бесплодие, как состоящая в официальном браке, так и с партнером вне брака. А также одинокая женщина с диагнозом бесплодие, или женщина, супругу (партнеру) которой выставлен диагноз бесплодие.
В процедуре ЭКО по полису ОМС может быть отказано по некоторым причинам: при низком овариальном резерве, т.е. когда в яичниках мало яйцеклеток, и для наступления беременности требуются донорские яйцеклетки.
По полису ОМС бесплатно возможно только проведение базовой программы ЭКО со стимуляцией суперовуляции (со своими половыми клетками). Донорские программы (с использованием донорских яйцеклеток, донорских эмбрионов), программы с использованием суррогатной матери не оплачиваются из фонда ОМС. Без стимуляции, ввиду различных причин, программа оплачивается пациентами самостоятельно.
Процедуру ЭКО при отказе по ОМС или при желании можно пройти платно. Стоимость рассчитывается индивидуально. В среднем цена базового ЭКО колеблется от 110 до 150 тыс. рублей. В нее входит все четыре этапа ЭКО с препаратами для стимуляции при условии использования своих собственных половых клеток. Донорские яйцеклетки и донорская сперма оплачиваются отдельно.
Необходимые анализы также не входят в стоимость базового ЭКО.
Стоимость 1 яйцеклетки составляет от 20 тыс. рублей. Стоимость донорской спермы от 12 тыс. до 35 тыс. рублей за 1 порцию.
Предимплантационная генетическая диагностика эмбрионов, позволяющая исключить генетические заболевания у эмбриона, оплачивается отдельно. А также биопсия трофэктодермы эмбрионов за биопсию всех эмбрионов.
Перенос ранее замороженных эмбрионов можно проводить как бесплатно по ОМС, так и на коммерческой основе.
Стоимость разморозки эмбриона и переноса его в матку обходится в среднем от 30 до 50 тыс. рублей.
Источники
- Яковенко Е.М., Яковенко С.А. / Экстракорпоральное оплодотворение (ЭКО) и другие методы преодоления бесплодия // 2016 г.
- Кэй Элдер, Брайан Дэйл / Экстракорпоральное оплодотворение // 2008 г
- Кулаков В.И. / Экстракорпоральное оплодотворение и его новые направления в лечении женского и мужского бесплодия // 2004 г.
Экстракорпоральное оплодотворение (ЭКО) – репродуктивная технология, направленное на преодоление первичного или вторичного бесплодия у семейных пар и одиноких женщин. Этот комплекс диагностических и терапевтических мер позволяет людям, не способным к зачатию естественными путем, стать счастливыми родителями здорового ребенка. Пройти процедуру ЭКО в Москве вы можете в нашем центре репродуктивного здоровья «За Рождение». У нас имеется современное оборудование, эффективные медицинские препараты и, главное, квалифицированные и опытные врачи, которые помогут вам преодолеть природные ограничения.
Подготовка к процедуре ЭКО
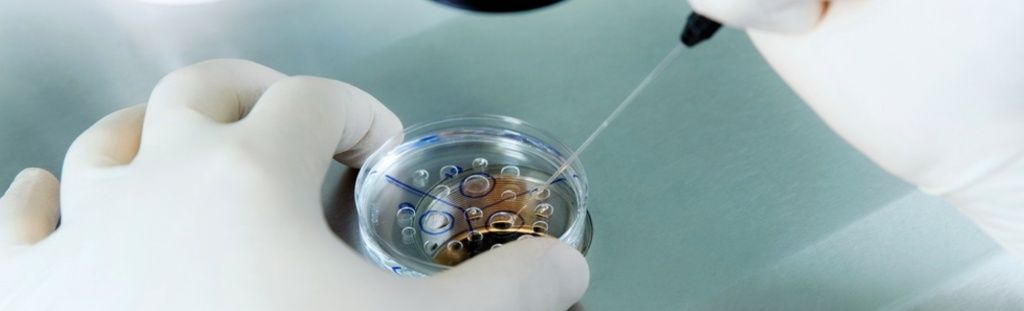
Этап 7: Перенос эмбрионов
Через несколько дней после оплодотворения эмбрион переносят в матку. Перенос осуществляется с помощью катетера через канал шейки матки. Процедура безболезненна и не требует обезболивания.
Этап 8: Контроль и поддержка беременности
При нормальной беременности на месте разорвавшегося фолликула образуется желтое тело, выделяющее прогестерон. Этот гормон необходим для развития беременности. Желтое тело на месте пунктированных фолликулов может не образоваться или быть неполноценным. Поэтому, после переноса эмбриона пациенткам требуется поддержка препаратами прогестерона, а иногда и в сочетании с эстрогенами.
Существует два вида протокола ЭКО – длинный и короткий. Длинный протокол занимает до 40 дней, короткий 25-30. Длинный начинается с 20-21 дня цикла или за 5-7 дней до начала менструации, на 2-4 день начинается стимуляция.
Она продолжается 10-14 дней под постоянным контролем УЗИ. За 36 часов до пункции вводим триггер (укол ХГЧ). Дальше – пункция, оплодотворение, культивирование эмбрионов. А затем по ситуации – перенос или криоконсервация. Короткий начинается на 2-3 день менструации. Все проходит также, как в длинном протоколе.
Какой протокол выбрать? Перед пациентами этот выбор не стоит, решает всегда только врач. Не существует единственно правильного универсального подхода. Все зависит от данной конкретной ситуации. Довериться врачу и выполнять все рекомендации — лучшее, что вы можете сделать. Но все же представлять себе, как работают разные схемы, полезно и интересно.
Популярные вопросы и ответы
Отвечаем на самые популярные вопросы об ЭКО.
Кому подходит ЭКО?
ЭКО или экстракорпоральное оплодотворение показано пациенткам с установленным диагнозом бесплодие. Показаниями к проведению ЭКО являются следующие факторы.
— Трубное бесплодие вследствие отсутствия маточных труб при их удалении либо непроходимости.
— Бесплодие, связанное с эндометриозом.
— Эндокринные заболевания, которые приводят к нарушению овуляции.
— Маточные формы бесплодия.
— Заболевания наследственного характера (гемофилия и др). Во время процедуры ЭКО производят диагностику эмбрионов перед переносом. В матку переносят только генетически здоровые эмбрионы.
— Мужское бесплодие. Сперматозоиды партнера не способны к оплодотворению.
— Бесплодие неясного происхождения.
— Преждевременная недостаточность яичников.
ЭКО противопоказано лицам с тяжелыми психическими и физическими заболеваниями, аномалиями развития органов репродуктивной системы, доброкачественными опухолями матки, требующими оперативного вмешательства, злокачественными опухолями любой локализации.
Какие новые технологии существуют в области экстракорпорального оплодотворения?
Новые технологии в ЭКО позволяют проводить процедуру с минимальной стимуляцией яичников, предварительно исследовать генный материал эмбриона для исключения врожденных аномалий и заболеваний, передающихся по наследству
(3)
. Сегодня все чаще используется суррогатное материнство, а также перенос предварительно замороженных эмбрионов. Созданы банки донорских ооцитов и спермы для ЭКО.
Как часто бывают неудачные попытки?
ЭКО, конечно же, не гарантирует стопроцентное наступление беременности. В настоящее время эффективность ЭКО составляет около 30-35% у пациенток в возрасте младше 35 лет. В возрасте старше 35 лет этот процент составляет менее 30%. Поэтому неудачные попытки ЭКО встречаются, увы, довольно часто. Больше половины пациентов после первой попытки уходят из клиники, к сожалению, с отрицательным результатом.
С возрастом естественная фертильность женщины снижается. Особенно заметно это происходит после 38 лет. Точно так же с возрастом будет снижаться и частота успешных циклов ЭКО. По мнению врачей, все дело в том, что с увеличением возраста у женщины созревает меньшее количество яйцеклеток и эти яйцеклетки худшего качества, что при оплодотворении способствует образованию генетически нездоровых эмбрионов.
Возраст мужчины также влияет на успешность ЭКО, но в гораздо меньшей степени.
Также на исход процедуры влияет количество полученных ооцитов, овариальный запас женщины.
Сколько стоит процедура и кто оплачивает?
В нашей стране возможно бесплатное проведение программы ЭКО за счет средств обязательного медицинского страхования. Права на ЭКО по ОМС имеет женщина с диагнозом бесплодие, как состоящая в официальном браке, так и с партнером вне брака. А также одинокая женщина с диагнозом бесплодие, или женщина, супругу (партнеру) которой выставлен диагноз бесплодие.
В процедуре ЭКО по полису ОМС может быть отказано по некоторым причинам: при низком овариальном резерве, т.е. когда в яичниках мало яйцеклеток, и для наступления беременности требуются донорские яйцеклетки.
По полису ОМС бесплатно возможно только проведение базовой программы ЭКО со стимуляцией суперовуляции (со своими половыми клетками). Донорские программы (с использованием донорских яйцеклеток, донорских эмбрионов), программы с использованием суррогатной матери не оплачиваются из фонда ОМС. Без стимуляции, ввиду различных причин, программа оплачивается пациентами самостоятельно.
Процедуру ЭКО при отказе по ОМС или при желании можно пройти платно. Стоимость рассчитывается индивидуально. В среднем цена базового ЭКО колеблется от 110 до 150 тыс. рублей. В нее входит все четыре этапа ЭКО с препаратами для стимуляции при условии использования своих собственных половых клеток. Донорские яйцеклетки и донорская сперма оплачиваются отдельно.
Необходимые анализы также не входят в стоимость базового ЭКО.
Стоимость 1 яйцеклетки составляет от 20 тыс. рублей. Стоимость донорской спермы от 12 тыс. до 35 тыс. рублей за 1 порцию.
Предимплантационная генетическая диагностика эмбрионов, позволяющая исключить генетические заболевания у эмбриона, оплачивается отдельно. А также биопсия трофэктодермы эмбрионов за биопсию всех эмбрионов.
Перенос ранее замороженных эмбрионов можно проводить как бесплатно по ОМС, так и на коммерческой основе.
Стоимость разморозки эмбриона и переноса его в матку обходится в среднем от 30 до 50 тыс. рублей.
Источники
- Яковенко Е.М., Яковенко С.А. / Экстракорпоральное оплодотворение (ЭКО) и другие методы преодоления бесплодия // 2016 г.
- Кэй Элдер, Брайан Дэйл / Экстракорпоральное оплодотворение // 2008 г
- Кулаков В.И. / Экстракорпоральное оплодотворение и его новые направления в лечении женского и мужского бесплодия // 2004 г.

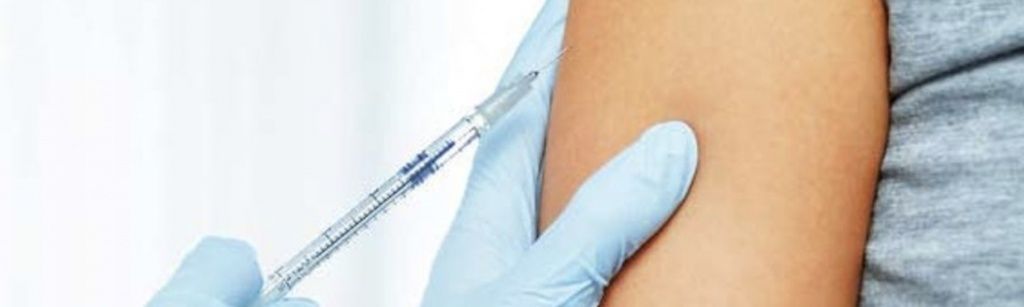











 К сожалению, по статистике практически каждая десятая пара не способна произвести зачатие без помощи специалистов. Причин тому может быть множество: у женщин это частое отсутствие овуляции, нерегулярный менструальный цикл, проблемы с маточными трубами, а у мужчин – недостаточное для зачатия количество сперматозоидов в сперме или же снижение их подвижности. Помимо этого, сложности с зачатием зачастую испытывают женщины, чем возраст выше 45 лет.
К сожалению, по статистике практически каждая десятая пара не способна произвести зачатие без помощи специалистов. Причин тому может быть множество: у женщин это частое отсутствие овуляции, нерегулярный менструальный цикл, проблемы с маточными трубами, а у мужчин – недостаточное для зачатия количество сперматозоидов в сперме или же снижение их подвижности. Помимо этого, сложности с зачатием зачастую испытывают женщины, чем возраст выше 45 лет. Пары, решившись на ЭКО, часто задаются вопросом – как проходит эта процедура? Мужчине и женщине предстоит пройти сложный и рутинный путь перед тем, как они услышат заветные слова: «Вы скоро станете родителями!». Приняв решение, необходимо понимать, как проходит процедура ЭКО пошагово, какова ее стоимость и быть готовыми к всестороннему медицинскому обследованию и сдаче ряда необходимых анализов.
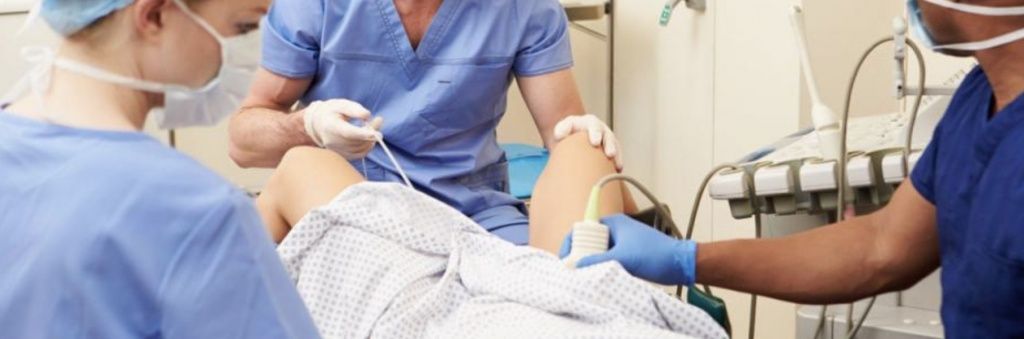
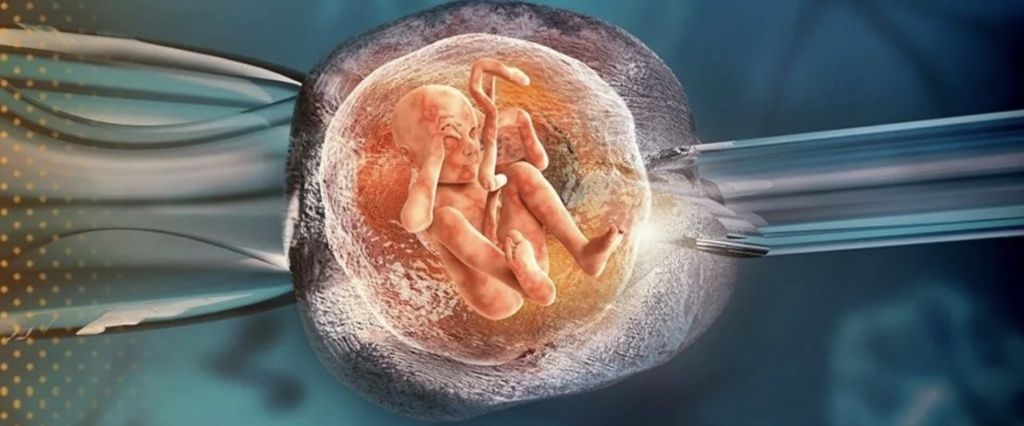
Пары, решившись на ЭКО, часто задаются вопросом – как проходит эта процедура? Мужчине и женщине предстоит пройти сложный и рутинный путь перед тем, как они услышат заветные слова: «Вы скоро станете родителями!». Приняв решение, необходимо понимать, как проходит процедура ЭКО пошагово, какова ее стоимость и быть готовыми к всестороннему медицинскому обследованию и сдаче ряда необходимых анализов. Как проводится ЭКО оплодотворение? Полученный материал направляют в лабораторию на изучение. Основной задачей на данном этапе является культивирование созревших здоровых эмбрионов. Затем отобранные яйцеклетки помещают в особую среду, в которой они будут находиться некоторое время.
Как проводится ЭКО оплодотворение? Полученный материал направляют в лабораторию на изучение. Основной задачей на данном этапе является культивирование созревших здоровых эмбрионов. Затем отобранные яйцеклетки помещают в особую среду, в которой они будут находиться некоторое время.