Порядок проведения исследований артериального давления (АД)

В прошлой статье мы говорили о «Показанию к проведению суточного мониторирования артериального давления (АД)».
Перед установлением прибора подбирается манжета для пациента. Комплекс «Медиком — комби» может комплектоваться 5 стандартными типоразмерами манжеты:
малая детская;
средняя детская;
большая детская;
средняя взрослая
большая взрослая.
После установления прибора на пациента проводится программирование длительности исследования, интервала измерений в дневное и ночное время, выставляются границы измерений артериального давления (АД) и размер манжеты, заполняется карта пациента. Затем проводится пробное измерение артериального давления и включается прибор.
Согласно стандартам Американской ассоциации суточного мониторирования артериального давления (СМАД), общее количество измерений АД в течение суток должно быть не менее 50, интервал между измерениями 15-20 минут и вдвое больше — во время сна. В большинстве публикаций отмечалось, что измерения артериального давления проводили с интервалом 15 мин днем и 30 мин ночью. У некоторых больных с высоким АД возникают жалобы на дискомфорт в руке во время сна. В таких случаях можно увеличить интервал до 60 мин, что практически не повлияет на средний уровень артериального давления (АД).
Несмотря на устойчивость к помехам, а также режим повторных измерений, часть данных остается отбракованной при автоматической или экспертной обработке. Считают, что необходимым для расчетов всех показателей является наличие минимум двух успешных измерений в течение часа, или до 20-30 % неудачных измерений в сутки. Наиболее чувствительны к росту количества неудачных измерений являются индексы вариабельности. Таким образом, если определение вариабельности артериального давления (АД) не входит в программу обследования, то, в порядке исключения, возможно применение интервала 30 мин днем и 60 мин ночью при допуске неудачных измерений до 40 %.
При анализе СМАД оценивают четыре основные группы показателей: средние значения артериального давления за сутки, день и ночь, нагрузка АД, суточный профиль АД, вариабельность артериального давления, утренний индекс и др. представлены в таблице. В программе, заложенной в аппарат для СМАД, предусмотрена коррекция на различный интервал измерения АД днем и ночью, а также на некоторые высокоамплитудные артефакты, что значительно повышает точность средних величин.
Мы уже рассказывали о «Противопоказаниях к проведению СМАД». Перед началом исследования целесообразно познакомиться с предъявленными жалобами и анализом заболевания. Эти данные будут полезны при анализе полученных результатов и решении некоторых лечебно-методических вопросов.
Больному следует подробно объяснить как вести дневник мониторного наблюдения, который необходим для последующего сопоставления результатов анализа артериального давления (АД) с физической активностью и ощущениями пациента, в котором отмечаются самочувствие, жалобы, вид активной деятельности, физической нагрузки, прием лекарственных препаратов, время бодрствования и сна, эмоциональные стрессы. Во время обследования пациенту не рекомендуется принимать водные процедуры (ванна, душ).
Не подвергать прибор ударам, воздействию вибраций, высоких и низких температур. Не эксплуатировать рядом с агрессивными средами (кислотами). Как пример прибора, можете посмотреть МД-01М от компании ООО «Медиком».

Институт кардиологической техники
«ИНКАРТ»
Инструкция пациента при проведении мониторирования ЭКГ или ЭКГ+АД
PDF-файл
Дневник пациента заполняется самостоятельно. Заполнение дневника является обязательным условием проведения обследования. Если в дневнике не будут отмечены нагрузки, прием лекарств и Ваши ощущения, то врач не сможет оценить их влияние на сердце и исследование может оказаться бесполезным.
Во время проведения мониторирования не следует надевать синтетическое или шерстяное белье (только хлопок). Во время сна монитор можно положить рядом с собой.
Инструкция по подготовке к холтеровскому мониторированию
В дневнике следует отмечать:
-
Принимаемые препараты
Записать принимаемые препараты с указанием дозы и времени приёма.
-
Время начала и окончания ночного сна
Указать ночные пробуждения и подъемы, связанные с плохим самочувствием, а также отметить качество ночного сна.
-
Подъем по лестнице
В течение ЭКГ и АД мониторирования рекомендуется выполнить три физические нагрузки в виде подъема по лестнице, конечно, если у Вас нет ограничения двигательного режима, который установлен лечащим доктором. Подъемы по лестнице необходимо выполнить три раза, распределив их в течение суток, например: днем, вечером и утром сразу после подъема. Подниматься следует в обычном темпе, без остановок, до появления каких-либо неприятных ощущений и области сердца (одышки, сердцебиения, болей, перебоев и т,д.) или физической усталости. Останавливайтесь как всегда – не старайтесь выполнить большую нагрузку, чем обычно!Нам важно оценить именно Вашу повседневную переносимость нагрузок. При отсутствии неприятных ощущений подъем продолжается до конца лестницы и на этом заканчивается. Нагрузка должна выполняться по следующей методике:
- Перед подъемом, на первом этаже, следует постоять, отдохнуть 3 минуты для восстановления частоты сердечных сокращений (пульса);
- Нажать кнопку на ЭКГ-мониторе или на кнопку «ощущения» на мониторе с АД, после чего продолжать подъем в привычном для Вас темпе;
- В конце подъема по лестнице снова нажать на ту же самую кнопку. В дневнике необходимо отметить: количество пройденных ступеней, время начала подъема и его продолжительность, а также неприятные ощущения, которые заставили прекратить нагрузку.
-
Позиционные изменения на ЭКГ
В дневнике указаны 4 позиции, в каждой из которых требуется полежать по 5 минут. Выполнять это следует в любое удобное время, подряд во всех отмеченных в дневнике положениях. Напротив каждой позиции необходимо отметить время выполнения (например: 15:00-15:05).
-
Действия и ощущения в течение суток
Во время суточного мониторирования пациент должен вести дневник дня, в котором следует указывать действия, выполняемые в период обследования. В графе «Другие действия в течении суток» подробно отмечаются выполняемые действия, время их выполнения и ощущения, на которые вы хотите обратить внимание врача. Важно фиксировать состояние покоя или физической активности (передвижение по улице и в помещении), а также эмоциональные переживания и стрессовые ситуации за сутки, время приема пищи и лекарственных препаратов.
Дополнительные рекомендации при мониторировании АД
- Суточное мониторирование АД проводится с целью более точного определения уровня АД и степени его снижения в ходе лечения.
- Прибор измеряет Ваше артериальное давление, надувая надетую на плечо манжетку и затем постепенно спуская из нее воздух также, как Вам измеряет давление доктор. Измерения происходят автоматически через определенный интервал времени ( чаще всего днем через 15 — 20 минут, ночью через 30 — 40 минут). Перед тем, как начать очередное измерение монитор подает предупреждающий звуковой сигнал. Услышав его или почувствовав, что манжета на Вашей руке начала надуваться, остановитесь и не двигайтесь пока прибор накачивает и, особенно, когда стравливает воздух, держите выпрямленную руку с манжетой расслабленной и неподвижной до самого конца измерения. Во время измерения нельзя двигать рукой или сгибать ее. В противном случае, данное измерение может оказаться неудачным и прибор может его повторить через 1 минуту.
- При появлении неприятных ощущений, которые могут быть связаны с изменениями АД, Вы можете запустить внеочередное измерение, нажав кнопку «Пуск» на мониторе.
- Если Вы увидите, что манжета сползла с плеча или перекрутилась – обратитесь к медперсоналу или, если это невозможно, поправьте ее сами в промежутках между измерениями. Отметьте это в дневнике.
- Обязательно запишите в дневнике качество ночного сна – не мешал ли монитор спать?
Благодаря современным диагностическим методам врачебные ошибки сегодня сведены к минимуму. Докторам не нужно прибегать к сложным процедурам или тестировать терапевтические схемы, чтобы разобраться с болезнью, если клиническая картина смазана или вовсе отсутствует. В статье вы найдете информацию о холтеровском мониторировании: что это за метод, кому он показан, чего делать категорически нельзя, когда вам поставили прибор.

Медицинский редактор
Врач-кардиолог. Стаж работы по специальности с 2011 года.
Холтеровское мониторирование: самое важное
Один из популярных методов диагностики заболеваний сердечно-сосудистой системы — холтеровское мониторирование ЭКГ (мониторирование по Холтеру, динамическая электрокардиография, суточное мониторирование по Холтеру — другие названия данной процедуры).
Стандартное исследование ЭКГ дает информацию в моменте (в кабинете врача). Эти данные могут быть неточными или вовсе неинформативными, особенно когда симптомы болезни проявляются периодически, но не постоянно. В таких случаях метод Холтера незаменим.
Почему «Холтер»?
Норман Холтер — американский биофизик, который жил и работал в конце ХХ века и изобрёл аппарат для суточного мониторирования. Все права на своё изобретение мистер Холтер передал медицине. Аппарат и исследование названы в его честь.
Когда назначают холтеровское мониторирование
Не всегда показанием к обследованию является болезнь или подозрение на нее. Холтеровское мониторирование назначают спортсменам, беременным женщинам, а также при диспансеризации, особенно у военных и работников ведомственных структур.
Врач назначит суточное мониторирование, если пациент предъявляет следующие жалобы:
- Частые беспричинные головокружения и обмороки.
- «Сердце замирает», особенно в ночное время.
- Слабость, сильная утомляемость без видимых причин.
- Боли за грудиной, которые появляются при стрессе или увеличении физической нагрузки.
- Пульс то пропадает, то учащается самопроизвольно и внезапно.
- Одышка при малых нагрузках и ощущения недостатка воздуха даже в покое.
- Прерывается дыхание во время ночного сна (синдром ночного апноэ).
Также холтеровское мониторирование показано сердечным больным:
- Для контроля эффективности текущей терапии сердечно-сосудистых заболеваний.
- Для дифференциальной диагностики неврологической патологии при беспричинных обмороках и головокружениях.
- При нарушениях сердечного ритма, в том числе для определения типа аритмии, ее частоты и продолжительности.
- Когда на ЭКГ зафиксировано удлинение или укорочение интервала QT.
- Для определения причины возникновения гипертонии.
- Для контроля работы кардиостимуляторов старых образцов.
- При синдроме Бругада (наследственное заболевание, которое может проявляться тяжелыми желудочковыми аритмиями).
- Для оценки частоты и тяжести приступов стенокардии, а также выявления факторов-провокаторов.
- Для выявления признаков осложнения инфаркта миокарда, таких как аритмия или ухудшение ишемических изменений.
Холтер назначают пациентам с ожирением и дисфункцией щитовидной железы для контроля состояния сердца.
Противопоказания к холтеровскому мониторированию
Процедура неинвазивная и абсолютно безопасная. Её можно назначать и детям, и взрослым. Единственным противопоказанием к проведению исследования являются проблемы с кожей в местах крепления электродов (ожоги, дерматиты различного генеза, раны, кожные проявления инфекционных болезней).
Также мониторинг не проводят в период обострений заболеваний сердца (при остром миокардите и других).
Выделяют 3 основных вида мониторирования:
- Холтеровское мониторирование ЭКГ с датчиком измерения артериального давления: помогает быстрее и проще подобрать лекарственные препараты для терапии, в том числе гипотензивной.
- Холтеровское мониторирование ЭКГ: обязательное исследование при кардиопатологиях и подозрении на них.
- Холтеровское мониторирование с оценкой функции дыхания (кардиореспираторное): незаменимо при наличии нарушений дыхания, особенно в ночное время.
Также мониторинг можно разделить на:
- Фрагментарный: пациент включает датчик только тогда, когда чувствует изменения самочувствия. Чаще всего данный вид мониторинга проводят амбулаторно.
- Полномасштабный: аппарат работает непрерывно на протяжении всего исследования, которое может длиться до 72 часов, а иногда даже больше.
Существуют даже модели холтера, которые имплантируются пациенту на несколько месяцев.
Что из себя представляет холтер
Холтер — это устройство, которое используется для записи ЭКГ в течение длительного времени. Оно состоит из двух частей: портативного датчика и стационарного дешифратора. Первые аппараты для анализа данных, поступающих с датчика, были громоздкими. Сегодня информация о ходе исследования отправляется на компьютер, а дешифратором служит специальное программное обеспечение. Сам датчик имеет небольшие размеры и вес, что позволяет использовать его в привычной для пациента бытовой среде.
Чаще всего датчик носят на талии. Информация в него попадает с помощью электродов, которые прикрепляются к груди. Электроды также имеют небольшой размер и эргономичную форму, что позволяет пациенту свободно двигаться и заниматься своими делами в привычном режиме.
Подготовка к исследованию
Во время исследования аппарат нельзя мочить водой. Поэтому перед фиксацией электродов нужно помыться. Одежду на период мониторинга лучше выбрать свободного кроя, удобную, из натуральных материалов. Металл на теле может давать искажения показаний, поэтому на время мониторирования врачи рекомендуют снять все украшения, а также часы.
Если на груди отмечается густой волосяной покров, перед фиксацией электродов показано бритьё.
Для лучшей фиксации электродов кожу обрабатывают спиртом. Сами электроды прикрепляют с помощью специального геля, а поверху приклеивают пластырь для страховки. Электроды считывают электрический биопотенциал. В зависимости от модели холтера электродов может быть 5 или 7.
В последнее время процент людей, страдающих аллергическими реакциями значительно вырос. Обязательно предупредите доктора о наличии аллергии. Эта необходимость связана с возможной аллергической реакцией на компоненты геля для электродов и клеевую основу пластыря.
Сегодня существует множество моделей холтеров. Поэтому перед тем, как отпустить пациента домой, врач проводит подробный инструктаж. Полезно будет записать для себя важные моменты, особенно если связи с доктором на время мониторинга не предвидится.
Учитывая напряжённую обстановку в мире, полезно будет взять у лечащего врача справку, которая подтверждает факт мониторинга. Это связано с настороженностью общества и правоохранительных органов к людям, на чьём теле зафиксированы приборы с проводами.
Что можно делать во время холтеровского мониторирования
Обязательных действий на период мониторинга не предусмотрено. Пациент живёт в привычном режиме, ходит на работу и занимается повседневными делами. Можно читать, слушать музыку, заниматься спортом, общаться с родными и близкими. Главное, чтобы все эти действия не выступали в роли стрессового фактора.
Спать с холтером врачи рекомендуют на боку и на спине.
Для людей, чей образ жизни подразумевает физические нагрузки, по согласованию с врачом можно заниматься:
- Ходьбой. Пешие прогулки на свежем воздухе в спокойном темпе будут даже полезны во время мониторинга.
- Йогой и медитациями. Эти занятия снижают уровень стресса и действуют на организм общеукрепляюще.
- Тренировками. Отменять тренировки на время ношения холтера не нужно. Необходимо обсудить план занятий и уменьшить нагрузку при необходимости.
Часто встречающиеся вопросы:
- Нужен ли больничный лист или отстранение от работы/учебы?
На время прохождения мониторинга больничный лист не требуется.
- Можно ли установить холтер, не приезжая в поликлинику?
Если нет возможности приехать в поликлинику для установки холтера, можно вызвать медсестру на дом. В любом случае фиксировать и снимать аппарат должен только медицинский персонал.
- Можно ли с холтером вести половую жизнь?
Данных, которые категорически бы запрещали половую жизнь во время мониторинга нет. Учитывая, что при этом предполагается нагрузка на сердце, на время ношения холтера лучше всё-таки воздерживаться.
Чего категорически нельзя делать во время холтеровского мониторирования
Существует ряд действий, которые абсолютно недопустимы во время исследования:
- Снимать электроды или отключать датчик.
- Допускать попадание жидкости на аппарат.
- Ронять, трясти или ударять датчик.
- Находиться вблизи электроприборов с сильным магнитным полем.
- Посещать баню, сауну, допускать перегрев датчика.
- Заниматься спортом в усиленном режиме.
- Принимать лекарства без согласования с врачом.
- Проходить ряд обследований: рентгенодиагностику, МРТ, КТ.
- Спать на животе (так как считываемые данные могут искажаться).
- Летать на самолётах.
Во время холтеровского мониторирования рекомендовано ограничить использование мобильного телефона и работу за компьютером. Также необходимо максимально снизить уровень стресса.
Врач может попросить ограничить курение, употребление алкоголя, кофе и крепкого чая.
Результаты наблюдения будут максимально точными и достоверными при соблюдении данных правил.
Холтеровское мониторирование.
метод, с помощью которого осуществляется суточное наблюдение за работой сердца
Заказать
Метод предполагает использование портативного аппарата для продолжительной непрерывной записи ЭКГ – холтеровского монитора. При исследовании пациент ведет обычный образ жизни, а это делает метод более информативным.
Подробнее об услуге…
Дневник наблюдений
При обследовании с помощью холтера пациентам необходимо вести дневник наблюдений. Это может быть тетрадь, блокнот, заметки в телефоне — любой комфортный формат. Главное, чтобы все записи были доступны лечащему врачу по окончании мониторинга. Что необходимо вносить в дневник наблюдений:
- Время пробуждения, приёма пищи, отхода ко сну.
- Приём лекарств с указанием времени.
- Все занятия за день с указанием времени и описанием ощущений.
- Если пришлось пережить стресс, это тоже надо указать в дневнике с пометкой времени и причины.
- Любые изменения в самочувствии нужно фиксировать в дневнике с указанием времени, так как это может быть важным диагностическим параметром. Очень важно подробно описывать свои ощущения при возникновении симптомов. Чем подробнее будут записи, тем проще врачу будет расшифровывать результаты мониторинга. Особенно хорошо нужно описать симптомы болезни, если их удалось «поймать».
- Обязательно нужно вносить в дневник любые непредвиденные ситуации, например: отклеился электрод, случайно отключился датчик. Всё это нужно указывать с отметкой о времени, так как все сведения влияют на оценку результатов мониторинга.
Чтобы избежать форс-мажоров, связанных с прибором, перед началом процедуры нужно убедиться, что рекордер заряжен (если питание происходит от аккумулятора) и батарейки новые. Менять элементы питания во время диагностики нельзя. Если прибор отключился, снимать его не нужно, требуется сразу связаться с врачом.
Расшифровка результатов
По окончании процедуры на руки пациенту выдается протокол исследования с заключением. В этом документе предоставлена вся необходимая врачу информация. Окончательный диагноз в заключении не указывается, мониторинг является лишь частью диагностических мероприятий. В протоколе всегда бывают указаны основные показатели:
- Сердечный ритм и любые его отклонения. У здорового человека ритм сердца синусовый.
- Характеристика сегмента ST.
- Параметры использованных отведений.
- Данные о реполяризации в миокарде.
- Описание связи между внешними факторами и возникновением симптомов.
- Количество и качество симптоматики заболевания.
- При наличии кардиостимулятора его функциональное состояние.
Все статистические данные высчитывает компьютерная программа.
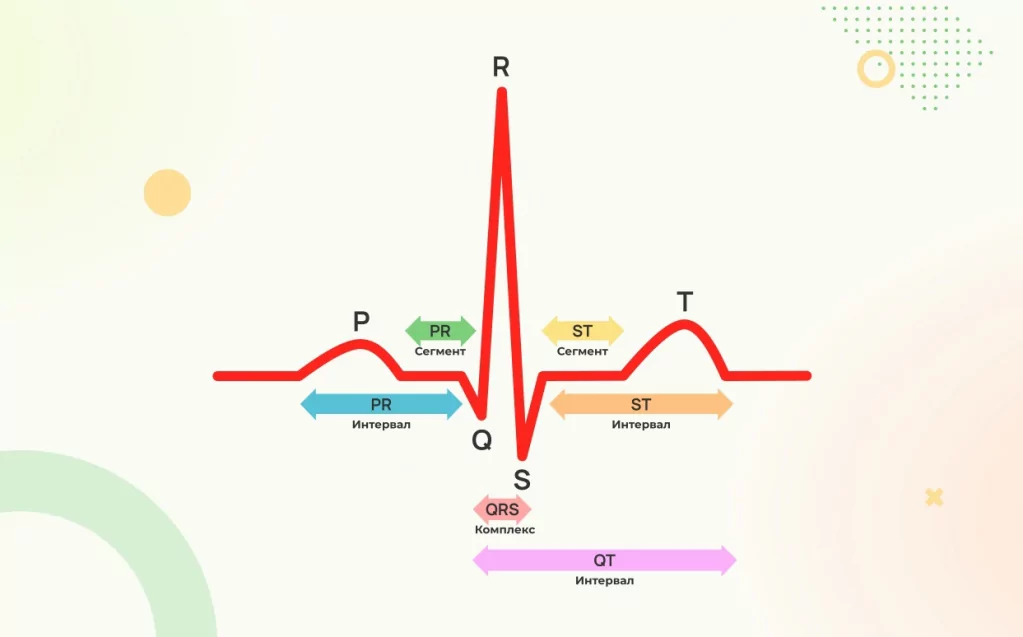
На картинке ниже показана нормальная ЭКГ: такая картина фиксируется при сердечном сокращении. Зубец P отражает работу предсердий (верхней части сердца), а остальные (QRST) — работу желудочков (нижней части сердца).
Что в итоге?
При первичном обнаружении проблем с сердцем врач назначит лечение и повторное холтеровское мониторирование спустя месяц.
Бывают случаи, когда холтер не зафиксировал никаких проявлений патологии. Тогда врач может назначить повторный мониторинг, увеличить срок ношения холтера и попросить внести в режим дня нагрузки, например, хождение по лестнице. Также будут назначены дополнительные методы исследования (УЗИ и другие).

В порядке ли сосуды?
Тест: как понять, есть здоровы ли ваши сосуды и нет ли у вас признаков атеросклероза?
РОССИЙСКИЙ КАРДИОЛОГИЧЕСКИЙ
НАУЧНО-ПРОИЗВОДСТВЕННЫЙ КОМПЛЕКС МЗ РФ
Суточное мониторирование артериального давления при
гипертонии.
(Методические
вопросы).
Рогоза А.Н., Никольский В.П., Ощепкова Е.В., Епифанова О.Н., Рунихина
Н.К., Дмитриев В.В.
Под редакцией руководителя отдела артериальных гипертоний Арабидзе
Г.Г. и
руководителя отдела новых методов диагностики и исследований
О.Ю.Атькова.
Суточное
мониторирование артериального давления.
Достижения последних лет в области
изучения патогенеза гипертонической болезни, как и внедрение в медицинскую
практику новых классов и форм лекарственных средств, не снимают с повестки дня
проблему оптимального, в широком смысле этого слова, лечения больных с
артериальной гипертонией. При этом основным методом выявления повышенного
давления и оценки эффективности проводимых корригирующих процедур продолжает
оставаться традиционное разовое или трех-четырех кратное определение АД по
методу Н.С.Короткова, представляющее «менее, чем
микроскопическую часть от тысяч значений этого показателя, характеризующих
24-часовой профиль артериального давления» (Mancia G., 1989). Основные надежды на
уточнение и дополнение традиционного метода связывают с Суточным
Мониторированием АД (СМАД).
Согласно рекомендациям четвертой
международной согласительной конференции по проблемам суточного мониторирования
АД в амбулаторных условиях (Бельгия, 1994), важнейшим условием для корректного
проведения подобных исследований является выполнение ряда методических
требований, включающих выбор адекватного метода определения АД и
соответствующего прибора, обеспечивающего достаточную точность измерения,
применение современных методов обработки полученной информации.
Неинвазивные
методы измерения артериального давления.
В 1876 г. E.Marey предложил один из первых способов
неинвазивного определения АД у человека, который получил название
осциллометрического. Из-за сложности в реализации и неоднозначной трактовки
результатов он долго не получал развития. Развивались пальпаторные подходы,
получившие широкое распространение после появления в 1896 г. модели прибора S.Riva-Rocci, содержащей
окклюзионную манжетку для конечностей. Открытие Н.С.Коротковым в 1905 г. закономерностей
звуковых явлений при декомпрессии плечевой артерии легло в основу нового
аускультативного метода, ставшего основным способом контроля АД и
принципиально не изменившегося за 90 лет существования. Первые же
исследователи, изучавшие динамику АД при его повторных измерениях, отмечали
нестабильность данной величины. В 1898 г. L.Hill опубликовал
первое сообщение об изменениях АД во время сна и работы. Динамические
измерения АД находили все более широкое распространение в практике научных
исследований, но широкого распространения не получали ввиду трудоемкости
исследования и проблем, связанных с ночными измерениями АД.
Технологический прогресс в области
электроники привел в начале 60-х годов к созданию относительно малогабаритных
систем «холтеровского» мониторирования ЭКГ, а, вскоре, и
полуавтоматического монитора АД Remler M2000 . Для
измерения АД больной по сигналу таймера накачивал с помощью груши воздух в
манжету, а прибор обеспечивал стравливание воздуха и регистрацию на магнитную
ленту носимого регистратора кривой давления в манжете и сигнала закрепленного
под ней микрофона. Основным недостатком прибора был ручной режим нагнетания
воздуха, что не позволяло получать ночных величин АД. Фактически это был лишь
прототип суточных мониторов давления.
В эти же годы в практику
клинико-физиологических работ вошло и инвазивное суточное мониторирование АД.
Метод получил название «Oxford». Он предполагает непрерывную
регистрацию АД через катетер, введенный в плечевую артерию. Миниатюрный
инфузатор обеспечивает промывку катетера гепаринезированным солевым раствором.
Сигнал датчика давления непрерывно записывается на магнитную ленту. Эта
методика представляет наиболее точный способ измерения АД в амбулаторных
условиях. Однако с учетом потенциального риска развития осложнений
(инфицирование, кровотечение, повреждение срединного нерва и др.), а также
наличия стресс фактора у пациента с соответствующим прессорным компонентом,
данный метод не находит массового применения в научной и клинической практике.
Неинвазивные приборы с встроенными микрокомпрессорами (реже
— газовыми баллончиками) и полностью автоматизированным процессом измерения
появились в конце 60-х годов. Практически все они воспроизводили алгоритм
измерения АД по методу Короткова.
В 1976 г. фирма Criticon создала и выпустила на
рынок первый прикроватный автоматический измеритель АД, успешно реализующий
модифицированный осциллометриче- ский метод Marey (Dinamap 825).
При измерении АД по этому методу давление в окклю- зионной манжетке снижается
постепенно (ступенями по 6 — 8
мм рт.ст. или линейно) и анализируется амплитуда
микропульсаций давления в манжете, возникающих при передаче на нее пульсации
артерий. Зависимость амплитуды пульсаций от уровня давления в манжете имеет
характерную колоколообразную форму. Ее анализ позволяет определить значения
систолического, среднего и диастолического давления. За первое обычно принимают
давление в манжете, при котором происходит наиболее резкое (быстрое) увеличение
амплитуды пульсаций, второму соответствуют максимальные пульсации, а третьему
— резкое ослабление пульсаций (Рис.1). Однако точные
алгоритмы работы приборов, как правило, не разглашаются
фирмами-производителями. В некоторых приборах применяют алгоритмы, основанные
на анализе первой производной пульсаций, т.е. варианты тахоосциллометрии.
Прибор Dinamap успешно прошел
верификацию при сопоставлении с данными кате- геризации и стал прототипом для
нового типа измерителей АД — осциллометрических. С 80-х годов этот метод нашел
применение и в носимых суточных мониторах АД.
В настоящее время приборы на основе
осциллометрического метода составляют около 80% от всех автоматических и
полуавтоматических измерителей артериального давления. Среди носимых суточных
мониторов этот процент снижается до 30%, при этом аускультативные методы
представлены в 38% мониторов, а на комбинацию методов приходится 24% приборов (K. Ng, 1994).
Каждый из методов имеет свои
преимущества и недостатки.
Аускультативный
метод (по Н.С.Короткову).
Преимущества
а) На сегодняшний день признается официальным
эталоном неинвазивного измерения АД для диагностических целей и при проведении
верификации автоматических измерителей АД.
б) Обладает повышенной (относительно
осциллометрического) устойчивостью к движениям руки. Особенно при
«привязке» анализа звуковых явлений к R- зубцу ЭКГ, применении двух и более
микрофонов, использовании сложных спектральных алгоритмов распознавания
полезного сигнала. Например, прибор Accutracker 2 в условиях тестирования при
велоэргометрической нагрузке успешно выполнял около 93% измерений АД.
Недостатки.
Чувствителен к шумам в помещении,
точности расположения микрофонов относительно артерии, разворотам манжеты с
микрофонами на руке в ходе длительного монито- рирования, требует
непосредственного контакта манжеты или микрофона с кожей пациента.
Осциллометрический
метод измерения АД.
Преимущества.
а) Относительно устойчив с шумовым нагрузкам, что
позволяет использовать его в ситуациях с высоким уровнем шума (вплоть до кабины
вертолета).
б) Позволяет проводить определения АД в случаях,
представляющих проблему для аускультативного метода — при выраженном
«аускультативном провале», «бесконечном тоне», слабых тонах
Короткова.
в) Значения давления практически не зависят от
разворота манжеты на руке и мало зависят от ее перемещений вдоль руки (пока
манжета не достигает локтевого сгиба).
г) Позволяет проводить измерения АД без потери
точности через тонкую ткань одежды.
Недостатки.
Относительно низкая устойчивость к движениям руки. Так прибор SL90202 не обеспечивал измерения АД
при ВЭМ пробе в 82% измерений.
Оба метода оказываются
неэффективными при выраженных нарушениях ритма сердца. В этой ситуации
чрезвычайно затруднено и врачебное определение АД, поскольку проблематичен сам
алгоритм осуществления методики, приемлемый для нерегулярных сокращений сердца.
В последние годы все большее
внимание привлекают новые неинвазивные методы определения АД.
В 1969 чешский исследователь J.Penaz получил патент на метод, который в
англоязычной литературе обычно именуется как «volume-clump» . В отечественной литературе
этот и подобные ему методы называют компенсационными (реже, методами разгруженной
артерии). Он основан на непрерывной оценке объема сосудов пальца методом фотоплетизмографии
и использовании следящей электропневматической системы для создания в
окружающей палец манжете давления, противодействующего растяжению проходящих
под манжетой артериальных сосудов. При выполнении последнего условия и постоянстве
диаметра пальцевых артерий в них поддерживается неизменное растягивающее
давление, близкое к нулю, а давление в манжете «повторяет» давление
крови в артериях пальца. Таким образом, прибор обеспечивает уникальную возможность
длительной регистрации неинвазивными средствами всей кривой артериального
давления, что ранее было возможно только инвазивным методом Oxford. Стационарный прибор, реализующий
данный метод известен под названием Finapres, а недавно созданный носимый — Portapres (I и
II). Последний предполагает наложение манжеток на два пальца руки и
их чередование для исключения неприятных ощущений у пациента при суточном
мониторировании. Прибор имеет систему коррекции АД на гидростатическую
поправку, возникающую при различном расположении пальцев относительно уровня
сердца. К сожалению, метод не лишен принципиальных недостатков. Измеряемая
величина диастолического АД ниже, чем в плечевой артерии, причем поправка
зависит от вазоспастического состояния артерий пальца. Систолическое АД, как
правило, выше, чем в плечевой артерии, для молодых субъектов, но ниже у
пожилых. Поправка также зависит от тонуса артерий. Масса прибора с
аккумуляторами более 2 кг,
и он существенно дороже традиционных мониторов АД.
Метод тонометрии, впервые описанный
Pressman и Newgard в 1963 г. предполагает
частичное сдавливание поверхностно залегающих артерий конечности (например, на
запястье) и регистрацию с помощью тензодатчиков бокового давления,
передаваемого на них через стенку сосуда. В настоящее время проходит апробацию
серийно выпускаемый прикроватный вариант аппарата Colin Pilot 9200. Интерес к этому
методу связан, прежде всего, с ожидаемой комбинацией — непрерывная запись АД —
низкий уровень тактильных воздействий — приемлемая цена.
Точность измерения АД является одной из
ключевых характеристик приборов для измерения давления.
Для ее определения проводятся клинические испытания, в
ходе которых измерения прибора сопоставляются с эталонными. В качестве
последних могут выступать инвазивно измеренное давление или давление,
измеренное методом Короткова двумя экспертами. Методики проведения испытаний и
обработки результатов регламентированы национальными и международными
стандартами и протоколами (Европейский (En1063-3), ФРГ (58130), FDA (США) и др.). Однако
наиболее популярными остаются протоколы AAMI/ANSI (США)
и BHS (Великобритания).
Согласно протоколу AAMI/ANSI среднее значение отличий
в величинах АД, определенных прибором и экспертами, не должно превышать 5 мм рт.ст., а
среднеквадратичное отклонение — 8
мм рт.ст. По протоколу BHS после испытаний прибору
присваивается класс «точности» в соответствии с таблицей частоты
наблюдаемых отличий между показаниями прибора и значениями АД, определенными
двумя обученными медицинскими специалистами.
|
Про |
цент отличий пр |
борного и экспер |
тного АД |
|
Класс |
<5 |
<10 мм |
<15 |
|
А |
80% |
90% |
95% |
|
В C |
65% 45% |
85% 75% |
95% 90% |
Для полного удовлетворения требованиям BHS прибор должен иметь класс
не ниже В/В, а приборы с характеристиками хуже С не рекомендуются для
применения.
Согласно рекомендациям четвертой
международной согласительной конференции по проблемам суточного
мониторирования АД в амбулаторных условиях (1994) для проведения СМАД
предпочтительней ориентироваться на приборы, успешно прошедшие тестирование по
упомянутым выше протоколам в ведущих медицинских учреждениях (с опубликованием
полученных результатов).
Рекомендации обоих упомянутых
протоколов легли в основу протокола клинических испытаний, используемого при
тестировании измерителей АД в отделе новых методов диагностики и исследований
НИИ Кардиологии им. А.Л.Мясникова РКНПК МЗ РФ.
Приведем некоторые приборы, успешно
прошедшие клиническое тестирование (по данным O’Brien et al на
01.1995, Рогозы А.Н и др. на 01.1998).
|
Протоколы испытаний |
|||||
|
Прибор |
Тип |
AAMI/ |
BHS |
РКНП |
|
|
ANSI |
К |
||||
|
CH-DRUCK |
А |
+ |
A/A |
||
|
Profilomat |
А |
+ |
B/A |
||
|
Nissei DS-240 |
А/О |
+ |
B/A |
||
|
Quiet Trak |
А |
+ |
B/B |
||
|
SpaceLabs |
|||||
|
SL-90202 |
О |
+ |
B/B |
||
|
SL-90207 |
О |
+ |
B/B |
+ B/B |
|
|
AND |
|||||
|
TM-2420 mod.6 |
А |
+ |
B/B |
||
|
TM-2420 mod.7 |
А |
+ |
B/B |
||
|
TM-2421 |
А/О |
+ |
B/А |
||
|
Mobil-O-Graph |
О |
+ C/B |
|||
|
BP-3400 |
А/О |
+ C/A |
|||
|
ABPM-02 |
O |
+ B/B |
|||
|
Примечание: А — аускультативный, О — |
При выборе
прибора важно учитывать также, что шум от работы компрессора
в
ночное время может снижать качество сна и даже полностью прерывать
сон пациента, затягивать процесс утреннего пробуждения. Подобные эпизоды
сопровождаются подъемом АД на 5-25
мм рт.ст. Вместе с тем, в приборах с пониженным шумовым
эффектом ЭЭГ признаков нарушений фазности сна во время измерений АД, как
правило, не отмечается.
Пневмоманжета
также является важной частью прибора. По рекомендациям ВОЗ (1993) стандартная
манжета для взрослых должна иметь внутреннюю пневматическую камеру шириной от
13 до 15 см,
длиной 30 — 35 см
и охватывающую не менее 80% периметра конечности. Для пациентов с периметром
конечности более 32 см
и менее 22 см
необходимо переходить на манжеты увеличенных и сниженных размеров, чтобы не допускать
завышения и занижения значений АД.
Упрощенный вариант мониторирования с
использованием полуавтоматических аппаратов.
Относительно высокая стоимость аппаратов для суточного мониторирования
АД и самого исследования затрудняют широкое внедрение анализа суточного профиля
АД в широкую медицинскую практику. Вместе с тем в последние годы появились в
продаже массово выпускаемые и сравнительно недорогие полуавтоматические
измерители АД.
Возможно ли использование
«бытовых» аппаратов для исследования профиля АД
(«самомониторинг»)?
1. Возможна
оценка только дневного профиля АД, так как пробуждение в ночное время для
проведения измерений АД неизбежно вызовет артефактный подъем давления и исказит
результаты.
2.
Следует отдавать предпочтение аппаратам с
автоматическим нагнетанием воздуха в манжету. Ручное нагнетание воздуха в
полуавтоматических приборах может сопровождаться временным подъемом АД
3.
Аппараты, для измерения АД на запястье и пальце менее
точны, чем плечевые. Поправочные величины могут существенно отличаться у
разных людей (и даже менять знак), они существенно зависят (особенно для
пальцевых измерителей) от выраженности ва- зоспастических проявлений. 4.
Необходимо ориентироваться только на аппараты, прошедшие всесторонние клинические
испытания. По данным журнала Общества потребителей США (октябрь 1996) хорошие
результаты в этом плане продемонстрировали модели A&D UA-767, Omron HEM-711, A&D UA-702, Omron HEM-712C,
Lumiscope 1085M (приведены в последовательности
нарастания суммарных баллов потребительских свойств).
Приборы фирм Omron и
А&D с автоматическим нагнетанием воздуха в манжету и расположением
окклюзионной манжеты на плече продемонстрировали высокую точность и при клинических
испытаниях по протоколу BHS в
РКНПК (B/B и А/А).
При
использовании «бытовых» приборов необходимо учитывать, что:
а) даже лучшие автоматические приборы этого
класса не могут претендовать на замещение традиционного измерения АД по методу
Н. С. Короткова в диагностических целях, последний
остается единственным официально утвержденным методом для диагностики и оценки
эффекта лечения;
б) примерно у 3-7% кардиологических больных
автоматические измерители дают значения АД, устойчиво отличающиеся от
традиционного врачебного определения АД более чем на 10 мм рт.ст. и контрольные
сопоставления у каждого пациента необходимы для правильной ориентации на данные
автоматических приборов.
Пример инструкции для пациента, образец
бланка для записи значений АД в ходе «самомониторинга» и вариант
полученного по итогам исследования дневного профиля АД приведены в приложении.
Контрольные
(верифицирующие) измерения.
Как при суточном мониторировании
специальными аппаратами, так и при использовании полуавтоматических приборов,
перед началом каждого мониторирования необходимо проводить серию контрольных
(верифицирующих) измерений, с одновременным (или последовательным) определением
АД прибором и квалифицированным медицинским специалистом. При отсутствии
асимметрии АД измерение проводится на «не доминантной» руке. При
асимметрии более 5 мм
рт.ст. — на руке с более высокими величинами АД. Контрольные измерения
проводятся в положении сидя, регистрируются I и V фазы тонов Короткова,
давление в манжете измеряется ртутным или аттестованным стрелочным
манометрами. Рекомендуется не менее 4 последовательных измерений с интервалом
не менее 2 мин (после окончания предыдущего). По последним трем измерениям
рассчитываются средние приборные и «врачебные» значения АД. При их
отличии более 5 мм
рт.ст. для ДАД и 10 мм
рт.ст. для САД необходимо проверить правильность наложения манжет и ориентации
микрофонов (при аускультативном методе). При невозможности добиться лучшего
согласия рекомендуется переместить манжету на другую руку или применить прибор
с другим методом определения АД. При устойчивых отличиях в величинах АД,
превышающих приведенные выше величины, интерпретация результатов монитори-
рования проблематична. Однако программы анализа результатов СМАД, разработанные
в РКНПК, позволяют вводить коррекцию на выявленные отличия. Подобные программы
поставляются с приборами ВР3400 и TM2421.
Во многом успешное проведение
мониторирования АД зависит от поведения пациента, его желания помочь врачу в
выявлении характерной для него картины изменения давления в течение суток. Если
монитор воспринимается пациентом как досадная необходимость, и во время
измерения он напрягает руку и шевелит пальцами, чтобы перетерпеть очередной
неприятный момент, связанный с компрессией плеча, то практически любой аппарат
не сможет дать достоверную информацию о суточном профиле давления у данного
пациента.
Важно объяснить пациенту суть
исследования, его значение для подбора и контроля терапии, особенности работы,
меры предосторожности, предусмотренные в аппарате для предотвращения избыточной
компрессии и т.д. В ПРИЛОЖЕНИИ приведен пример инструкции,
которую целесообразно выдавать пациенту вместе с дневником поведения на время
мониторирования.
Ведение дневника активности в ходе
мониторирования необходимо для оценки степени психо-эмоциональных и физических
нагрузок, уточнения причин эпизодических подъемов и снижений давления. При
интерпретации вариаций АД во время сна следует принимать во внимание, что
поворот с одного бока на другой изменяет гидростатическую составляющую АД в
плечевой артерии на 10 мм
рт. ст. В ПРИЛОЖЕНИИ приведен образец дневника пациента,
разработанного в отделе НМДИ РКНПК.
Практика проведения исследований
показывает, что определенный процент пациентов, несмотря на инструктаж,
относится к этому элементу исследования достаточно вольно. Для кардинального
решения данного вопроса в системе TM-2425 (A&D, Япония) предусмотрен электронный
датчик активности и датчик положения тела. Выпускаются и специальные аппараты
— «актиграфы».
Обработка результатов.
При анализе суточного профиля АД, получаемого в результате
проведенного мони- торирования, используются как минимум четыре основных группы
индексов (показателей), связь которых с исходными величинами АД демонстрирует
схема на Рис.2.
1.
Средние по времени показатели и их аналоги.
К этой важнейшей группе показателей
относятся средние значения, медианы и моды измерений АД, полученных в течение
суток, дня, ночи и других выделенных временных интервалов.
Большинство исследователей
и программ, сопровождающих суточные мониторы АД, используют в качестве средних
величин среднеарифметические значения АД, определяемые по формуле:
где АД(24) —
среднее значение давление за 24 часа, P^
— значение давления при i-
м измерении, N —
общее число измерений.
Здесь
АДкорр(24) — корригированное среднее значение давления, A t i — интервал
между измерениями.
Отметим, что по определению среднего (по времени) значения, наиболее
корректно использовать формулу:
ла и конца мониторирования, T —
суммарное время мониторирования. В программах обработки, используемых в
РКНПК, применена именно последняя формула с прогнозом значений АД между
измерениями путем линейной интерполяции.
Аналогичные формулы используются и
для других временных интервалов. Среднее арифметическое значение динамически
изменяющихся величин дает корректную оценку среднего по времени или
среднеинтегрального значения только при одинаковых интервалах между
измерениями. С учетом этого в последнее время в ряде программ обработки стали
использовать модификацию приведенной формулы для учета разности в интервалах
между измерениями АД, например, в дневные и ночные часы:
Сопоставление среднеарифметических и
среднеинтегральных значений.
Анализ банка данных суточных
мониторирований РКНПК (более 3000 наблюдений у больных с преимущественно мягкой
и умеренной формами АГ) показал, что при соотношении длительности дневного и
ночного интервалов между измерения 1:2 (например, 15/30 мин) формула расчета
среднеарифметических величин приводит к завышению средней величины
систолического артериального давления за сутки САД(24) на 1.91 +0.16 мм рт.ст. и
диастолического — ДАД(24) — на 1.50 +0.10 мм рт.ст. (p<0.001).
Величина поправки связана со степенью отличия ночных и дневных
значений артериального давления, и для отдельного исследования может быть
рассчитана по формуле:
где а — отношение длительности ночи и дня, в —
отношение дневного интервала между измерения к ночному, 8 —
отношение среднего ночного давления к дневному. Относительно низкая ее
величина позволяет рекомендовать использование формулы средних арифметических
величин при анализе индивидуальных суточных профилей, и учет поправок лишь при
групповых типах анализа. При анализе АД отдельно в дневной и ночной интервалы
времени среднеарифметические и среднеинтегральные величины значимо не отличаются.
Ряд авторов предлагают
использовать вместо (или кроме) средних арифметических величин значения медиан
АД, что, по их мнению, позволит исключить из анализа высокоамплитудные
артефактные выбросы .
Однако, в большинстве программ
анализа суточных мониторов, в том числе и в программах приборов SL90207, Mobilogragh, TM2421 и ВР3400, ABPM-02 заложены
такие ограничения на допустимые значения АД (так называемые границы
автовыбраковки), которые в значительной степени устраняют высокоамплитудные
артефакты. Между тем анализ банка данных показал, что среднее отклонение
медианных величин АД от средне- интегральных составляет +2.29 + 0.28 мм рт.ст. для САД(24)
и +2.41+0.24 мм
рт.ст. для ДАД(24) (p<0.001). Таким образом, медианные
средние завышают оценку среднеинте- гральных показателей. Медианные показатели
не продемонстрировали при сравнительном анализе ни повышенной
воспроизводимости, ни устойчивости при увеличении числа неудачных измерений и
варьировании интервалов между измерениями. Это позволяет считать их
преимущества весьма спорными.
Моды распределения величин АД также
присутствуют в программах обработки ряда фирм-производителей аппаратуры, однако
к настоящему моменту они не нашли сколь ни будь широкого применения и не
претендуют на замещение среднеинтегральных величин.
2. Индексы нагрузки давлением
Для количественной оценки величины «нагрузки
давлением», оказываемой на органы-мишени повышенным давлением, предложены
(P.Zachariah, 1988, W.White, 1990) величины, которые в
англоязычной литературе получили названия «pressure load» и «area under curve». В русскоязычной литературе мы
несколько лет назад предложили для них термины индекс времени (ИВ), и индекс
площади (ИП). Методы расчета этих величин представлены на Рис.
3.
Рис. 3. Схема расчета индексов нагрузки давлением. Критические
(«безопасные») значения для САД 140-день/120-ночь (мм рт.ст.).
Показатель ИВ определяет процент времени, в
течение которого величины АД превышают критический («безопасный»)
уровень. В качестве критических значений АД до 1989 г. широко
использовались величины 140/90 мм рт.ст. для всего времени суток, однако в
настоящее время принято использовать в качестве «критических» величин
дневное АД 140/90 и ночное — 120/80 мм рт.ст. (W.White, 1990). Отметим, что в большинстве
фирменных программ обработки оценивается не собственно индекс времени, а
процент измерений, превышающих пороговое значение, т. е. фактически —
«индекс измерений» (программа прибора «SpaceLabs 90207»
рассчитывает оба индекса). Последний, как правило, вычисляется прилагаемыми к
прибору программами обработки, но может быть определен и на основании
гистограмм распределения величин АД в течение суток.
Использование
собственно индекса времени требует предположения о характере изменения
давления между измерениями. Более того, как и в случае со среднеинтегральны- ми
показателями, в принципе он требует коррекции при различии в течение суток интервалов
между измерениями. Анализ банка данных показал, однако, что среднее по группе
отличие между индексами времени и «измерений» составляет 2.5% и может
не учитываться при анализе индивидуальных суточных профилей АД.
Зависимости
индексов времени САД и ДАД для 24 часов — ИВСАД(24) и ИВДАД(24) — от
среднеинтегральных величин АД за сутки представлена на Рис.4
. В диапазоне диа- столических АД (ДАД) 70-85 мм рт.ст. связь ИВ и ДАД
характеризуется коэффициентом корреляции r=0.65 (p<0.01),
при АД от 85 до 95 мм
рт.ст.- r=0.96 (p<0.001), но при ДАД, превышающем 100 мм рт.ст.
наблюдается эффект насыщения — индекс времени (ИВ) приближается к
предельному значению 100% и перестает отражать рост нагрузки на органы-мишени.
Это делает ИВ неэффективным при высоких величинах АД.
Индекс площади (ИП) определяют как
величину площади, ограниченной сверху графиком функции зависимости давления от
времени, а снизу — кривой пороговых («безопасных») значений (Рис.3). При этом величина площади зависит как от степени превышения
критического уровня, так и от длительности превышения, а также от времени
анализа. Последнее обстоятельство необходимо учитывать при сравнительном
анализе эпизодов различной длительности — например, для времени сна и
бодрствования. Анализ банка данных показал также, что показатель ИП весьма
чувствителен к неточностям в определении времени сна и бодрствования. Так
ошибка на один час во времени просыпания (с ложным увеличением времени сна)
приводит к росту ИП систолического АД для ночных часов — ИПСАД(Н)- в среднем
на 22,3 + 2.5%.
Для исключения указанных
недостатков нами предложен новый индекс — нормированный индекс площади (ИПН, Рис. 3), равный отношению традиционного индекса площади ко
времени анализа: ИПН=ИП/Т, где Т — время анализа нагрузки давлением.
Зависимость ИПН от величины
среднеинтегральных значений приведена на Рис. 4. В
диапазоне пограничных и умеренно увеличенных величин АД он демонстрирует динамику,
сходную с индексом времени ИВ, однако без эффекта насыщения при высоких давлениях,
что является его несомненным преимуществом по сравнению с ИВ. Анализ банка
данных показал также, что относительные ошибки, связанные с неточностями в
указании времени сна и бодрствования пациентов, существенно снижаются по
сравнению с ненормированным индексом площади (в среднем на 48%).
3.
Показатели суточного ритма АД.
Анализ составляющих суточного
профиля АД (СПАД) основан на его разделении на постоянную (среднюю по времени
или среднеинтегральную) и переменную составляющие (Рис. 2).
Последняя, в свою очередь, подразделяется на относительно медленные регулярные
и устойчивые колебания или «суточный ритм» (или «циркадный»
ритм) и «случайные» изменения АД. Именно за последними мы предлагаем
зарезервировать термин «вариабельность». В англоязычной литературе
используется как аналогичный подход, так и описание всех суточных изменений АД
в терминах вариабельности, что часто приводит к противоречиям в трактовке
результатов.
а) Для анализа выраженности
суточного ритма наиболее часто применяют простую и надежную оценку его
амплитуды на основе показателя Степени Ночного Снижения АД (СНСАД). Его
использование предполагает предварительный расчет средних значений АД для
времени сна (АД(Н)) и бодрствования (АД(Д)) и определение степени ночного снижения
давления по формуле на Рис.5. Показатель СНС
рассчитывается отдельно для систолического и диастолического АД.
Анализ суточного ритма на основе
СНС позволяет надежно оценивать выраженность (амплитуду) суточного ритма, но не
фазность, которая также может претерпевать существенные изменения у больных с
АГ.
б) Первой удачной попыткой формализации анализа
амплитудных и фазных характеристик явился косинорный метод (F.Halberg, 1972).
Он предполагает приближение суточного ритма АД одной косинусоидой, что
упрощает анализ и трактовку результатов, но вызывает резкие возражения
значительной части исследователей, указывающих на его несостоятельность при
сложных формах суточного профиля АД.
Реализация
косинорного метода основана на примерном описании (аппроксимации)
экспериментальных данных суммой константы и функции А*COS(2*PI*(t-acr)/T) с
периодом T, как правило,
принимаемым равным 24 час (Рис.6). Для нахождения
наилучшей аппроксимации часто используют метод наименьших квадратов.
Полученная константа в уравнении аппроксимации получила название
«месор» (от MESOR — midline estimating statistic of rhythm) и по
смыслу (и значению) она весьма близка к среднеинтегральным величинам АД.
Параметры А и acr получили
название амплитуды (АК) ритма и его акрофазы (АКР), т.е. фазы (или времени)
максимального значения функции, описывающей СПАД (Рис.6)
.
в) В последние годы все более широкое
распространение получает полный спектральный анализ СПАД. Он позволяет
уточнить его описание за счет добавление в набор аппроксимирующих функций
следующих гармоник (т.е. косинусных функций с периодами 12, 8, 6 часов и
т.д.). Ряд авторов полагает, что в случае симптоматической АГ характеристики
высших гармоник спектра АД могут иметь диагностическую ценность.
На спектре
колебаний АД, полученном нами по результатам математической обработки СПАД
больных с мягкой и умеренной формами ГБ (N=156) отчетливо выделяется 24-часовая
косинусоида Хальберга, но существенно превышает уровень остальных гармоник и
вторая гармоника с периодом 12 час, подтверждающая правоту его критиков. Гармоники
с более высокими частотами демонстрируют слабую зависимость амплитуды от
частоты, характерную для случайных колебаний типа «белого шума».
Таким образом, анализ спектров СПАД больных с мягкой и умеренной формами ГБ
позволяет заключить, что добавление 12 часовой косинусоиды, в большинстве
случаев достаточно для описания суточного ритма АД при данном типе
заболевания. Программа, используемая в РКНПК, позволяет проводить модифицированный
косинорный анализ с увеличением при необходимости числа гармоник (или
ультрадианных ритмов) до 2 — 6.
г) В ряде лабораторий используется аппроксимация
суточного ритма двухуровневой ступенчатой функцией с автоматическим
распознаванием времени сна и бодрствования, однако работы последних лет
показали, что он эффективен при анализе суточных профилей АД, которые не
сопровождены достаточно точной информации о времени сна и бодрствования.
4.
Показатели вариабельности АД.
Для этого индекса
вариабельности предлагается сокращение ВАР1. К недостаткам индекса можно
отнести то обстоятельство, что он не принимает нулевого значения даже при
отсутствии отклонений АД от кривой суточного ритма. Анализ банка данных СПАД
показал, что этот, наиболее популярный на сегодняшний день, показатель
содержит ком-
При
последовательном подходе к анализу составляющих суточного профиля АД (Рис.2) строгое определение вариабельности предполагает оценку
отклонений АД от кривой суточного ритма, но на практике наиболее употребим
упрощенный показатель — стандартное отклонения от среднего значения АД (STD в англоязычной литературе). Так, например, вариабельность АД в
дневное время — STDАД(24) — рассчитывается, как
поненты суточного ритма, увеличивающие вариабельность в среднем на 30 % в
случае расчета ВАР1 за 24 часа, на 17% за день и на 10% за ночь. Свидетельством
зависимости традиционного показателя вариабельности от суточного ритма АД может
служить и высокий коэффициент их взаимной корреляции, достигающий r=0.58
(p<0.001).
Поскольку
максимально полное разделение изменений АД, связанных с суточным ритмом и
вариабельностью, чрезвычайно важно ввиду сформированного в последнее время
представления о потенциальном неблагополучии пациентов с низкой амплитудой суточного
ритма, но высокой вариабельностью АД, предпринимаются попытки создания новых
индексов вариабельности.
Один из вариантов
«чистого индекса вариабельности» предложен (H. Schachinger, 1989) в виде среднеквадратичного
значения разности между последовательными измерениями АД — SODN:
Оценки,
выполненные с помощью банка данных, показали, что данный индекс действительно
в меньшей степени зависит от выраженности суточного ритма АД, но проявляет
низкую устойчивость к изменениям интервалов между измерениями.
В связи с этим в
РКНПК разработан новый индекс вариабельности — ВАР3, рассчитываемый как
величина стандартного отклонения значений АД от кривой суточного ритма. Так
для оценки вариабельности АД в дневное время при наличии дневной компоненты
суточного ритма — Ritm формула расчета имеет следующий вид:
Аналогичные формулы
используются для ночного интервала и 24 часов наблюдения.
Корреляционный
анализ показал, что новый индекс представляет собой более «очи
щенную» от суточного ритма «истинную» вариабельность,
практически не коррелирующую (в отличие от показателя ВАР1) с амплитудой
суточного ритма АД (r=0.05).
Дополнительные
индексы.
С учетом
известной печальной статистики роста числа церебральных и кардиальных катастроф
в утренние часы, характеризующиеся ростом давления и ЧСС, предпринимают ся
попытки введения показателей, учитывающих динамику АД и ЧСС в этот критический
период.
К утренним часам
относят 2-4 часа после пробуждения. В этом временном интервале анализируют:
максимальные величины АД,
прирост АД по сравнению с ночными
часами,
скорость нарастания АД,
При анализе суточной динамики ИУЧ в группе больных как МАГ, так УАГ
выявляются не только утренние, но и вечерние пики данного показателя.
Прогностическое зна-
наличие
«пика», т.е. величин АД, превышающих последующие «дневные»
значения. В программе обработки данных СМАД, разработанной в РКНПК кроме
вышеперечисленных показателей предложен новый интегральный индекс
«неблагополучия» (ИУЧ в утренние часы. Он учитывает в виде тройного
произведения такие, потенциально небла гоприятные факторы, как повышенный
уровень АД, ЧСС, а также скорость изменения АД:
чение предложенного нового показателя в настоящее время уточняется, однако
отмечается схожесть суточной динамики ИУЧ и частоты миокардиальных катастроф.
Индекс Времени
Гипотензии. По аналогии с индексом времени (ИВ), отражающим частоту
превышения «безопасного» верхнего предела АД (т.е. фактически
играющим роль Индекса Времени Гипертензии), можно оценить и частоту выхода АД
за «безопасный» или «критический» нижний уровень АД или
Индекс Времени Гипотензии (ИВГ).
Общепринятые величины
«критических» нижних значений АД и четкие показания к использованию
ИВГ не выработаны. Приведем значения, предлагаемые E.Owens и E. O’Brien (1996).
|
Дневное АД (мм рт.ст.) |
Ночное АД (мм рт.ст.) |
|||
|
САД |
ДАД |
САД |
ДАД |
|
|
Мужчины возр. до 50 лет |
108 |
65 |
90 |
48 |
|
Мужчины возр. более 50 лет |
108 |
65 |
87 |
50 |
|
Женщины возр. до 50 лет |
100 |
60 |
84 |
45 |
|
Женщины возр. более 50 лет |
90 |
60 |
84 |
49 |
Режимы
мониторирования.
Интервалы
между измерениями и допустимое число «неудачных» измерений
Согласно рекомендациям рабочей группы
национальной программы NBREP (США, 1990) общее число измерений АД в
течение суток должно быть не менее 50, интервал между измерениями во время
бодрствования составлять 10-15 мин. Во время сна он может быть увеличен вдвое.
Рекомендации научного комитета
специалистов в области СМАД (1990):
интервал не более 15-30 мин в дневное
и 20-30 мин в ночное время.
Основное число исследовательских работ проводится в настоящее время с
интервалом 15-день/30-ночь. Практика СМАД в НИИ кардиологии РКНПК подтвердила
приемлемость этих интервалов при обследовании больных с мягкой формой АГ.
Однако при САД, превышающих 180-190
мм рт.ст. резко возрастало число жалоб пациентов на
неприятные ощущения при работе монитора и нарушения сна. Был выполнен
математический анализ на основе банка данных СМАД (более 3000 наблюдений) с
математическим моделированием увеличения интервалов между измерениями до 30,
45 и 60 мин. Он показал, что увеличение интервала с 15 до 30 мин не приводит к
статистически значимым изменениям всех основных групп показателей СПАД, а
увеличение интервала до 60 мин сказывается преимущественно на показателях
вариабельности.
Рекомендации
специалистов НИИ кардиологии им.А.Л.Мясникова.
Интервалы:
при
мягкой-умеренной формах АГ 15-день/30-ночь
(при плохой
переносимости исследования 30-день/60-ночь);
при умеренной —
тяжелой формах АГ 30-день/60
ночь.
Процент
неудачных измерений.
Несмотря на
значительное увеличение помехоустойчивости новых моделей мониторов АД и
использование режимов повторных измерений, часть измерений оказывается неудачной
и выбраковывается при автоматической (приборной), или экспертной оценке данных.
Каков допустимый процент неудачных
измерений? Как сказывается увеличение процента неудачных измерений на
определяемые показатели суточного профиля
АД?
Ряд исследователей считают критическим наличие не
менее двух успешных измерений в течение каждого часа мониторирования, другие
допускают до 10-30% неудачных измерений в течение суток.
Исследования на банке
данных СПАД показали, что уменьшение числа отсчетов АД за счет выбраковки
отдельных измерений приводит к тем же результатам, что и увеличение интервала
между измерениями, если общее число удачных измерений оказывается одинаковым и
отсутствуют интервалы без измерений длительностью более 1 часа. Наиболее
чувствительны к росту числа неудачных измерений индексы вариабельности и хроно-
биологические показатели.
В целом анализ показал что, для
достаточно точного расчета всех показателей СПАД, включая вариабельность АД в
ночные часы, необходимо не менее 56 измерений АД в течение суток.
На основании этого
выработан критерий успешности мониторирования при полном анализе СПАД: при
интервалах между измерениями 15-день/30-ночь, процент неудачных измерений
должен быть <30% (при использовании приборов типа SpaceLabs 90207
в госпитальных условиях это условие выполняется в 96 из 100 мониторирований).
Вместе с тем,
среднеинтегральные показатели и индексы нагрузки давлением достаточно
устойчивы при уменьшении числа измерений до 24. Таким образом, если точное
определение вариабельности (особенно ночной) не входит в план исследования,
возможно использование интервала измерений 30-день/60-ночь при допустимом
проценте неудачных измерений до 40%, что выполняется в 98 из 100 проведенных
мониторирований.
С проблемой
необходимого числа измерений связано и использование для анализа СПАД не
оригинальных, а расчетных среднечасовых значений. Среднеинтегральные показатели
при использовании среднечасовых значений (усреднение по трем — четырем значениям
в течение часа) при этом практически не изменяются, а показатели вариабельности
уменьшаются на 15-20%. Это связано с подавлением при процедуре усреднения высокочастотных
(>0.3 мГц) составляющих суточного профиля АД. (Простое увеличение интервалов
не приводит к этому из-за «эффекта наложения»). Величина
высокочастотной компоненты вариаций АД у различных пациентов, как и
соответствующий поправочный коэффициент нестабильны, что затрудняет
сопоставление с величинами вариабельности, рассчитанными на основе оригинальных
значений АД.
Длительность
мониторирования
При проведении длительного — 48 часового —
мониторирования, вторые сутки монито- рирования АД отличает от первых снижение
группы среднеинтегральных характеристик и тесно связанных с ними показателей
нагрузки давлением при относительной стабильности переменных составляющих
суточного профиля — суточного ритма и показателей вариабельности. В целом это
отражает эффект «привыкания» пациента к работе аппарата, как к
фактору определенного стрессирования . Сравнение СПАД в первые и вторые сутки
мо- ниторирования показало, что в первые 4 — 6 часов мониторирования отличие от
вторых суток достигает 6 -10
мм рт.ст. для САД и 3 -6 мм рт.ст. для ДАД, а затем
существенно снижается.
Как же учитывать этот эффект при
планировании исследований?
1. Возможно
48 часовое мониторирование с исключением из анализа первых суток, как времени
«привыкания». На практике, однако, этот режим трудно выполним по ряду
причин.
А). Значительная
часть пациентов отмечает на вторые сутки «усталость» от столь
длительного исследования. Это находит объективное отражение в небольшом, но
достоверном увеличении ЧСС на вторые сутки мониторирования.
Б). Режим
двухсуточного мониторирования вдвое увеличивает выработку ресурсов аппарата и,
соответственно, стоимость исследования, которая в настоящее время является
лимитирующим моментом для широкого использования метода в практической медицине.
2. В
качестве компромиссного варианта можно рекомендовать
пролонгированные мониторирования с длительностью N + 24 часов с исключением
из анализа первых N часов
мониторирования.
По нашим данным при N = 4
можно достичь снижения поправки в величинах АД вдвое.
К аналогичным рекомендациям приходят в последнее
время и другие исследователи (N.Prasad et al., 1995) ,
предложившие, однако, не 28, а 26 часовое мониторирование.
Вторым
существенным следствием проведенного анализа являются рекомендации относительно
времени начала мониторирования. В тех случаях, когда исследователи используют
режим 24 часов, а мониторирование начинается в утренние часы (9-11 час), эффект
«привыкания» способен имитировать завышенную динамику АД именно в
фазу ожидаемых «утренних» подъемов АД и, соответственно, к
переоценке выраженности данного эффекта. Перенос начала мониторирования на
12-14 часов позволит более адекватно отразить в исследовании » утренние
подъемы давления».
Режим
дня при мониторировании.
В зависимости
от основных задач исследования могут быть предпочтительны следующие основные
режимы дня:
а). Для оценки профиля АД при «реальной жизнедеятельности» —
амбулаторное мони- торирование в течение «типичного рабочего дня».
Полезно также сравнительное монито- рирование в режиме «выходного
дня».
б). Для оценки «фонового» суточного профиля АД и последующей
оценки эффекта терапии — режимы умеренной физической и психо-эмоциональной
нагрузки.
в). Для выявления аномальных эндогенных ритмов АД — режим резко
ограниченных физических и психо-эмоциональных нагрузок.
г). Для оценки выраженности реакций на характерные прессогенные факторы
— включение в режим дня дополнительных фрагментов с эпизодами постуральных,
физических и психо-эмоциональных нагрузок.
Интерпретация
результатов мониторирования.
Общепризнанный
на сегодня в качестве эталона неинвазивного измерения АД метод Н.С.Короткова
за 90 лет прошел все этапы становления — от изобретения до основного элемента
диагностики и контроля эффективности лечения больных с АГ.
Достижения метода суточного мониторирования за 37
лет существования достаточно впечатляющи, и его перспективность в тех же
направлениях не вызывают сомнения. Однако базис для его широкого практического
применения остается во многом незавершенным.
Согласно
меморандуму WHO/ISH (1993):
«СМАД
является интересной исследовательской методикой, используемой для исследования
вариабельности АД, определения влияния поведенческих факторов на АД и изучения
динамики антигипертензивной терапии. Она также используется для получения
величин АД в «домашних» условиях, которые являются источником
дополнительной информации для диагностических и терапевтических заключений.
Однако величины АД, полученные в амбулаторных и «домашних» условиях,
не могут быть приравнены к значениям АД, измеренным традиционным методом в
клинических условиях врачом или медсестрой. Обнаружено, и подтверждено в
недавно выполненных популяционных обследованиях, что значения АД, полученные в
«домашних» и амбулаторных условиях и усредненные за 24 часа, на
несколько мм рт. ст. ниже, чем величины, измеряемые в клинике. Однако
прогностические стандарты относительно уровней АД, требующих лечения, были выработаны
на основе проспективных исследований, установивших взаимосвязь заболеваемости
и смертности с традиционными или клиническими значениями АД. В настоящее время
отсутствуют данные проспективных исследований относительно прогностически
ценного стандарта для величин АД, полученных в «домашних» и
амбулаторных условиях. Поэтому, терапевтические заключения, основанные на
клинических значениях АД, по- видимому, будут отличаться от заключений, основанных
на измерениях АД в «домашних» и амбулаторных условиях. В настоящее
время последние могут использоваться только в отдельных случаях для дополнения
величин АД, измеренных врачом «.
Приведенные
положения меморандума о роли СМАД в диагностике и терапии больных с АГ могут
претерпеть существенные изменения в ближайшие годы.
Впервые
прогностическое значение средних величин АД, получаемых в результате СМАД и их
существенное преимущество по сравнению с традиционными (разовыми) измерениями
продемонстрировали M.Sokolow et al. (1966). В работах D.Perloff et al. (1983) оно
было подтверждено при наблюдении (сроки до 10 лет) 1076 больных с повышенным
уровнем АД.
В
многочисленных исследованиях последних лет, развивающих это направление, было
показано, что средние величины АД в большей степени воспроизводимы при повторных
исследованиях, чем традиционные измерения АД, значительно сильнее коррелируют
со степенью и выраженностью изменений органов мишеней, позволяют получать
дополнительную информацию по таким показателям неблагополучия, как повышенная
вариабельность и искаженный суточный профиль АД, исключать гипердиагностику АГ
при «гипертонии белого халата» и недооценку тяжести состояний у
пациентов с кратковременными и ночными подъемами АД, получать более надежную
информацию об эффективности проводимого лечения.
Наиболее
перспективные направления применения СМАД
|
Устранение гипердиагностики |
а) Гипертония «белого халата» |
|
Устранение недооценки тяжести АГ |
а) Фазные (в б) Повышенная в) Искажения |
|
Уточнения данных |
а) Формы АГ (пограничная/мягкая) |
|
Терапия |
а) Контроль б) Избирательная в) Контроль |
По данным специалистов США назначения
СМАД проводятся по поводу:
—
уточнения заключения при пограничной гипертонии — 27%,
—
контроля АД при назначении антигипертензивной терапии —
25%,
—
подозрения на » гипертонию белого халата» —
22%,
—
уточнения резистентности к лекарственной терапии — 16%.
По статистике отдела НМДИ РКНПК назначение СМАД в
госпитальных условиях проводится преимущественно для оценки эффективности
антигипертензивной терапии и исключения неадекватного контроля АД с эпизодами
гипотензии.
Нормативы или
«должные величины».
Последние годы
отмечены все более широким проведением масштабных популя- ционных исследований
для выработки нормативов СМАД (Ohasama (Япония), HARVEST и PAMELA, Италия).
Исследование по последней программе проводилось с
начала 90-х годов (длительность около 5 лет) на базе 5-ти исследовательских
медицинских центров. Число обследованных нормотоников составило 2400,
возрастной диапазон 25-64 года. Формирование представительных подгрупп
проводили по строгим критериям популяционных работ. Кроме результатов
мониторирования в банк данных заносились клинические характеристики добровольцев,
данные о наличии вредных привычек, социальный статус, психологический портрет в
день исследования и т.д.
Приведем некоторые предварительные результаты
проекта (G.Sega et al. 1994).
АД по методу
Короткова составило при измерении в медицинском учреждении в среднем 127/82 мм
рт.ст., в домашних условиях — 119/75 мм рт.ст., по итогам мониторирования
САД(24)=118 , ДАД(24)=74. Отличие между клиническим и мониторным, а также
клиническим и «домашним» АД прогрессивно увеличивается с возрастом,
достигая для систолического АД 16 и 8 мм рт.ст. у мужчин и 19 и 14 мм рт.ст. у женщин в
старшей возрастной группе (от 55 до 63 лет). Давление у мужчин выше, чем у
женщин. Основной массив данных находится в статистической обработке.
Выработка
нормативов СПАД в настоящее время интенсивно продолжается в ряде стран мира и
по мнению E.O’Brien и J.Staessen (1995):
а) перспективны три направления работ — 1) изучение взаимосвязи
заболеваемости и смертности с показателями СПАД, 2) установление взаимосвязи показателей СПАД и традиционно
измеряемых величин АД с экстраполяцией на СПАД прогностических данных,
полученных в традиционных популяционных исследованиях, 3) оценка границ вариаций
показателей СПАД в популяциях практически здоровых людей.
б) до формирования окончательных нормативов СПАД
можно использовать временную классификацию
СРЕДНИЕ
ВЕЛИЧИНЫ СПАД (САД/ДАД) (E.O’Brien и
J.Staessen ,1995)
|
Нормальные |
Предположительно повышенные |
Несомненно повышенные |
|
|
ДЕНЬ |
< 140/90 |
> 140/90 |
> 150/95 |
|
НОЧЬ |
< 120/70 |
> 120/70 |
> 130/80 |
|
СУТКИ |
< 130/80 |
> 130/80 |
> 140/90 |
|
День=бодрствование, Ночь=сон. |
Специалисты США (T.Pickering, 1996) и Канады (M.Myers, 1996)
предлагают ориентироваться на несколько отличные предельные значения.
СРЕДНИЕ
ВЕЛИЧИНЫ СПАД (САД/ДАД)
|
Предположитель |
Пограничные |
Предположи- |
|
|
но нормальные |
тельно повышенные |
||
|
ДЕНЬ |
< 135/85 |
> 135/85 |
> 140/90 |
|
НОЧЬ |
< 120/75 |
> 120/75 |
> 125/80 |
|
СУТКИ |
< 130/80 |
> 130/80 |
> 135/85 |
|
День=бодрствование, Ночь=сон. |
Позднее E.O’Brien и J.Staessen обобщили данные исследований,
проведенных в ряде стран Европы и Северной Америки и предложили следующие
должные величины.
СРЕДНИЕ
ВЕЛИЧИНЫ СПАД (САД/ДАД) (E.O’Brien и
J.Staessen ,1998)
|
Нормальные |
Предположительно повышенные |
Несомненно повышенные |
|
|
ДЕНЬ |
< 135/85 |
> 135/85 |
> 140/90 |
|
НОЧЬ |
< 120/70 |
> 120/70 |
> 125/75 |
|
СУТКИ |
< 130/80 |
> 130/80 |
> 135/85 |
|
День=бодрствование, Ночь=сон. |
Одновременно
приведем оценки O’Brien (1991) для верхней
границы нормы средних за дневное время значений СПАД (получены в выборке из
815 человек): 17-19 лет — мужчины 144/88 мм рт.ст., женщины 131/83 мм рт.ст.,
30-39 лет — мужчины 143/91 мм рт.ст., женщины 132/85 мм рт.ст., 40-49 лет
мужчины 150/98 мм рт.ст., женщины 150/94 мм рт.ст., 50-79 лет — мужчины 155/103
мм рт.ст., женщины 177/97 мм рт.ст.
По данным
совокупного анализа результатов 24 групп исследователей (4577 нор- мотоников и
1773 пациентов с мягкой-умеренной формами АД) L Thijs et al. (1995) оценили 95 процентиль для
24-часовых значений АД как 133/82 мм рт.ст.
Однако у 24%
пациентов с изолированной систолической АГ отмечали САД(24) ниже 133 мм рт.ст. и у 30%
пациентов с диастолической АГ ДАД(24) не превышало 82 мм рт. ст. Отмеченные
проценты были существенно выше в исследованиях, ориентированных на однократные,
а не трехкратные измерения АД по методу Короткова.
При оценке нормативов СПАД в
группах практически здоровых детей и подростков Испании (E. Lurbe ,1997)
были получены верхние оценки (95 процентили, Р95 ) и медианы (Р50) для
суточного профиля АД в трех возрастных группах: 6-9, 10-12 и 13-16 лет
|
6 — 9 лет |
10 — 12 лет |
13 -16 лет |
||||
|
Мальчики (n=38) |
Девочки (n=49) |
Мальчики (n=45) |
Девочки (n=38) |
Юноши (n=43) |
Девушки (n=37) |
|
|
Клиническое АД |
||||||
|
P50 |
92/53 |
92/51 |
97/58 |
100/57 |
109/59 |
102/59 |
|
P95 |
112/72 |
114/67 |
117/72 |
117/74 |
122/78 |
129/77 |
|
АД(24) |
||||||
|
P50 |
106/66 |
105/63 |
112/66 |
110/66 |
115/67 |
112/66 |
|
P95 |
121/71 |
119/71 |
123/78 |
120/74 |
124/78 |
125/75 |
|
АД(День) |
||||||
|
P50 |
110/70 |
109/68 |
114/70 |
113/69 |
118/70 |
116/69 |
|
P95 |
124/76 |
122/75 |
127/80 |
126/78 |
131/84 |
127/79 |
|
АД(Ночь) |
||||||
|
P50 |
97/57 |
99/55 |
103/58 |
103/56 |
106/57 |
103/57 |
|
P95 |
116/69 |
115/62 |
117/71 |
114/69 |
120/70 |
120/68 |
В ночные часы САД
снижалось в среднем на 12%, а ДАД — на 22%. Верхний предел индекса времени
(ИВ) составил для САД 39%, для ДАД — 26%.
ПОКАЗАТЕЛИ
НАГРУЗКИ ДАВЛЕНИЕМ.
Специалисты США (T.Pickering, 1996)
и Канады (M.Myers, 1996) предлагают ориентироваться на следующие значения индекса
времени «ИВ»:
|
Предположительно |
Пограничный |
Предположительно |
|
|
нормальный |
повышенный |
||
|
ДЕНЬ |
< 15 |
> 15 |
> 30 |
|
НОЧЬ |
< 15 |
> 15 |
> 30 |
|
СУТКИ |
< 15 |
> 15 |
> 30 |
Общепризнанные нормативы для индексов времени (ИВ) и площади (ИП) в настоящее
время не выработаны. Приведем оценку верхней границы нормы (М+2а) для ИВ
систолического — ИВСАД(Д)- и диастолического — ИВДАД(Д) давления в дневное
время на основании данных Zachariah et al. (1989).
|
Возраст (лет) |
ИВСАД(Д) (%) |
ИВДАД(Д) (%) |
|
20-29 (N=22) |
37 |
17 |
|
30-39 (N=22) |
30 |
16 |
|
40-49 (N=18) |
28 |
20 |
|
50-59 (N=25) |
45 |
20 |
|
60-69 (N=23) |
56 |
20 |
|
70-79 (N=16) |
70 |
18 |
СУТОЧНЫЙ
РИТМ АД
Оптимальной признается степень ночного
снижения АД (СНС) от 10 до 20-22%.
При этом сниженная СНС, проявления
устойчивых ночных подъемов АД, а также повышенная СНС, потенциально опасны,
как факторы повреждения органов-мишеней, мио- кардиальных и церебральных
«катастроф».
С нижним пределом (10%), согласны практически все исследователи (около
30 работ на 16 конгрессе Международного общества исследователей гипертонии в
Глазго, 1996). Верхний предел оптимальной СНС был оценен относительно недавно в
20-22% на основании анализа частоты ЭКГ признаков ишемии в ночные часы у
больных с сочетанием АГ и ИБС (S.Pierdomenico et al.,1995), а также
при анализе признаков нарушений мозгового кровообращения (К.Кш’ю et al., 1996).
На основании данных о СНС применяют схему классификации больных
(отдельно по критериям систолического и диастолического давления):
1.
Нормальная (оптимальная) степень ночного снижения АД (в
англоязычной литературе «дипперы») —
10%<СНСАД<20%
2.
Недостаточная степень ночного снижения АД (в
англоязычной литературе «нондипперы») —
0<СНСАД<10%
3.
Повышенная степень ночного снижения АД (в англоязычной
литературе «овердипперы») — 20%<СНСАД
4.
Устойчивое повышение ночного АД (в англоязычной
литературе «найтпикеры») — СНСАД<0
Снижение СНС ниже оптимального диапазона наблюдается у ряда пациентов
с первичной АГ (в том числе при атеросклеротическом поражении сонных артерий),
оно характерно также для синдрома злокачественного течения гипертонии,
хронической почечной недостаточности, вазоренальной гипертонии, синдрома
Кушинга, наблюдается после трансплантации сердца и почек, при застойной
сердечной недостаточности, эклампсии, диабетической и уремической нейропатии,
при распространенном атеросклерозе у пожилых людей. Сниженная СНС характерна
для чернокожего населения США.
Отметим, что степень ночного снижения АД чрезвычайно чувствительна к
качеству сна, режиму дня и типу активности в дневное время, относительно плохо
воспроизводится при повторных мониторированиях. Учитывая эти обстоятельства
большинство исследователей склонны проводить контрольные повторные
мониторирования для подтверждения отклонений в СПАД по данному признаку,
обнаруженных при разовом мониторировании.
Нормативы для показателей косинорного анализа находятся в стадии
формирования. Оценка этих величин для «нормотоников», а также
пациентов с мягкой и умеренной формами ГБ приведена в Таблице
1 ПРИЛОЖЕНИЯ.
ВАРИАБЕЛЬНОСТЬ
АД.
Предельные допустимые значения для заключений о повышенной
вариабельности находятся в стадии разработки. Большинство исследователей
формируют их на основе средних величин, характерных для различных групп
наблюдения. По данным P. Verdecchia (1996) эти
величины составляют для ВАР1 (или STD) САД 11,9 / 9,5 мм рт.ст. (день/ночь).
При этом в группе гипертоников с повышенной вариабельностью САД частота
сердечнососудистых осложнений выше на 60-70% (1372 пациента, время наблюдения
до 8,5 лет).
В качестве временных нормативов вариабельности (ВАР1 или STD) для пациентов
с мягкой и умеренной формами АГ в РКНПК сформированы (на основе оценки верхних
пределов для нормотоников) критические значения: для САД — 15/15
мм рт.ст. (день/ночь), для ДАД — 14/12 мм рт.ст. (день/ночь).
Пациенты относятся
к группе повышенной вариабельности при превышении хотя бы одного из четырех
критических значений.
По данным, полученным в отделе
артериальных гипертоний НИИ кардиологии РКНПК, в группе больных с мягкой формой
ГБ и повышенной вариабельностью в сравнении с больными с нормальной
вариабельностью АД (при одинаковом уровне АД по методу Короткова и средних
величин АД по данным СМАД) отмечается существенное увеличение частоты
атеросклеротических изменений сонных артерий, изменений микрососудов глазного
дна, эхокардиографических признаков гипертрофии левого желудочка
(Рис. 7).
ПРИМЕЧАНИЯ.
А) При ориентации на нормативные
значения необходимо обращать особое внимание на режим дня и условия проведения
СМАД. Подавляющее большинство исследований ориентировано на мониторирование в
режиме «типичного рабочего дня». Между тем, сравнительное
исследование СПАД (N=12, мужчины, 43+2 г., мягкая и умеренная ГБ, отсутствие терапии
в момент исследования) в режиме рабочего дня и неделю спустя в условиях стационара
РКНПК, показало, что среднесуточное значение САД снижается в госпитальных
условиях в среднем на 9%, а ДАД — на 8%. Это обстоятельство необходимо
учитывать не только при попытке переноса нормативов, полученных в амбулаторных
условиях, на условия клинического стационара, но и при оценке динамики СПАД в
ходе лечения.
Б) Во время дневного сна снижение АД происходит в
той же мере, что и во время ночного. Это находит отражение в виде
соответствующих «провалов» на СПАД. С другой стороны, эпизоды
прерывания ночного сна и перехода в вертикальное положение отражаются в виде
пиков АД и ЧСС на соответствующем участке СПАД. Как учитывать эти эпизоды при
обработке результатов? По-видимому, целесообразно исключать их из анализа
суточного ритма и расчета СНС. Если подобные эпизоды не характерны для пациента,
то их можно исключить и из расчета остальных показателей суточного профиля.
Если напротив — типичны, то коррекция такого рода не целесообразна.
ПРИЛОЖЕНИЕ.
1.Суточный
профиль АД при мягкой и умеренной формах ГБ.
Суточное
мониторирование АД проводилось в однородных группах (мужчины, 4060 лет,
гипертоническая болезнь, отсутствие серьезных сопутствующих заболеваний) в ходе
госпитализации в НИИ кардиологии им. А.Л.Мясникова. Приведены характерные
индивидуальные СПАД (Рис.  средние СПАД для групп
средние СПАД для групп
мягкой и умеренной ГБ (Рис. 9), гистограмма распределения
пациентов по различной степени ночного снижения АД (Рис. 10),
средние значения и стандартные отклонения основных показателей СПАД (Табл.1).
Таблица 1. Показатели суточного профиля АД у пациентов с
мягкой и умеренной формами ГБ
|
норма (n=15) |
МАГ (n=94) |
УАГ (n=48) |
Р |
Р |
||||
|
(12) |
(23) |
|||||||
|
M |
а |
M |
а |
M |
а |
|||
|
САД(24) |
110.7 |
6.7 |
133.5 |
10.7 |
166.3 |
16.8 |
0.000 |
0.000 |
|
ДАД(24) |
69.4 |
5.7 |
84.8 |
7.4 |
105.1 |
11.3 |
0.000 |
0.000 |
|
ИВСАД(24) |
2.3 |
3.9 |
46.4 |
27.5 |
95.5 |
6.9 |
0.000 |
0.000 |
|
ИВДАД(24) |
2.7 |
4.6 |
43.0 |
26.0 |
90.8 |
13.8 |
0.000 |
0.000 |
|
ИПНСАД(24) |
0.1 |
0.2 |
6.4 |
6.7 |
33.1 |
16.6 |
0.000 |
0.000 |
|
ИПНДАД(24) |
0.1 |
0.1 |
3.9 |
3.5 |
18.9 |
10.8 |
0.000 |
0.000 |
|
САД(Д) |
114.4 |
7.4 |
137.7 |
10.5 |
170.4 |
16.3 |
0.000 |
0.000 |
|
ДАД(Д) |
72.8 |
6.2 |
88.5 |
7.2 |
108.1 |
10.9 |
0.000 |
0.000 |
|
ИВСАД(Д) |
1.2 |
2.8 |
39.9 |
29.2 |
95.1 |
7.7 |
0.000 |
0.000 |
|
ИВДАД(Д) |
3.3 |
5.2 |
43.7 |
26.9 |
91.7 |
12.9 |
0.000 |
0.000 |
|
ИПНСАД(Д) |
0.0 |
0.1 |
4.9 |
6.1 |
30.7 |
16.0 |
0.000 |
0.000 |
|
ИПНДАД(Д) |
0.1 |
0.1 |
3.9 |
3.5 |
18.6 |
10.4 |
0.000 |
0.000 |
|
САД(Н) |
103.1 |
6.1 |
124.9 |
13.2 |
157.9 |
20.4 |
0.000 |
0.000 |
|
ДАД(Н) |
62.6 |
5.4 |
77.5 |
9.5 |
98.9 |
13.5 |
0.000 |
0.000 |
|
ИВСАД(Н) |
4.4 |
7.2 |
59.5 |
32.9 |
96.5 |
8.3 |
0.000 |
0.000 |
|
ИВДАД(Н) |
1.5 |
3.7 |
41.4 |
31.9 |
89.0 |
19.6 |
0.000 |
0.000 |
|
ИПНСАД(Н) |
0.2 |
0.4 |
9.2 |
9.3 |
38.1 |
20.2 |
0.000 |
0.000 |
|
ИПНДАД(Н) |
0.1 |
0.1 |
4.0 |
4.4 |
19.6 |
12.7 |
0.000 |
0.000 |
|
СНССАД |
9.8 |
2.8 |
9.3 |
6.3 |
7.4 |
7.2 |
0.623 |
0.117 |
|
СНСДАД |
13.9 |
4.2 |
12.5 |
7.5 |
8.7 |
7.0 |
0.310 |
0.004 |
|
АКСАД |
9.4 |
1.9 |
10.4 |
5.1 |
11.9 |
5.0 |
0.155 |
0.093 |
|
АКДАД |
7.7 |
1.7 |
8.4 |
3.8 |
7.5 |
3.6 |
0.289 |
0.168 |
|
АКРСАД |
16.7 |
1.5 |
14.7 |
4.3 |
14.9 |
5.0 |
0.002 |
0.835 |
|
АКРДАД |
16.3 |
1.6 |
14.7 |
3.4 |
14.4 |
4.0 |
0.008 |
0.644 |
|
ВАР3САД(24) |
8.2 |
1.2 |
10.5 |
2.1 |
12.9 |
3.0 |
0.000 |
0.000 |
|
ВАР3ДАД(24) |
7.2 |
0.8 |
8.9 |
1.9 |
9.4 |
1.9 |
0.000 |
0.145 |
|
ВАР 1 САД (Д) |
9.9 |
1.6 |
12.3 |
2.9 |
15.2 |
3.3 |
0.000 |
0.000 |
|
ВАР 1 ДАД (Д) |
8.3 |
1.3 |
10.2 |
2.3 |
10.4 |
2.0 |
0.000 |
0.487 |
|
ВАР1САД(Н) |
9.5 |
1.6 |
11.3 |
3.6 |
13.3 |
4.7 |
0.003 |
0.013 |
|
ВАР1ДАД(Н) |
7.8 |
1.1 |
9.7 |
2.7 |
10.3 |
2.7 |
0.000 |
0.237 |
|
ВАРЗСАД(Д) |
8.4 |
1.3 |
10.5 |
2.3 |
13.2 |
3.4 |
0.000 |
0.000 |
|
ВАРЗДАД(Д) |
7.3 |
1.0 |
8.9 |
2.1 |
9.4 |
2.0 |
0.000 |
0.126 |
|
ВАРЗСАД(Н) |
7.7 |
2.1 |
10.1 |
3.0 |
11.5 |
3.2 |
0.002 |
0.013 |
|
ВАРЗДАД(Н) |
6.7 |
1.4 |
9.0 |
2.6 |
9.3 |
2.2 |
0.000 |
0.381 |
2. Выраженности некоторых прессогенных факторов
(оценки по данным T.Pickering (1988),
изменения АД в мм рт.ст.)
|
Участие в дискуссии |
Чтение |
2/2 |
||
|
(конференции) |
20/15 |
Домашние дела |
2/3 |
|
|
Работа |
16/13 |
Телевизор |
0/1 |
|
|
Поездка в транспорте |
14/9 |
Расслабление |
0/0 |
|
|
Прогулка |
12/6 |
Сон |
-(10/8) |
|
|
Пение |
11/7 |
Интенсивная |
||
|
Телефонный разговор |
10/7 |
физич. нагрузка |
до 100/50 |
|
|
Алкоголь |
ft или = |
Коитус |
до 120/50 |
|
|
Разговор |
7/7 |
Курение |
11/5 |
|
|
Работа за столом |
6/5 |
Кофе |
14/10 |
После приема пищи наблюдается
снижение ДАД около 5 мм
рт.ст. в средней возрастной группе и более выраженные гипотензивные изменения
в старшей возрастной группе.
Реакция на постуральные изменения
может изменяться как по выраженности, так и по направленности. Для уточнения
этого важного компонента формирования СПАД целесообразно проведение
постуральной пробы в ходе мониторирования.
3. Типичные
ошибки при проведении СМАД:
■
использование прибора, не прошедшего клиническую
верификацию
■
неправильный подбор манжеты
■
смещение манжеты в ходе мониторирования
■
отсутствие верифицирующих измерений в начале (в конце)
мониторирований
■
отсутствие подробного дневника
■
неправильно указанное время сна и бодрствования при
проведении анализа
■
анализ вариабельности при большом числе неудачных
измерений (число удачных измерений менее 56)
■
анализ ночных величин и СНС при выраженных нарушениях
сна, обусловленных работой прибора, плохой переносимости процедуры исследования
и т. д.
■ проведение
мониторирования в день интенсивных диагностических обследований, включающих
взятие крови для биохимических анализов.
4. Не
рекомендуемые режимы и методы анализа с возможными ошибочными заключениями:
■
интервал между измерениями АД 15-день/30-ночь при
тяжелой и умеренной формах АД (при АД> 180/105 мм рт.ст.), жалобах пациента
на плохую переносимость исследования
■
расчет ВАР1(STD) для 24-часового профиля АД
■
расчет ВАР1(STD) по среднечасовым значениям
■
использование коэффициента вариабельности вместо STD
■
использование порогового значения 140/90 в ночное время
■
проведение мониторирования АД у пациентов с выраженными
нарушениями ритма (частотой экстрасистол более 10000/сутки, постоянной формой
мерцательной аритмии и т. д.)
Образцы инструкции для пациентов и дневника активности.
РЕКОМЕНДАЦИИ
ПАЦИЕНТУ при
суточном мониторировании артериального давления
Суточное мониторирование АД проводится
с целью более точного определения уровня АД и степени его снижения в ходе
лечения. Исследования последних лет показали, что диагностическую ценность
представляют не только традиционные разовые измерения АД врачом или
медсестрой, но и величины АД во время сна, физической, умственной нагрузок, на
разных сроках после приема препаратов и т. д.
Прибор измеряет Ваше артериальное
давление, надувая надетую на плечо манжету и затем, постепенно спуская из нее
воздух, так же как Вам измеряет давление доктор. Измерения происходят
автоматически через определенный интервал времени. Днем это 15 или 30 мин,
ночью — 30 или 60 мин.
Для того чтобы результаты исследования
смогли дать полную информацию лечащему врачу необходимо ВАШЕ АКТИВНОЕ
СОДЕЙСТВИЕ.
Вы должны соблюдать следующие
рекомендации:
Следите за положением манжеты.
Нижний край манжеты должен быть выше локтевого сгиба на 1-2 пальца. Если
манжета соскользнула вниз на локоть, расстегнулась, или перекрутилась и
надувается «пузырем» с одной стороны, поправьте ее. Если Вы не
сделаете этого, прибор будет производить не точные измерения или вообще не
будет их выполнять.
Перед тем, как начать очередное
измерение монитор подает звуковой сигнал. Прибор измеряет надежнее и
точнее, если во время измерения АД Вы не двигаетесь. Поэтому,
услышав звуковой сигнал, предупреждающий о начале очередного измерения или
почувствовав, что манжета на Вашей руке начала надуваться, остановитесь,
если Вы идете, и пока прибор накачивает и особенно когда стравливает воздух, держите руку с
манжетой, включая кисть и пальцы, полностью расслабленной и неподвижной
до самого конца измерения. В противном случае, данное измерение может оказаться
неудачным и прибор через 2-3 минуты может его повторить. Если повторное
измерение тоже окажется неудачным, врач не сможет узнать Ваше давление в это
время суток. Измерение заканчивается, когда воздух из манжеты полностью
выйдет, а прибор подаст звуковой сигнал, и на его индикаторе появятся
результаты измерения (последовательно — систолическое, диастолическое давление
и частота пульса), или код ошибки (например
«Е095″,»Е001″,»Е082»), или текущее время.
Следите за тем, чтобы трубка,
соединяющая монитор с манжетой, не пережималась. Если Вы заметите, что
компрессор монитора работает, а манжета не надувается, проверьте, не
отсоединилась ли трубка от монитора или манжеты.
Рекомендуется прекратить измерение нажатием
кнопки «СТОП», если измерение доставляет Вам чрезмерный дискомфорт
или Вы не можете обеспечить неподвижность руки. Тогда следующее измерение
будет выполняться через заданный врачом интервал времени. Для проведения
дополнительного измерения (например, при симптомах подъема давления) нажмите
кнопку «СТАРТ» на передней панели прибора.
Если воздух из манжеты не
стравливается полностью или Вы заметили признаки неисправности монитора, то Вы
можете выключить монитор (тумблер на задней панели), снять манжету и принести
монитор в кабинет врача.
Если на мониторе нет индикации
времени, это означает, что элементы питания разрядились, и дальнейшая работа
монитора невозможна. В этом случае выключите монитор и принесите его в кабинет
врача.
Если Вам необходимо на время
снять манжету, обязательно ОТСОЕДИНЯЙТЕ ее от монитора. В
противном случае, если придет время очередного измерения, а манжета не будет
находиться на руке, она может порваться.
Прибор является
сложным микропроцессорным устройством и боится попадания на него воды,
действия сильного магнитного и электрического полей, рентгеновского излучения,
низкой температуры (менее 10 С).
В течение всех суток
заполняйте, пожалуйста, ДНЕВНИК ПАЦИЕНТА:
опишите в столбце
АКТИВНОСТЬ, что Вы делали: пробуждение, отдых, ходьба, транспорт, просмотр
телевизора, чтение, принятие пищи, принятие лекарства, прогулка, бег, подъем по
лестнице, сон, ночные пробуждения и др. с указанием времени в первом столбце.
Обязательно
отмечайте периоды отдыха в горизонтальном положении днем, и уточняйте те
моменты, когда Вы задремали.
Если у Вас
появились боли в сердце, головная боль и т.д., то опишите это в столбце
СИМПТОМЫ. Если Вы приняли лекарство, то тоже опишите это в столбце СИМПТОМЫ.
Если Вы заметили, что манжета во время измерения
перекрутилась, сползла и т.п. отметьте это в дневнике и перед следующим
измерением
поправьте манжету.
НАПОМИНАЕМ ВАМ, ЧТО БЕЗ ТЩАТЕЛЬНО
ЗАПОЛНЕННОГО ДНЕВНИКА, С УКАЗАНИЕМ ВСЕХ МОМЕНТОВ АКТИВНОСТИ, ВРЕМЕНИ ПРИНЯТИЯ
ЛЕКАРСТВ И ФИЗИЧЕСКИХ НАГРУЗОК ПОЛНОЦЕННАЯ РАСШИФРОВКА ДАННЫХ МОНИТОРИРОВАНИЯ
НЕВОЗМОЖНА.
Если время мониторирования закончилось (например,
прошли сутки с пятницы на субботу), и Вы самостоятельно сняли монитор и
манжету, обязательно выключите монитор (при этом индикатор на передней панели
должен погаснуть).
Нельзя вынимать аккумуляторы, результаты мониторирования будут потеряны.
Обязательно
заполняйте вторую страницу дневника, это позволит точнее расшифровать
полученные данные.
Если лечащий врач назначает Вам проведение ортостатической (посту-
ральной) пробы в ходе мониторирования, то следуйте следующим инструкциям.
Проба проводится
либо в течение первых двух часов после начала мониторирования, либо в вечернее
время (8-10 час вечера) и занимает около 30 мин.
1. В
вертикальном положении три раза нажмите кнопку «СТАРТ» с интервалом в
3 минуты между каждым нажатием. Следуйте при этом общим правилам поведения при
измерении АД, приведенным в данной инструкции. Не стоит неподвижно стоять в
ходе всего этого эпизода исследования, но обязательно останавливайтесь в
моменты измерения.
2. Перейдите
в горизонтальное положение. Через 1 мин нажмите первый раз кнопку
«СТАРТ». С интервалом в 3 минуты 3 раза нажмите кнопку
«СТАРТ». Если при проведении пробы у Вас возникли неприятные
ощущения, отразите их в дневнике.
Список используемых сокращений
Обозначение Размерность Наименование
СМАД Суточное
мониторирование артериального давления
СПАД Суточный
профиль артериального давления
САД(24) (мм
рт.ст.) Среднее за 24 часа значение систолического давления
ДАД(24) (мм
рт.ст.) Среднее за 24 часа значение диастолического давле
ния
ИВСАД(24) % Индекс времени для систолического
давления за 24
часа
ИВДАД(24) % Индекс времени для диастолического
давления за 24
часа
ИПНСАД(24) (мм рт.ст.) Нормированный индекс
площади для систолического
давления за 24
часа
ИПНДАД(24) (мм рт.ст.) Нормированный индекс
площади для диастолического
давления за 24
часа
САД(Д) (мм рт.ст.) Среднее за
дневные часы значение систолического
давления
ДАД(Д) (мм рт.ст.) Среднее за
дневные часы значение диастолического
давления
ИВСАД(Д) % Индекс времени для систолического
давления за
дневные часы
ИВДАД(Д) % Индекс времени для диастолического
давления днев
ные часы
ИПНСАД(Д) (мм рт.ст.) Нормированный индекс
площади для систолического
давления за
дневные часы
ИПНДАД(Д) (мм рт.ст.) Нормированный индекс
площади для диастолического
давления за
дневные часы
САД(Н) (мм рт.ст.) Среднее за
ночные часы значение систолического
давления
ДАД(Н) (мм рт.ст.) Среднее за
ночные часы значение диастолического
давления
ИВСАД(Н) % Индекс времени для систолического
давления за
дневные за ночные
часы
ИВДАД(Н) % Индекс времени для диастолического
давления днев
ные за ночные часы
ИПНСАД(Н) (мм рт.ст.) Нормированный индекс
площади для систолического
давления за
ночные часы
ИПНДАД(Н) (мм рт.ст.) Нормированный индекс
площади для диастолического
давления за ночные часы
СНСДАД % Степень ночного снижения
диастолического давления
СНССАД % Степень ночного снижения
систолического давления
АКСАД (мм
рт.ст.) Амплитуда косинусоиды при анализе суточного рит
ма систолического давления по Хальбергу
АКДАД (мм
рт. ст.) Амплитуда косинусоиды при анализе суточного рит
ма диастолического давления по Хальбергу
АКРСАД (час) Акрофаза косинусоиды при анализе
суточного ритма
систолического
давления по Хальбергу
АКРДАД (час) Акрофаза
косинусоиды при анализе суточного ритма
диастолического
давления по Хальбергу
ВАР3САД(24) (мм рт.ст.) Вариабельность
систолического давления за 24 часа,
рассчитанная как
отклонение от суточного ритма
ВАР3ДАД(24) (мм рт.ст.) Вариабельность
диастолического давления за 24 часа,
рассчитанная как
отклонение от суточного ритма
ВАР1САД(Д) (мм рт.ст.) Вариабельность
систолического давления за дневные
часы, рассчитанная как отклонение от
среднего значения
ВАР1ДАД(Д) (мм рт.ст.) Вариабельность
диастолического давления за дневные
часы, рассчитанная как отклонение от
среднего значения
ВАР1САД(Н) (мм рт.ст.) Вариабельность
систолического давления за ночные
часы, рассчитанная как отклонение от
среднего значения
ВАР1ДАД(Н) (мм рт.ст.) Вариабельность
диастолического давления за ночные
часы, рассчитанная как отклонение от
среднего значения
ВАР3САД(Д) (мм
рт.ст.) Вариабельность систолического давления за дневные
часы, рассчитанная как отклонение от суточного ритма
ВАР3ДАД(Д) (мм рт.ст.) Вариабельность
диастолического давления за дневные
часы, рассчитанная как отклонение от
суточного ритма
ВАР3САД(Н) (мм рт.ст.) Вариабельность
систолического давления за ночные
часы, рассчитанная как отклонение от
суточного ритма
ВАР3ДАД(Н) (мм
рт.ст.) Вариабельность диастолического давления за ночные
часы, рассчитанная как отклонение от суточного ритма
Консультации
по вопросам суточного мониторирования АД
Методические
вопросы : Рогоза Анатолий Николаевич
РКНПК МЗ РФ, Отдел новых методов диагностики и исследований Тел. 414
6529, факс 414 6867, E-mail —
Клинические
аспекты:
Ощепкова Елена Владимировна
Дмитриев Владимир Валентинович
РКНПК МЗ РФ, Отдел артериальных гипертоний
Тел. 414 6450
В:Что такое холтеровское мониторирование?
О:Су́точное монитори́рование ЭКГ, хо́лтеровское монитори́рование, или длительная регистрация ЭКГ — метод электрофизиологической инструментальной диагностики, предложенный американским биофизиком Норманом Холтером. Исследование представляет собой непрерывную регистрацию электрокардиограммы в течение 24 часов и более (48, 72 часа, иногда до 7 суток). Запись ЭКГ осуществляется при помощи специального портативного аппарата — рекордера (регистратора), который пациент носит с собой (на ремне через плечо или на поясе). Запись ведется по 2, 3, или более каналам (до 12 каналов). До сих пор наиболее распространены именно 2- и 3-канальные регистраторы. В ряде случаев имеется возможность при трехканальной записи получить математически восстановленную ЭКГ 12 каналов, что может быть полезно в топической диагностике экстрасистол.
В:Что такое Суточное мониторирование АД?
О:Суточное мониторирование АД — это метод исследования, заключающийся в одевании на пациента автоматизированного тонометра, фиксирующего артериальное давление в течение 24 часов, с интервалом, заданным программой, как правило, от 30—60 минут днем до 60—120 минут ночью. В результате за сутки получаются несколько десятков результатов. На основании этих данных можно судить о среднем давлении в течение суток, среднем давлении в течение ночи, среднем давлении в дневное время. Кроме самих цифр АД, можно получить данные, которые не прямым образом свидетельствуют в пользу диагноза гипертонической болезни. Например, о наличии или отсутствии именно гипертонической болезни можно судить по скорости и величине снижения артериального давления в ночное время или скорости его подъема в утренние часы.
В:Сигналы холтера, моргание или сигналы диодов(лампочек), звуковые сигналы, что они обозначают.
О:Начнем с того что сигнализация световая или звуковая изначально у каждого производителя разная. Что конкретно заложено в том или ином сигнале подробно описано в инструкции к комплексу суточного мониторирования предназначенной для врача. Для пациента,как правило, они никакой смысловой нагрузки не несут.
В:Как обмануть холтер?
О:Наверно это самый популярный вопрос среди призывников проходящих это исследование, а так же людей чья сфера деятельности связана с регулярными медицинскими обследованиями. Попробуем вместе разобраться в этом вопросе. Суточный монитор артериального давления обмануть можно, есть несколько методов изменения АД но не рекомендуем ими пользоваться ввиду их чрезвычайно пагубного действия на здоровье. Холтер ЭКГ обмануть нельзя, не помогут ни манипуляции с электродами (программное обеспечение просто исключит из обработки испорченный кусок ЭКГ) ни другие методы. Внесение ложной информации в само устройство так же можно исключить, даже при записи на съемный носитель, информация обязательно шифруется и может быть обработана только в медицинском учреждении, специализированным программным обеспечением.
В:Можно ли снять/установить холтер или смад самостоятельно? Как отключить холтер.
О: Первоначальную инициализацию (программирование регистратора)должен выполнять врач или квалифицированный работник медицинского учреждения в соответствии с назначением врача. После этой процедуры внешний интерфейс (при наличии) блокируется и запись идет в автоматическом режиме. Снять холтер можно самостоятельно но только при крайней необходимости, ведь в интересах пациента получение его врачом, как можно большего количества информации в процессе мониторирования. При случайном нарушении контакта электродов с поверхностью тела пациента установить электроды правильно может только квалифицированный сотрудник медицинского учреждения. Произвести повторную установку манжеты суточного монитора артериального давления(если возникла необходимость ) можно самостоятельно воспользовавшись распространенными в интернете рекомендациями. Отключать регистратор отдельно не надо. При обработке данные полученные с ошибками будут исключены из обработки.
В:Какие элементы питания(батарейки)используются в холтере?
О:Самым распространенным элементом питания на сегодняшний день в СМАДах и холтерах является батарейка размера АА или «пальчиковая». В большинстве случаев используются аккумуляторы этого размера которые поставляются в составе комплекса мониторирования лечебному заведению. Количество используемых элементов рознится от производителя к производителю но в подавляющем большинстве это 1 батарейка для холтера ЭКГ и 2 батарейки для суточного монитора артериального давления или комбинированного регистратора для бифункционального исследования. В редких случаях, некоторыми производителями используются элементы питания типа ААА.
