Дата публикации 14 ноября 2017Обновлено 5 сентября 2023
Определение болезни. Причины заболевания
Болезнь Паркинсона — это одно из самых распространенных нейродегенеративных заболеваний, поражающее преимущественно дофамин-продуцирующие (дофаминергические) нейроны в определенной области мозга, называемой чёрной субстанцией с накоплением в клетках белка альфа-синуклеина и особых внутриклеточных включений (телец Леви). Это заболевание — самая частая причина синдрома паркинсонизма (80% всех случаев). Распространенность болезни Паркинсона составляет около 140 (120-180) случаев на 100 000 населения.[1] Заболевание чаще всего проявляет себя после 50 лет, однако нередки случаи дебюта болезни и в более раннем возрасте (с 16 лет). Мужчины страдают немного чаще женщин.
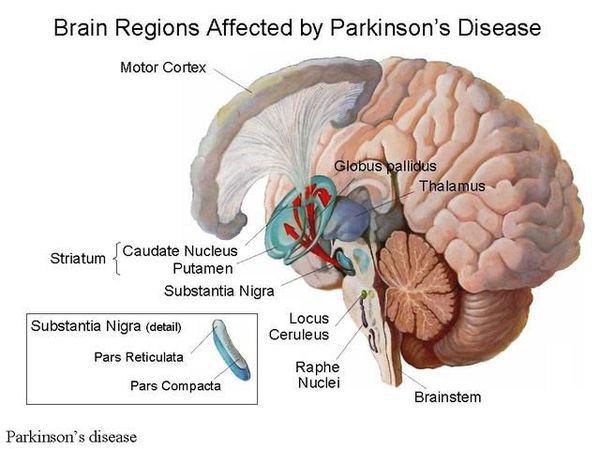
Причина остается в значительной степени неизвестной. Предполагается, что на возникновение заболевания влияют генетические факторы, внешняя среда (возможное воздействие различных токсинов), процессы старения. Генетические факторы имеют доминирующее значение при раннем развитии болезни Паркинсона. Молодые пациенты с этим заболеванием и с семейной историей болезни с большей вероятностью переносят гены, связанные с болезнью Паркинсона, такие, как SNCA, PARK2, PINK1 и LRRK2. В одном из последних исследований показано, что 65% людей с ранним началом болезни Паркинсона в возрасте до 20 лет и 32% людей с началом от 20 до 30 лет имели генетическую мутацию, которая, как полагают, увеличивает риск развития болезни Паркинсона.[2]
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением — это опасно для вашего здоровья!
Симптомы болезни Паркинсона
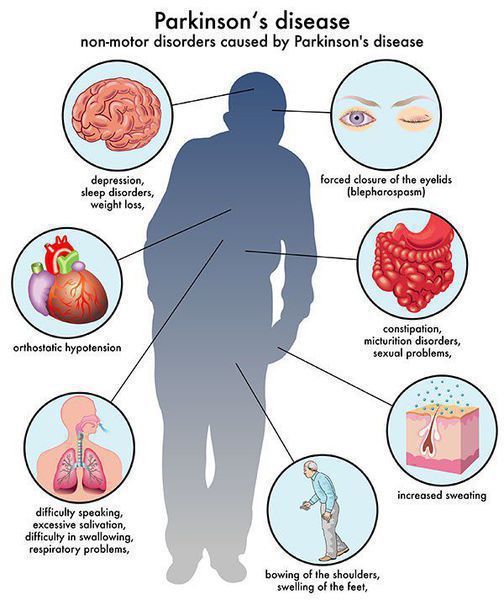
Многие симптомы болезни Паркинсона не связаны с движением. Немоторные («невидимые симптомы») болезни Паркинсона распространены и могут влиять на повседневную жизнь больше, чем более очевидные трудности с движением. Они могут включать:
- нарушение обоняния;
- расстройства сна;
- когнитивные симптомы (снижение памяти, легкомысленность);
- запор;
- расстройства мочеиспускания;
- повышенное потоотделение;
- сексуальную дисфункцию;
- усталость;
- боль (особенно в конечностях);
- покалывание;
- беспокойство и депрессию.[3]
В начале заболевания нередко ставится неверный диагноз — плечелопаточный периартрит, проявляющийся болью и напряжением в мышцах руки и спины.
Синдром паркинсонизма является основным клиническим проявлением болезни Паркинсона, его симптомы:[1]
- замедленность всех движений;
- истощаемость быстрых повторяющихся движений в руках и ногах;
- скованность мышц (мышечная ригидность);
- дрожание рук и ног (но почти никогда — головы), наиболее выражено в покое;
- неустойчивость при ходьбе;
- укорочение длины шага и шарканье при ходьбе, топтание на месте, застывания при ходьбе, отсутствие cодружественных движений руками при ходьбе.
Вначале симптомы возникают только с одной стороны тела, но постепенно приобретают двусторонний характер. Симптомы остаются выраженными на той стороне, где возникли в начале заболевания. Симптомы на другой стороне тела часто не становятся такими же тяжелыми, как симптомы на начальной стороне. Движения становятся все более замедленными (основной симптом паркинсонизма). Симптомы заболевания колеблются в течения дня и зависят от многих факторов.
Предшествовать основным проявлениям болезни Паркинсона могут такие симптомы, как дисфагия (нарушение глотания), гастропарез (нарушение прохождения пищи по желудку, которое проявляется тошнотой и рвотой), запор и синдром раздражённого кишечника без диареи [14].
Патогенез болезни Паркинсона
Болезнь Паркинсона относится к группе синуклеинопатий, так как избыточное накопление в нейронах альфа-синуклеина приводит к их гибели. Повышенный уровень альфа-синуклеина может быть следствием нарушения внутриклеточной системы клиренса белков, осуществляемого лизосомамии и протеосомами. У пациентов обнаружено нарушение функционирования указанной системы, среди причин которого указывают старение, окислительный стресс, действие воспаления, токсины окружающей среды. Клетки гибнут предположительно из-за активации генетически запрограмированного механизма (апоптоза).[4]
Классификация и стадии развития болезни Паркинсона
Болезнь Паркинсона классифицируется по форме, стадии и темпу прогрессирования заболевания.
В зависимости от преобладания в клинической картине того или иного симптома выделяют следующие формы:[1]
1. Смешанная (акинетико-ригидная-дрожательная) форма характеризуется наличием всех трёх основных симптомов в разном соотношении.
2. Акинетико-ригидная форма характеризуется выраженными признаками гипокинезии и ригидности, к которым обычно рано присоединяются нарушения ходьбы и постуральная неустойчивость, при этом тремор покоя отсутствует или выражен минимально.
3. Дрожательная форма характеризуется доминированием в клинической картине тремора покоя, признаки гипокинезии уходят на второй план.

Для характеристики стадий Болезни Паркинсона используется шкала Хен–Яра, 1967:
- на 1-й стадии акинезия, ригидность и тремор выявляются в конечностях с одной стороны (гемипаркинсонизм);
- на 2-й стадии симптоматика становится двусторонней;
- на 3-й стадии присоединяется постуральная неустойчивость, но сохраняется способность к самостоятельному передвижению;
- на 4-й стадии симптомы паркинсонизма резко ограничивают двигательную активность;
- на 5-й стадии в результате дальнейшего прогрессирования заболевания больной оказывается прикованным к постели.
Выделяют три варианта темпа прогрессирования заболевания:
- При быстром смена стадий заболевания от первой к третьей занимает 2 года или менее.
- При умеренном — от 2 до 5 лет.
- При медленном — более 5 лет.
Осложнения болезни Паркинсона
Болезнь Паркинсона — не смертельное заболевание. Человек умирает с ним, а не от него. Однако поскольку симптомы ухудшаются, они могут вызвать инциденты, которые приводят к смерти. Например, в сложных случаях затруднение глотания может привести к тому, что пациенты начнут аспирировать пищу в легкие, что приведет к пневмонии или другим легочным осложнениям. Потеря равновесия может привести к падению, которое, в свою очередь, может привести к серьезным травмам или смерти. Серьезность этих инцидентов во многом зависит от возраста пациента, общего состояния здоровья и стадии заболевания.
На более поздних стадиях заболевания проявляются более выраженные симптомы болезни Паркинсона: дискинезия (непроизвольные движения или подергивание частей тела, которые могут возникнуть в результате длительного использования леводопы, застывания (внезапное отсутствие возможности двигаться) или семенящая походка (короткие, почти бегущие шаги, которые как будто ускоряются сами по себе).
Следует помнить, что болезнь Паркинсона очень индивидуальна по своему течению и у каждого протекает по своему сценарию.
Диагностика болезни Паркинсона
Паркинсонизм относится к числу тех расстройств, которые можно диагностировать на расстоянии, особенно при развёрнутой картине заболевания. Однако диагностировать болезнь Паркинсона на ранней стадии сложно. Ранняя и точная диагностика заболевания очень важна для разработки лучших стратегий лечения и поддержания высокого качества жизни как можно дольше. В практике возможна недооценка или переоценка болезни Паркинсона. Невролог, специализирующийся на расстройствах движения сможет поставить наиболее точный диагноз. Первоначальная оценка проводится на основе анамнеза, неврологического обследования с использованием специальных тестов для оценки симптомов заболевания. Неврологическое обследование включает в себя оценку координации, ходьбы и мелких моторных задач, оценку нейропсихологического статуса.
Практика получения второго мнения в значительной степени зависит от личного выбора пациента. Но имейте в виду, что болезнь Паркинсона часто трудно диагностировать точно, особенно когда симптомы незначительно выражены. Простейшего диагностического теста нет, и примерно 25% диагнозов болезни Паркинсона неверны. Болезнь Паркинсона начинается с мало видимых симптомов, поэтому многие врачи, которые не обучены в сфере двигательных расстройств, не могут поставить точный диагноз. На самом деле даже лучшие неврологи могут ошибаться. Если врач не имеет особого опыта в этой области, то необходимо консультироваться со специалистом по расстройствам движения. Хороший невролог поймет ваше желание подтвердить диагноз. Второе мнение может помочь принять своевременно правильные решения относительно диагноза и терапии.
Лечение болезни Паркинсона
Несмотря на то, что излечения болезни Паркинсона не существует, есть множество методов, которые могут позволить вести полноценную и продуктивную жизнь на многие годы вперед. Многие симптомы могут облегчаться лекарствами, хотя со временем они могут утратить свою эффективность и вызвать нежелательные побочные эффекты (например, непроизвольные движения, известные как дискинезия).
Существует несколько методов лечения, замедляющих появление моторных симптомов и улучшающих двигательные функции. Все эти методы лечения предназначены для увеличения количества дофамина в головном мозге либо путем его замещения, либо продления эффекта дофамина путем ингибирования его распада. Исследования показали, что терапия на ранней стадии может задержать развитие двигательных симптомов, тем самым улучшая качество жизни.[5]
На характер и эффективность лечения влияет ряд факторов:
- выраженность функционального дефицита;
- возраст больного;
- когнитивные и другие немоторные нарушения;
- индивидуальная чувствительность к препаратам;
- фармакоэкономические соображения.
Задача терапии при болезни Паркинсона — восстановить нарушенные двигательные функции и поддержать оптимальную мобильность в течение максимально длительного периода времени, сведя к минимуму риск побочных действий препаратов.[1]
Существуют также хирургические вмешательства, такие, как глубокая стимуляция мозга, подразумевающая имплантацию электродов в мозг. Из-за рисков, присущих этому типу лечения, большинство пациентов исключают данный метод лечения до тех пор, пока лекарства, которые они принимают, больше не дают им значимого облегчения. Обычно этот метод лечения проводится у пациентов с длительностью заболевания от четырех лет, получающих эффект от лекарств, но имеющих моторные осложнения, такие, как: значительное «отключение» (периоды, когда лекарство плохо работает и симптомы возвращаются) и/или дискинезии (неконтролируемые, непроизвольные движения). Глубокая стимуляция мозга лучше всего работает в отношении таких симптомов, как: скованность, медлительность и тремор, не работает с целью коррекции устойчивости, застывания при ходьбе и немоторных симптомах. Данное лечение может даже усугубить проблемы с памятью, поэтому хирургия не рекомендуется для людей с когнитивными расстройствами.[6]
Различные новые способы введения леводопы открывают дополнительные возможности терапии. Сегодня используется интестинальный (кишечный) дуодопа-гель, который уменьшает ежедневные периоды «выключения» и дискинезию у пациентов с прогрессирующей болезнью Паркинсона благодаря постоянному неимпульсному режиму введения препарата.[7]
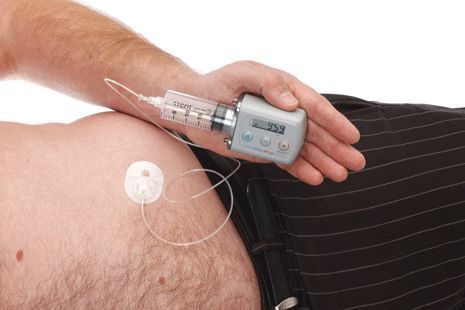
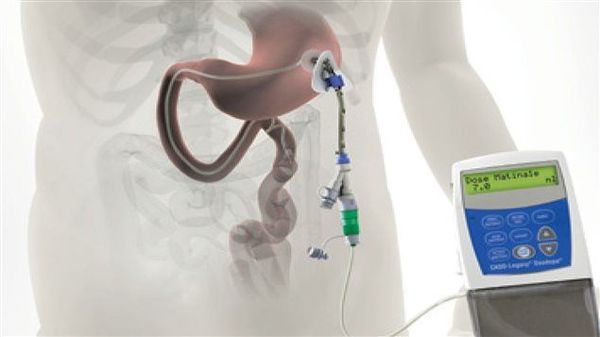
Исследуется альтернативный подход, использование допаминовых продуцирующих клеток, полученных из стволовых клеток. Хотя терапия стволовыми клетками имеет большой потенциал, требуется больше исследований, прежде чем такие клетки могут стать инструментом в лечении болезни Паркинсона.[8][9]
По мере прогрессирования болезни Паркинсона возможности хранения и буферизации дофамина в мозге становятся все более скомпрометированными, сужая терапевтическое окно для терапии и приводя к колебаниям двигательной системы человека. Апоморфин в виде помпы доставляет подкожную инфузию в течение дня для лечения флуктуаций (феномены «ON-OFF») у пациентов с болезнью Паркинсона, которые недостаточно контролируются пероральным антипаркинсоническими препаратами. Эта система используется постоянно, чтобы обеспечить мозг непрерывной стимуляцией.
При болезни Паркинсона очень полезна физическая нагрузка. Если дважды в неделю по 1–2 часа выполнять упражнения, то можно замедлить развитие заболевания: походка, осанка и когнитивные способности будут ухудшаться гораздо медленнее [12].
Чтобы уменьшить нарушения голоса при болезни Паркинсона, полезно сочетать логопедические упражнения и пение [13].
Прогноз. Профилактика
Болезнь Паркинсона уникальна для каждого человека, никто не может предсказать, какие симптомы появятся и когда именно. Существуют общее сходство картины прогрессирования болезни, но нет никакой гарантии, что то, что наблюдается у одного, будет у всех с аналогичным диагнозом. Некоторые люди оказываются в инвалидных колясках; другие все еще участвуют в марафонах. Некоторые не могут застегнуть ожерелье, в то время как другие делают ожерелья вручную.
Пациент может сделать всё, чтобы активно повлиять на течение болезни Паркинсона и, по крайней мере, на одну очень вескую причину: ухудшение симптомов часто значительно медленнее у тех, кто проявляет позитивную и активную позицию по отношению к своему состоянию, чем те, кто этого не делает. В первую очередь рекомендуется найти врача, которому доверит пациент, и который будет сотрудничать по развивающемуся плану лечения. Снижение стресса обязательно — стресс ухудшает каждый симптом болезни Паркинсона. Рекомендуются занятия образовательного направления: рисование, пение, чтение стихов, рукоделие, изучение языков, путешествия, работа в коллективе, занятия общественной деятельностью.
К сожалению, даже если адекватно подобрать медикаментозную терапию, это не гарантирует того, что клетки перестанут гибнуть при болезни Паркинсона. Терапия должна быть направлена на создание благоприятных условий для двигательной активности с учётом индивидуальных особенностей клинической картины заболевания. Как показывают результаты многочисленных исследований, профессиональная двигательная реабилитация является необходимым условием для замедления прогрессирования заболевания и улучшения его прогноза. На сегодняшний день по данным клинических исследований показана эффективность реабилитационной программы по протоколам LSVT LOUD, LSVT BIG, теоретическая основа которых сводится к развитию нейропластичности вещества мозга. Она направлена на коррекцию дрожания, ходьбы, постуры, равновесия, мышечного тонуса и речи.[10]
Реабилитационные методики должны быть направленные не только на поддержание сохранившихся двигательных способностей, но и выработку новых навыков, которые бы помогали человеку с болезнью Паркинсона преодолевать ограниченность его физических возможностей, чему способствует программа танцевально-двигательной терапии при болезни Паркинсона, работающая более чем в 100 сообществах по всему миру, включая Россию. Танцевальная терапия позволяет частично решить конкретные проблемы болезни Паркинсона: потеря равновесия, ухудшение координации, шаркающая походка, тремор, застывания, социальная изоляция, депрессия и повышенный уровень тревожности.
Согласно американскому исследованию с участием 52 больных болезнью Паркинсона, регулярная практика аргентинского танца уменьшает симптомы болезни, улучшает баланс и улучшает выполнение сложных движений при болезни Паркинсона.[11]
Паркинсонизм, а также болезнь Паркинсона, при которой это основной симптом, относятся к нейродегенеративным расстройствам. Наиболее выраженный процесс гибели нейронов отмечается в первые 2-3 года патологии еще до появления клинической симптоматики. Выявление маркеров на этапе латентной стадии — не менее важная задача, чем лечение болезни Паркинсона. И хотя точного и эффективного решения на данный момент для ранней диагностики и ответа на вопрос «Как лечить болезнь Паркинсона?» нет, однако разработаны варианты терапии, которые помогают замедлить прогрессирование заболевания.
Как лечить болезнь Паркинсона?

Как лечить болезнь Паркинсона? Терапию подбирает лечащий врач из нескольких вариантов:
- препаратов леводопы;
- агонистов дофаминовых рецепторов;
- ингибиторов катехол-орто-метилтрансферазы (КОМТ);
- ингибиторов моноаминоксидазы Б (МАО-Б);
- амантадинов;
- холинолитиков.
Медикаментами первого выбора при паркинсонизме считаются варианты препаратов леводопы и агонистов дофаминовых рецепторов. В современной концепции данного заболевания курс терапии направлен на включение методик, которые обеспечивают постоянную дофаминергическую стимуляцию процессов в тканях головного мозга.
Это достигается использованием форм препаратов с пролонгированным действием, ингибиторов ферментов метаболизма леводопы, применением разнообразных систем введения: помпы, пластыри.
Другие группы лекарственных средств (МАО-Б) чаще более эффективны на самой ранней стадии паркинсонизма или, наоборот, на позднем этапе заболевания с целью коррекции изменений, следующих за длительным курсом терапии препаратами леводопы.
Важнейшие достижения современных методик — в выявлении позитивных эффектов после применения соединений недофаминового ряда с воздействием на рецепторы аденозина, серотонина, опиатов, каннабиноидов. Это помогает контролировать симптомы болезни, особенно на развернутой стадии.
Хирургические методы терапии паркинсонизма
Разработка оперативных методик лечения — задача, которая ведется параллельно с усовершенствованием методов консервативной терапии.
Сегодня используют методы нейрохирургии: стереотаксическую деструкцию групп подкорковых ядер или высокочастотную электростимуляцию глубоких отделов мозга. Метод электростимуляции применяется более двух десятилетий, он более предпочтителен, чем деструктивное вмешательство, благодаря двустороннему доступу к мозгу, стойкости клинического эффекта, меньшему количеству осложнений и другим преимуществам
Физическая активность и диета
Физическая активность считается методом как профилактики, так и замедления прогрессирования болезни Паркинсона. Регулярные двигательные нагрузки способны затормозитьпрогресс нейродегенерации и улучшить состояние больного.
Можно применять специальные комплексные тренировки, разработанные для больных паркинсонизмом или заниматься любой физической активностью, включая ходьбу, танцы, плавание, работу в саду и т. д. Особое внимание рекомендуется уделять мелкой моторике.
К особенностям питания, рекомендованным при паркинсонизме, относятся:
- Включение в рацион большого количества зерновых и злаковых культур, овощей и фруктов для повышенного поступления антиоксидантов, замедляющих нейродегенеративные процессы.
- Повышенное количество продуктов в рационе, богатых витаминами группы B (особенно В9, В6, В12). По данным исследований Шанхайского института биологических наук (Cell Research, 2019), нейропротекторные свойства данных соединений способны смягчать последствия дефицита дофамина в организме. Ученые рекомендуют составлять рацион на основе рыбы, сои, белого мяса индейки, печени, зеленых и листовых овощей, картофеля, бананов, орехов, семян и неочищенных злаков.
- Если нет противопоказаний к кофеину, показано ежедневное умеренное употребление кофе, который способствует повышению количества дофамина и уменьшает проявления тремора.
Vitamin B12 modulates Parkinson’s disease LRRK2 kinase activity through allosteric regulation and confers neuroprotection / Schaffner A., Li X., Gomez-Llorente Y. et al. // Cell Res. – 2019
Болезнь Паркинсона и проблема дженериков / Иллариошкин С. Н. // Нервные болезни – 2015 – №1
11 апреля – Всемирный день борьбы с болезнью Паркинсона. Этот недуг входит в число самых распространенных в мире хронических прогрессирующих нейродегенеративных заболеваний. По статистическим показателям он уступает пока только болезни Альцгеймера и очень часто встречается среди лиц пожилого возраста. Но сегодня услышать подобный диагноз от врача уже не так страшно, как это было полвека назад. Люди с этим диагнозом сохраняют физическую активность, общаются с близкими и друзьями, посещают театры и выставки. Все это стало возможным за счет достижений современной медицины и учреждений социальной сферы.
За последние 20 лет доля населения старшего возраста в мире увеличилась на 48%, а еще через 10 лет этот показатель достигнет уже 56%. Пациентов с болезнью Паркинсона станет больше, ведь недуг имеет особенность молодеть и возникать у людей трудоспособного возраста: каждый десятый пациент с болезнью Паркинсона моложе 50 лет, каждый двадцатый – до 40 лет.
Как распознать предвестники
Необратимые изменения в организме запускает снижение уровня дофамина. Именно этот гормон-нейромедиатор отвечает за слаженную работу мозга и всей нервной системы. Предвестниками, или «красными флажками», болезни Паркинсона считаются нарушение обоняния, частые депрессии, расстройство пищеварения, нарушение сна, снижение активности в целом.
По мере прогрессирования заболевания могут наблюдаться скованность и замедленность движений, тремор рук, ног и головы, нарушение походки (т. н. шаркающая походка), снижение выразительности мимики, частые перемены настроения с чередующимися периодами депрессии и апатии, нарушение сна (сонливость, частые пробуждения, вскрикивания во сне), нарушение памяти.
На дальнейших этапах болезни у человека могут возникнуть проблемы с самообслуживанием. Если такому человеку не будет оказана качественная медицинская и социальная помощь, возможна полная утрата физической активности и умственных способностей вплоть до развития деменции.
«Социальный комплекс столицы располагает ресурсами для оказания помощи столкнувшимся с этим недугом, а обучение специалистов по надомному уходу и работе в специализированных учреждениях проходит на базе нашего института. Нередко именно социальные работники первыми диагностируют признаки развивающегося заболевания у подопечных, помогают им и их близким своевременно принять меры по сдерживанию развития недуга», – говорит врач-невролог, кандидат медицинских наук, доцент ИДПО Ирина Авдеева.
Для эффективной борьбы с распространением болезни Паркинсона актуально не только ее лечение, но и профилактика, а также популяризация информации об этом недуге. Как можно больше людей должны знать, что своевременная диагностика поможет замедлить прогрессирование заболевания и сохранить качество жизни заболевших.
Как предотвратить или отсрочить болезнь Паркинсона
Прежде всего эксперты советуют повышать уровень дофамина в организме. Речь идет о правильном питании, регулярной физической активности и здоровом сне. Для выработки дофамина необходима аминокислота тирозин, содержание которой очень велико в таких продуктах, как орехи (к примеру, грецкие, миндаль), авокадо, сезонные фрукты (бананы, клубника арбуз, яблоки), а также овсянка, семена кунжута и тыквы, фасоль, свекла, молоко, черный шоколад, зелень.
Физические нагрузки, соответствующие возрасту, стимулируют не только активность дофаминовых рецепторов, но и выработку серотонина и других эндорфинов. Занятия йогой, цигуном, долгие прогулки пешком, плавание, танцы, езда на велосипеде улучшают состояние здоровья человека, поднимают настроение, избавляют от депрессии и продлевают качественную жизнь.
Полноценный отдых помогает поддерживать необходимый уровень дофамина, дарит бодрость и ощущение удовлетворенности на целый день. Необходимо помнить: чтобы высыпаться и получать самое полезное от сна, необходимо отправляться в постель не позднее 23 часов, а в идеале между 20 и 22 часами.
Куда обращаться в случае необходимости
Каждый житель России может обратиться за диагностикой и назначением лечения в Центр болезни Паркинсона на базе Российского национального исследовательского медицинского университета имени Н. И. Пирогова Минздрава России по адресу: Москва, ул. 1-я Леонова, дом 16.
В широком доступе имеется и научно-популярная литература о заболевании, его течении и методах профилактики. Например, книга «Поговорим о болезни Паркинсона», автором которой является Джон Вайн. Значительный прогресс наблюдается в разработке хирургических методов лечения болезни Паркинсона. Широко применяется глубокая электростимуляция, которая имеет несомненные преимущества перед хирургическим лечением.
Семимильными шагами новые технологии лечения болезни Паркинсона развиваются благодаря достижениям фундаментальных нейронаук. Все шире внедряются экспериментальные технологии генной и клеточной терапии с использованием рекомбинантных вирусных векторов и нанолипосомальных систем доставки.
В программе Института дополнительного профессионального образования работников социальной сферы есть несколько профильных образовательных курсов: «Инструменты и порядок проведения функциональной диагностики потребностей граждан в системе долговременного ухода», «Когнитивные нарушения у людей пожилого и старческого возраста», «Практические социально-медицинские навыки по уходу на дому» и др. Пройти обучение в этих направлениях могут как социальные работники, так и сотрудники широкого спектра учреждений, работающих в сфере помощи людям с нейродегенеративными заболеваниями.
Важно понимать, что диагноз «болезнь Паркинсона» не является в современном мире приговором. Для того, чтобы не дрогнуть перед таким серьезным испытанием в жизни, важны три фактора: качественное лечение, своевременная профилактика и диагностика, а также желание самого человека активно заниматься собой и своим здоровьем.
Источник
Болезнь Паркинсона

С годами у человека накапливается все больше болезней. К старости многие приходят с целым «букетом» недугов, некоторые из которых нельзя ни излечить, ни даже предугадать. К таким относится и болезнь Паркинсона.
Ее развитие не зависит от интеллектуальных способностей человека. Паркинсонизмом болели даже такие одаренные личности, как Сальвадор Дали. Медики до сих пор затрудняются ответить, почему он возникает. И все же методы борьбы с этим серьезным заболеванием имеются.
Экскурсия
Ознакомьтесь с нашими пансионатами
Оставить заявку
Симптомы болезни
Паркинсонизм относится к хроническим заболеваниям ЦНС. Детально описал и заложил основы его диагностики британец Джеймс Паркинсон. Он установил, что болезнь является результатом нехватки в организме дофамина — нейромедиатора, продуцируемого корой головного мозга.
Первые признаки проблемы обычно проявляются после 50 лет. Паркинсонизм — нейродегенеративноезаболевание, прогрессирующее с возрастом. Чем старше становится человек, тем сильнее проявляется симптоматика.
Признаки болезни:
- Человеку становится сложно ориентироваться в пространстве.
- Наблюдается тремор — дрожь — конечностей.
- Возникают трудности с координацией.
- Движения больного постепенно становятся замедленными.
- У престарелых людей заболевание может принимать 2 формы. При первичной речь идет о собственно болезни Паркинсона, обусловленной наследственностью. Вторичная форма возникает на фоне усугубления других заболеваний (синдром Паркинсона).
Распознать заболевание у пожилого человека можно по таким симптомам:
- Тремор. Сначала у больного начинает периодически покачиваться голова. Затем дрожь переходит на нижнюю губу, руки, ноги. Тремор особенно заметен, когда человек не двигается, находится в состоянии покоя. Пациенту становится сложно удерживать в руках даже легкие предметы.
- Замедленность движений (в медицинской терминологии — гипокинезия). Со временем страдающий Паркинсоном человек как будто замедляется. Амплитуда движений его рук и ног существенно сокращается. Это сказывается также и на мимике.
- Ригидность. Престарелые пациенты с паркинсонизмом теряют тонус мышц. Зачастую дегенеративный процесс затрагивает и суставы.
- Потеря чувства равновесия. Утрата ориентации, неустойчивость, частые падения — печальные спутники болезни Паркинсона.
Существует несколько форм заболевания. В 40% случаев врачи диагностируют дрожательно-ригидную форму, самым ярким признаком которой является тремор. 30% пациентов страдают замедленностью движений. Дрожание конечностей при этом встречается редко.
У 20% диагностируется ригидно-дрожательная форма недуга. При ней пациенты испытывают сложности с координацией. В остальных случаях наблюдается дрожательная или акинетическая форма. При первой у больных страдает тонус мышц, мимика, присутствует сильный тремор. При второй симптомы практически незаметны.

Причины заболевания
Существует 3 главных провоцирующих фактора:
1. Изменения в клетках.
Двигательная деятельность человека полностью подчинена работе мозга. В первую очередь на нее влияет нейромедиатор дофамин. Чем его меньше в организме — а с возрастом производство дофамина снижается, — тем хуже тело координирует свои действия.
Уменьшение физической активности наблюдается практически у всех пожилых людей. Однако у не подверженных болезни Паркинсона граждан оно начинается гораздо позднее. У больных же людей симптомы проявляются рано и с каждым годом все усиливаются.
Количество дофамин содержащих клеток у них резко уменьшается. Этот процесс развивается стремительно, постепенно приводя человека к полной беспомощности и инвалидности.
2. Наследственность.
Болезнь Паркинсона — «подарок» от предков. Если родители ею болели, то у потомства вдвое больше шансов столкнуться с теми же проблемами в старости. Склонность к дегенеративным процессам ЦНС заложена в генах.
3. Влияние негативных факторов.
Развитие недуга у пожилых людей обусловлено еще и тем, что вырабатывающие дофамин участки мозга очень чувствительны к негативным факторам. Болезнь Паркинсона могут спровоцировать:
- энцефалопатия;
- прием нейролептиков и других лекарств, используемых в психиатрии;
- инфаркт;
- атеросклероз сосудов мозга;
- энцефалит;
- новообразования в тканях мозга;
- тяжелые травмы головы;
- отравление химическими и наркотическими веществами, алкоголем, угарным газом.
Если болезнь развилась на фоне этих факторов, то говорят о вторичном паркинсонизме. Какими бы ни были причины, недуг всегда сильно осложняет жизнь престарелых. Из-за того что человек не может свободно перемещаться, он становится менее социально активным. Отчужденность и одиночество плохо сказываются и на психическом здоровье.
Депрессия и ограниченность перемещений делают человека незащищенным перед разными недугами. Пациенты с Паркинсоном предрасположены к инфекционным и вирусным заболеваниям, а из-за плохой координации еще и регулярно получают травмы. Естественно, человеку с таким списком проблем нужна постоянная помощь.
Калькулятор проживания
Рассчитайте стоимость проживания
Рассчитать
Проявления болезни Паркинсона
Существует 2 вида признаков. К первому относятся все те симптомы, которые были описаны ранее: гипокинезия, тремор и пр. Уменьшение двигательной активности — один из наиболее тяжелых «спутников» болезни.
У здорового человека побуждение что-либо сделать сразу же подкрепляется готовностью мышц. Абсолютное большинство движений — ходьба, бег и пр. — выполняется непроизвольно, сразу же, без какой-либо предварительной подготовки. Здоровый человек шагает, не задумываясь о том, что надо поднять ногу, перенести ее на новое место и опустить.
Мышцы больного слабо воспринимают нервные импульсы, поэтому между побуждением и самим действием проходит довольно ощутимый промежуток времени. Болезнь Паркинсона сказывается на ходьбе, движениях головы и рук, даже мимике человека. Лицевые мышцы, утратив тонус, почти не отражают истинных эмоций пациента. Со стороны кажется, что ему все безразлично.
Снижение двигательной активности проявляет себя по-разному. Иногда пациенты просто замирают, причем, в довольно неудобных позах. Меняется и почерк. Пожилой человек начинает медленнее писать и делает это с заметным усилием.
Сгибающие и разгибающие конечности мышцы у больного работают одновременно, поэтому тело постоянно находится в тонусе. Это состояние сам больной явственно ощущает. Людям с развившейся болезнью свойственна определенная поза: склоненная голова, прижатые к телу, чуть согнутые руки.
Еще один характерный признак — так называемый «тремор покоя». Когда больной не двигается, его голова и руки совершают мелкие ритмичные колебания. Если человек волнуется, дрожь усиливается.
По мере развития недуга тремор поражает все тело. Могут подергиваться глаза, ноги, нижняя губа. При самой тяжелой форме паркинсонизма тремор почти прекращается из-за полной ригидности мышц.
Эти признаки тесно переплетены с неспособностью сохранять равновесие. Поскольку мышцы слабо реагируют на сигналы головного мозга, человек не может скоординировать движения ног с положением тела. Его походка становится шаркающей. Любой толчок может привести к падению.
Описанные симптомы редко встречаются в единичном варианте. Обычно они группируются, и картина болезни Паркинсона проявляется в полной мере. У пациентов также могут встречаться сложности с мочеиспусканием/дефекацией, чрезмерная активность сальных желез, слюнотечение и психические изменения. Больные паркинсонизмом чувствуют себя лишними, раздражаются по пустякам, часто бывают ворчливы и скупы.
Врачи у пациентов с таким диагнозом нередко диагностируют депрессию. Те замыкаются в себе, стараются избегать контактов с окружающими, иногда зацикливаются на одной идее. Появляются проблемы с ночным сном. Больные часто встают по ночам, ходят по дому, никак не могут заснуть.
Самое печальное, что из-за недуга страдают и умственные способности. На последних стадиях престарелые теряют память и впадают в старческую деменцию.

Стадии болезни
Различают 5 стадий заболевания, характеризующихся следующими признаками:
- I — небольшая ригидность и неярко выраженный тремор;
- II — распространение тремора на все тело;
- III — помимо тремора и ригидности, присутствуют и проблемы с координацией;
- IV — сильная ограниченность физических движений и дезориентация;
- V — полная беспомощность (больной вынужден перемещаться в инвалидном кресле или постоянно лежать).
Болезнь может развиваться медленно или стремительно. В одних случаях пожилые люди остаются на определенной стадии более 5 лет, в других — за 2 года переходят к полной недееспособности и беспомощности. Если заболевание не лечится, продолжительность жизни сокращается до 10 лет.
Деменция
Самое тяжелое проявление болезни Паркинсона — слабоумие, или деменция. Она встречается у 25% пациентов. Пожилые люди с таким симптомом апатичны, замкнуты, озлоблены. Очень часто они погружаются в глубокую депрессию.
Поскольку полностью излечить паркинсонизм нельзя, главной задачей медиков является минимизация негативной симптоматики и отдаление V стадии недуга, которая заканчивается смертью.
Запишитесь на экскурсию
Посетите лично любой пансионат центра и убедитесь в качестве обслуживания
Оставить заявку
Диагностика
Первая задача врача — выявление причин заболевания. Важно определить, является ли оно собственно болезнью Паркинсона или характерная симптоматика — следствие других недугов. Вторичный паркинсонизм способны вызывать:
- повышенное АД;
- травмы головы;
- отложение холестерина на стенках сосудов;
- интоксикация.
Диагностику начинают с обследования у невролога. Назначив терапию, врач постоянно контролирует реакцию организма на медпрепараты. Если пациент положительно реагирует на лекарства, предназначенные именно для излечения болезни Паркинсона, то диагноз подтверждается. Вторичный паркинсонизм частично устраняется другими средствами.
В ряде случаев проводится аппаратная диагностика с помощью МРТ и компьютерной томографии.
Положена ли инвалидность
Поскольку заболевание серьезно сказывается как на физических, так и на умственных способностях пациентов, при нем назначается инвалидность. В I группу попадают больные, неспособные обслуживать себя и имеющие серьезные проблемы с работой мышц и координацией.
Если пенсионер может себя обслуживать и выполнять простейшие действия в быту, ему присваивается II группа. В третью попадают достаточно сохранные больные, у которых нарушения двигательной активности минимальны.
Лечение болезни Паркинсона
Сложность недуга заключается в его хроническом течении. Излечиться от болезни Паркинсона полностью невозможно. Однако уже сейчас есть медицинские препараты, помогающие пациенту сохранять физическую и интеллектуальную активность достаточно долгий срок.
Терапия при этом комплексная. Она включает прием специальных лекарств и витаминов, гимнастику, сеансы психотерапии и массажа. Пациенту нельзя уменьшать двигательную нагрузку. Чем дольше мышцы будут активны, тем позднее начнут проявляться заторможенность, потеря координации и другие симптомы.
В числе препаратов, использующихся для лечения Паркинсона, — «Мирапекс», «ПК-Мерц» и пр. Они содержат вещества, приостанавливающие гибель дофамин содержащих нейронов. В комплексе с такими медпрепаратами пациенту назначают купирующие конкретные симптомы лекарства. Например, «Леводоп» хорошо снимает тремор и другие двигательные нарушения.
Акция «Заселение»
От 750 руб. при заселении во все пансионаты
Подробности уточняйте у диспетчера.Акция действует до 31 января
Оставить заявку
Хирургические методы
Если пациент слабо реагирует на прием медикаментов, применяются современные методы хирургического лечения. В мозг больного внедряют электроды, стимулирующие активность нейромедиаторов, или сами дофаминсодержащие клетки.
Новое в лечении паркинсонизма
В последние десятилетия болезнь очень активно исследуется. Сейчас проводятся опыты по лечению стволовыми клетками. Ученые высказали предположение, что эта методика способна продлевать активную фазу жизни пациентов до 15 лет. Сейчас технология испытывается, и пока не известно, когда она получит широкое распространение.
Другое направление исследований связано с изучением генов. Поскольку паркинсонизм генетически обусловлен, есть надежда на выявление хромосом, ответственных за его развитие. Калифорнийские ученые уже выяснили, что болезнь вызывает генная наследственная мутация.
Израильские специалисты тестируют ультразвуковую методику лечения. Ее суть заключается в том, что с помощью ультразвука разрушаются пораженные клетки, вследствие чего наиболее серьезные симптомы недуга исчезают. Этот метод во многом схож с хирургией, но является более щадящим для пациента.
Режим и правила питания
Существенно повысить результативность медикаментозной терапии помогает соблюдение режима и норм питания. Прежде всего, лекарства нужно принимать за полчаса до еды; тогда они будут лучше усваиваться. Питание больных Паркинсоном должно быть витаминизированным и разнообразным. Важно пить много воды (не менее 1,5 л в день).
Полезна пища, содержащая жирные омега-кислоты: орехи, морская рыба, растительные масла. Белковые продукты можно употреблять не чаще 3 раз в неделю. На растительную и молочную пищу ограничений практически нет. Если пациенту сложно глотать, блюда нужно готовить в перетертом или жидком виде. В день должно быть 4—5 приемов пищи (небольшими порциями).
Громадное значение имеет посильная физическая активность:
- теплые ванны с последующим разминанием конечностей;
- упражнения против тремора (потирание ладоней друг о друга на уровне груди);
- ежедневные пешие прогулки;
- упражнения для речевого аппарата (чтение вслух, декламация и пр.).
Уход за больными паркинсонизмом
Крайне важна не только физическая помощь, но и психологическая поддержка. Больному нужно помогать во всех начинаниях, но там, где это возможно, — позволять действовать самому. С ним также нужно много общаться, чтобы не угасали умственные способности.
Важно контролировать, чтобы пенсионер не забывал пить лекарства. От этого зависит течение болезни и общее состояние престарелого. Нехватка нужных веществ проявляется в:
- неожиданной страсти к покупкам;
- ничем не обусловленном повышении аппетита;
- резких перепадах настроения;
- страсти к накопительству;
- депрессии;
- агрессивности.
Обращайте на это внимание и сообщайте обо всех подозрительных изменениях лечащему врачу! Возможно, больной нуждается в коррекции дозы препарата.
Когда заболевание перешло с первой стадии на вторую и последующие, не обойтись без инвалидной коляски и других приспособлений, облегчающих передвижения. Из комнаты больного следует убрать все вещи, которые могут его ранить или нанести другой вред. В ванной стоит оборудовать специальные поручни. Это поможет избежать падений и травм.
Акция
Первые 4 дня проживания — БЕСПЛАТНО
Оставить заявку
Профилактика заболевания
Предугадать развитие болезни Паркинсона очень сложно. Даже если у ближних родственников ее не было, нельзя гарантировать, что и дальние ею тоже не болели. Людям, стоящим на пороге старости, рекомендуется:
- избегать падений и травм головы;
- регулярно обследоваться;
- много гулять, чтобы мозг насыщался кислородом;
- употреблять в пищу полезные продукты;
- по мере сил заниматься спортом;
- как можно дольше сохранять физическую активность;
- полноценно отдыхать;
- избегать вредных привычек.
Соблюдая эти правила и внимательно относясь к своему здоровью, можно долго оставаться активным и полным сил. Но если тревожные симптомы все же дали о себе знать, нужно срочно обратиться за медицинской помощью. Чем раньше будет предпринято соответствующее лечение, тем дольше человек сможет оставаться в хорошей физической и умственной кондиции.
назад к списку статей
Болезнь Паркинсона – хроническое прогрессирующее заболевание головного мозга, обусловленное дегенерацией дофамин–содержащих пигментных нейронов черной субстанции и характеризующееся нарушением функции базальных ганглиев. Как показывают результаты многочисленных эпидемиологических исследований, с возрастом частота болезни Паркинсона в популяции неуклонно увеличивается. Так, в возрастной группе до 65 лет она составляет около 1%, от 65 до 75 лет – 2% и, наконец, у лиц старше 75 лет болезнь Паркинсона встречается с частотой 3–4%. Можно заключить, что в связи с общемировой тенденцией к постепенному постарению населения актуальность данной проблемы в будущем будет постоянно возрастать.
Несомненно, что всем специалистам, сталкивающимся в своей повседневной врачебной практике с необходимостью ведения пациентов с болезнью Паркинсона, важно иметь четкое представление, на какое именно звено патогенеза этого тяжелого страдания воздействует тот или иной назначаемый препарат. Следует подчеркнуть, что в клинической неврологии именно болезнь Паркинсона является одним из редких и ярких примеров, демонстрирующих неразрывную связь достижений фундаментальных нейронаук и практических успехов нейрофармакологии. В настоящий момент в терапевтическом арсенале неврологов есть целый ряд противопаркинсонических препаратов с различными профилями действия, обеспечивающих принципиальную возможность воздействия на ключевые уровни «каскада» нейротрансмиттерных нарушений, лежащих в основе развития болезни Паркинсона.
В соответствии с современными представлениями патогенез болезни Паркинсона может быть схематично представлен следующим образом. На первом этапе ряд взаимодействующих «пусковых» факторов (как средовых, так и генетически опосредованных) инициирует каскад патохимических реакций, ведущих к прогрессирующей дегенерации дофаминергических нейронов. Пациент начинает ощущать первые симптомы заболевания лишь тогда, когда погибло уже около 70% этих клеток (что соответствует 80%–ному снижению уровня дофамина в базальных ганглиях). Снижение тормозного влияния дофамина на нейроны стриатума приводит к относительному преобладанию активности холинергических систем мозга. Дополнительное значение имеет эксайтотоксический эффект избытка нейромедиатора глутамата, обусловленный дезинтеграцией стриокортикальных связей вследствие дегенерации дофаминергического мезокортикального пути.
Следует отметить, что правильная постановка диагноза, а также подбор терапии в соответствии со стадией болезни Паркинсона и индивидуальными особенностями конкретного пациента имеют принципиально важное значение; в противном случае врач вынужден будет бороться уже не только и не столько с самим заболеванием, но и с целым рядом побочных эффектов, вызванных неадекватной тактикой лечения. Ситуация усугубляется еще и тем, что ни один из доступных на сегодняшний день лабораторно–инструментальных методов исследования (за исключением позитронно–эмиссионной томографии) не информативен для подтверждения диагноза болезни Паркинсона, и их использование направлено главным образом на исключение других возможных причин развития синдрома паркинсонизма. Поэтому многие исследователи считают, что в случае сомнения в диагнозе целесообразнее не начинать лечение незамедлительно, а оценить состояние пациента в динамике в течение 6 месяцев. Болезнь Паркинсона можно с большой вероятностью предполагать в случаях сочетания гипокинезии, ригидности, тремора покоя, постуральной неустойчивости с односторонностью симптоматики в начале заболевания, неуклонным прогрессированием нарушений моторики; особое диагностическое значение имеет высокая эффективность препаратов леводопы при их первом назначении. К наиболее типичным критериям, исключающим болезнь Паркинсона, относятся: повторные инсульты или черепно–мозговые травмы в анамнезе со ступенчатым прогрессированием симптомов паркинсонизма; появление симптомов на фоне приема нейролептиков, марганцевых производных (в т.ч. в составе наркотических препаратов); окулогирные кризы; наличие мозжечковых нарушений, надъядерного паралича взора, выраженных когнитивных нарушений, падений на ранних стадиях заболевания; отсутствие эффекта при назначении высоких доз препаратов леводопы.
Исходя из патогенеза болезни Паркинсона в основе современной стратегии лечения данного заболевания лежит соблюдение ряда важнейших принципов: непрерывность лечения; превентивная направленность; рациональный выбор и оптимальное сочетание противопаркинсонических препаратов; принцип «разумной достаточности» при выборе дозировок препаратов с ориентацией на качество жизни и уровень самообслуживания.
В настоящее время известно 6 основных групп противопаркинсонических средств:
• препараты леводопы;
• агонисты дофаминовых рецепторов;
• ингибиторы ферментов метаболизма дофамина – КОМТ и МАО–Б;
• амантадины;
• центральные холинолитики;
• ингибиторы обратного захвата дофамина.
Препараты леводопы
Леводопа – биологический предшественник нейромедиатора дофамина, дефицит которого лежит в основе основных клинических проявлений болезни Паркинсона. Преимуществами препаратов леводопы являются: их высокая эффективность в отношении основных проявлений паркинсонизма; быстрота и «наглядность» действия; возможность титрования развой и суточной дозы. По общему мнению, заместительная терапия леводопой является общепринятым «золотым стандартом» лечения болезни Паркинсона (в том числе в связи с тем, что уменьшение симптоматики паркинсонизма на фоне приема леводопы является одним из критериев, подтверждающих диагноз болезни Паркинсона).
Первоначально в лечении болезни Паркинсона использовалась «чистая» леводопа. Однако особенности ее фармакокинетики таковы, что под воздействием периферической ДОФА–декарбоксилазы в желудочно–кишечном тракте и эндотелии сосудов леводопа метаболизируется на 80–90%. Именно это является причиной возникновения таких побочных эффектов, как тошнота, рвота, ортостатическая гипотензия. Лишь 10% «чистой» леводопы проникает через гемато–энцефалический барьер, превращаясь затем в дофамин. Таким образом, чтобы облегчить поступление леводопы в ткани мозга, уменьшить выраженность периферических побочных эффектов и снизить общую принимаемую дозу леводопы, ее обычно комбинируют с ингибитором периферической ДОФА–декарбоксилазы (карбидопа или бенсеразид), предотвращающим окислительный метаболизм леводопы в периферических тканях. К комбинированным препаратам такого рода, на протяжении последних 20 лет практически полностью вытеснившим из практики «чистую» леводопу, относятся такие хорошо известные лекарственные формы, как комбинация леводопа + бенсерадид и леводопа + карбидопа.
Новым шагом в заместительной терапии болезни Паркинсона стал синтез препаратов леводопы пролонгированного действия – Мадопар ГСС («гидродинамически сбалансированная система»), синемет–CR (от англ. «Controlled Release»). Замедленное высвобождение действующего вещества в желудочно–кишечном тракте обеспечивает более длительный эффект (до 8 часов), однако относительно низкая биодоступность леводопы в составе данных лекарственных форм требует повышения общей дозировки действующего вещества в среднем на 30%. Основным показанием к назначению является наличие у пациента ночных, утренних акинезий и других проявлений, свидетельствующих о недостаточности принимаемой вечерней дозы традиционной формы леводопы (дистония стоп, боли и судороги в мышцах ног, вегетативные симптомы и др.).
Несколько иные цели преследовало внедрение в клиническую практику быстрорастворимой формы леводопы – Мадопара диспергируемого. Данный препарат применяется при утренней акинезии, при эффекте «пропуска дозы» леводопы, для коррекции акинетических и вегетативных атак при неожиданных «выключениях» – т.е. в тех случаях, когда необходимо быстрое «включение» пациента.
Таким образом, современная концепция противопаркинсонической терапии вполне допускает сочетанное применение на протяжении суток как традиционных, так и пролонгированных и быстрорастворимых форм препаратов леводопы.
Несмотря на прекрасный симптоматический эффект, через 2–7 лет от начала проведения леводопа–терапии у подавляющего большинства пациентов развиваются центральные побочные эффекты в виде двигательных флюктуаций (феномен «изнашивания» дозы, феномен «включения–выключения», застывания) и разнообразные по своей феноменологии лекарственные дискинезии (хореиформные дискинезии пика дозы, дистония конца дозы, двухфазная дискинезия и т.п.). Механизм их развития связывают с ухудшением функции и уменьшением числа пресинаптических D2–рецепторов дофамина в черной субстанции, а также развитием денервационной десенситизации и гиперчувствительности постсинаптических дофаминовых рецепторов стриарной области. Такая «мозаичность» функционального состояния D2– (и частично D3–рецепторов) приводит к клинически противоположным осложнениям: от феномена «замораживания» до разнообразных гиперкинезов – хореических, миоклонических, торсионно–дистонических. Основные принципы коррекции двигательных осложнений, связанных с приемом леводопы, рассматриваются ниже в разделе, посвященном ведению больных на поздней стадии болезни Паркинсона.
Подбор индивидуальной дозы леводопы необходимо осуществлять постепенно. Обычно терапию начинают с 50–100 мг препарата в пересчете на чистую леводопу (1/4–1/2 табл. Мадопара–125, Мадопара–250) 3 раза в сутки. В дальнейшем, при отсутствии эффекта дозу леводопы еженедельно увеличивают на 50–150 мг леводопы. Если ожидаемый эффект не наступает при приеме 1000 мг (по некоторым авторам, 1500 мг) препарата в сутки, то дальнейшее увеличение дозы является нецелесообразным и врачу следует еще раз задуматься о правильности поставленного им диагноза.
При назначении комбинированных препаратов леводопы следует помнить, что соотношение действующего вещества и ингибитора ДОФА–декарбоксилазы, а также расчет общей дозы препарата в составе каждой лекарственной формы различны: в Мадопаре оно составляет 4:1 (т.е. в состав таблетки Мадопар–250 входят 200 мг леводопы + 50 мг бенсеразида, аналогичная пропорция в Мадопаре–125), тогда как в остальных – 10:1 (в состав таблетки входят 250 мг леводопы + 25 мг карбидопы). Указанные различия следует принимать во внимание при замене одного препарата другим, делая соответствующий перерасчет дозы (так, при переходе на Мадопар общая доза перерасчитывается в соотношении 1:1,25).
Агонисты дофаминовых
рецепторов (АДР)
Первоначально АДР были синтезированы в качестве дополнительного средства терапии развернутых стадий болезни Паркинсона в комбинации с препаратами леводопы. Однако, как было показано в дальнейшем, данный класс препаратов является достаточно эффективным и при использовании в виде монотерапии на ранних стадиях заболевания. Новая волна интереса к использованию АДР возникла в последние годы в связи с экспериментальными доказательствами нейропротекторного действия данной группы препаратов. Первые клинические подтверждения этого важнейшего положения были получены в 2002 г., когда в результате международного рандомизированного исследования было продемонстрировано замедление темпа нейродегенерации у пациентов с болезнью Паркинсона на фоне лечения АДР, верифицированное с помощью однофотонной эмиссионной компьютерной томографии головного мозга (ОФЭКТ).
Таким образом, в настоящее время группа АДР рассматривается как базовая в общей стратегии лечения болезни Паркинсона на всех ее стадиях, особенно у пациентов молодого возраста, ориентированных на более длительную, многолетнюю перспективу противопаркинсонической терапии.
АДР действуют «в обход» дегенерирующих нигростриарных нейронов, минуя их пресинаптическую часть, непосредственно на дофаминовые (ДА) рецепторы в подкорковых ганглиях. В настоящее время различают 2 основных класса ДА–рецепторов: D1 (подгруппы D1 и D5) и D2 (подгруппы D2, D3, D4). D2–рецепторы широко распространены в нигростриарных, мезолимбических и мезокортикальных путях. Именно со стимуляцией D2–рецепторов связан симптоматический эффект АДР в отношении ригидности, гипокинезии и тремора.
К преимуществам АДР относятся:
• отчетливая эффективность в отношении тремора (тремор плохо поддается традиционной терапии леводопой);
• отсутствие конкуренции с пищевыми аминокислотами при гастро–интестинальном и гематоэнцефалическом переносе;
• отсутствие необходимости дальнейшего метаболизирования в ЦНС, в том числе с участием окислительных реакций;
• более длительный (по сравнению с леводопой) период полужизни и более длительная тоническая стимуляция постсинаптических рецепторов;
• наличие широкого «терапевтического окна» в отношении антипаркинсонических эффектов;
• меньший риск развития дискинезий;
• антидепрессивный эффект ряда препаратов (что весьма немаловажно с учетом закономерных изменений в эмоционально–волевой сфере в развернутой стадии болезни Паркинсона);
• нейропротекторное действие (см. выше).
Препараты из группы АДР обладают рядом следующих побочных эффектов: тошнота, рвота, сердечные аритмии, постуральная гипотензия, галлюцинации, нарушение сна, периферические отеки, феномен Рейно, легочный и ретроперитонеальный фиброз. Эти эффекты выражены в бoльшей степени у АДР, являющихся производными спорыньи (первые 4 препарата из вышеупомянутого ряда АДР). Для минимизации указанных нежелательных явлений в процессе лечения необходимо проводить весьма медленное наращивание (титрацию) общей суточной дозы препарата.
В целом при грамотном индивидуальном подборе препаратов и постепенном повышении дозы АДР показывают хорошую переносимость и достаточно высокую эффективность. Так, на ранних стадиях заболевания при использовании АДР в виде монотерапии наблюдается отчетливое улучшение суммарных показателей двигательной активности (в среднем на 20%); кроме того, 50–60% таких больных не нуждаются в назначении препаратов леводопы к концу третьего года лечения. На поздних стадиях болезни (в сочетании с леводопой) при использовании АДР отмечается сокращение общей длительности периодов выключения на 30–40%, «сглаживаются» двигательные флюктуации, а также достигается возможность снижения общей суточной дозы леводопы на 25–30%.
Ингибиторы МАО–Б
Моноаминооксидаза типа Б (МАО–Б) является одним из ключевых ферментов, обеспечивающих метаболизирование дофамина в мозге до его конечного продукта – гомованилиновой кислоты. Ингибирование данного фермента позволяет, таким образом, пролонгировать эффекты синаптического дофамина, в чем и состоит теоретическое обоснование использования данного класса препаратов при болезни Паркинсона. Важно добавить, что ингибиторы МАО–Б являются антиоксидантами, защитное действие которых было неоднократно воспроизведено на различных экспериментальных моделях паркинсонизма. В связи с этим в течение длительного времени основным показанием к назначению ингибиторов МАО–Б относили их возможное нейропротекторное действие у пациентов с болезнью Паркинсона. Тем не менее следует констатировать, что до настоящего момента не было получено убедительных доказательств наличия или отсутствия у них данных свойств.
Наибольшей известностью из ингибиторов МАО–Б пользуется препарат селегилин. Традиционная роль селегилина в терапии болезни Паркинсона – лечение начальной стадии заболевания (в том числе в виде монотерапии, средняя суточная доза – 5–10 мг). Однако в связи с достаточно слабым симптоматическим эффектом и недоказанностью нейропротекторного действия ингибиторы МАО–Б в последние годы стремительно теряют свою популярность, уступая место другим классам противопаркинсонических средств (в первую очередь – препаратам из группы АДР).
Ингибиторы КОМТ
Данная группа препаратов практически не оказывает непосредственного противопаркинсонического эффекта. Ингибиторы КОМТ были синтезированы для борьбы с осложнениями длительной терапии леводопой. Реализация этой задачи осуществляется за счет торможения катехол–О–метилтрансферазы – фермента, способствующего метилированию леводопы в периферических тканях; результатом использования ингибиторов КОМТ является увеличение количества леводопы в головном мозге. Следовательно, параллельно с назначением препаратов–ингибиторов КОМТ необходимым и возможным является снижение принимаемой дозы леводопа–препаратов.
Некоторые ингибиторы КОМТ оказывают только периферическое действие (энтакапон). Эффективная однократная доза энтакапона составляет 200 мг, среднесуточная доза – от 600 до 1200 мг. Препарат оказывает положительное влияние на моторные флюктуации, особенно при «изнашивании» конца дозы. Другой ингибитор КОМТ – толкапон – в силу своей способности проникать через гематоэнцефалический барьер оказывает как периферическое, так и центральное действие. Толкапон также обладает способностью стабилизировать уровень S–аденил–L–метионина в головном мозге, в связи с чем проявляются антидепрессивные свойства препарата. Несмотря на все указанные преимущества, толкапон обладает достаточно выраженной гепатотоксичностью, в связи с чем его применение в Европе было запрещено.
Холинолитики
(антихолинергические препараты)
К числу наиболее распространенных антихолинергических препаратов относятся: тригексифенидил, бипериден и трипериден. Механизм их действия связан с восстановлением баланса между активностью холинергической (относительно преобладающей) и дофаминергической систем в нейронах полосатого тела. В настоящее время препараты этой группы применяются достаточно редко. Их назначение лимитируется большим количеством побочных эффектов – как периферических (нарушение аккомодации, мидриаз, сухость во рту, запоры, задержка мочеиспускания), так и центральных (галлюцинации, нарушение когнитивных функций в связи с усугублением холинергического дефицита в полушарной коре на фоне прогрессирующего атрофического процесса). Прямыми противопоказаниями для назначения холинолитиков являются аденома предстательной железы, глаукома, ряд форм сердечных аритмий, расстройства памяти и атрофические изменения головного мозга по данным нейровизуализации. К числу преимуществ холинолитиков можно отнести их относительно низкую стоимость и достаточно высокую эффективность в отношении тремора покоя – одного из наиболее труднокурабельных симптомов болезни Паркинсона. Рекомендуемая среднесуточная доза для большинства препаратов составляет 4–8 мг.
В целом холинолитики предпочтительнее использовать на ранних стадиях заболевания (главным образом, при преимущественно дрожательных формах болезни), у относительно молодых пациентов (до 65 лет). В настоящее время проведение длительной антихолинергической терапии, а также прием данных препаратов пожилым пациентам не рекомендуется.
Амантадины
В ряду амантадинов можно выделить две основные подгруппы препаратов: амантадина гидрохлорид и амантадина сульфат. Противопаркинсонический эффект амантадинов носит комплексный характер и основан на следующих свойствах: блокирование NMDA–рецепторов глутамата, повышение синтеза дофамина в нигральных нейронах, усиление высвобождения дофаминовых везикул в синаптическую щель и блокирование обратного захвата дофамина в пресинаптические терминали, мягкое холинолитическое действие.
На ранних и среднетяжелых стадиях заболевания амантадины оказывают умеренный противопаркинсонический эффект, на развернутых стадиях они могут также уменьшать выраженность двигательных осложнений проводимой леводопа–терапии. Оптимальной дозой является прием 200–300 мг амандатинов в сутки в 3 приема.
Побочные эффекты редки и проявляются в виде отеков (чаще голеней и стоп), сухости во рту, «мраморности» кожных покровов, нарушений сна, эпизодов возбуждения и галлюцинаций. Обычно амантадины хорошо переносятся больными и в настоящее время являются, пожалуй, одними из наиболее широко назначаемых дополнительных противопаркинсонических препаратов.
Ингибиторы обратного захвата дофамина до настоящего времени не имеют самостоятельного значения в лечении болезни Паркинсона и рассматриваются в большей степени, как перспективный новый класс препаратов, ряд из которых проходит сейчас интенсивные клинические исследования. Частично по своему механизму действия к данному классу противопаркинсонических средств могут быть отнесены и рассмотренные выше амантадины.
Несмотря на значительные успехи в лечении болезни Паркинсона и улучшении качества жизни больных, достигаемое с помощью всех вышеупомянутых препаратов, в целом современные терапевтические возможности все же не позволяют с достаточной эффективностью предотвращать дальнейшую дегенерацию дофаминергических нейронов и прогрессирование болезни. В связи с этим в настоящее время разрабатывается целый ряд новых противопаркинсонических средств, ориентированных не столько на симптоматический эффект, сколько на патогенетические основы болезни. Среди них можно упомянуть разработку новых антиоксидантов (в т.ч. из группы ингибиторов МАО–Б), антагонистов глутаматных рецепторов, обладающих антиэксайтотоксическими свойствами (рилузол, ремасемид), нейротрофических препаратов (нейропептиды), антиапоптозных средств. Несомненно, будущее в терапии болезни Паркинсона связано с рациональной комбинацией симптоматических средств с препаратами, воздействующими на различные звенья патогенеза болезни.
Лечение ранней стадии
болезни Паркинсона
Тактика лечения пациента на ранних стадиях заболевания предполагает предварительную оценку возраста больного, степени выраженности основных симтомов паркинсонизма и состояния когнитивных функций. У молодых сохранных пациентов обычно рекомендуют проведение монотерапии препаратами из группы АДР с подключением (при необходимости) амантадинов, холинолитиков или ингибиторов МАО–Б. Для усиления эффекта проводимой монотерапии или минимальной комбинированной терапии (без участия леводопы) важное значение имеют различные немедикаментозные методы – лечебная физкультура, психотерапия, соблюдение необходимого режима (достаточный сон, исключение сверхурочных работ, ночных дежурств и т.д.), участие пациента в соответствующих обучающих программах и тренингах.
Один из ключевых вопросов, по поводу которых до сих пор не существует единого мнения, состоит в том, когда же следует начинать терапию препаратами леводопы. Большинство специалистов считают, что на практике, во избежание раннего появления ряда рассмотренных выше проблем (лекарственные дискинезии, флюктуации симптомов и др.), назначение леводопы, особенно у молодых больных, не следует форсировать – во всяком случае до тех пор, пока удается с помощью других средств первого ряда (таких как АДР) обеспечивать достаточный уровень функциональный активности и самообслуживания больного. Присоединение препаратов леводопы к терапии необходимо при наличии двигательных нарушений, которые уже существенно влияют на возможность ведения независимого образа жизни и не могут быть купированы приемом других противопаркинсонических средств, однако еще до того, как пациент достигает 3–й стадии заболевания по шкале Hoehn & Yahr.
Несколько иначе решается данный вопрос у пациентов с болезнью Паркинсона в более позднем возрасте. Больным старше 70 лет, имеющим меньшую ожидаемую продолжительность жизни и, как правило, более выраженные когнитивные нарушения, показано начало терапии непосредственно с препаратов леводопы, в т.ч. с ее пролонгированных форм с целью профилактики двигательных флюктуаций (в случае, если такая терапия хорошо переносится больным и обеспечивает «равномерность» эффекта на протяжении суток). Леводопа у таких пациентов должна назначаться в минимально эффективной дозе. Ввиду большей вероятности развития галлюцинаций и иных осложнений дополнительное назначение АДР, амантадинов и особенно холинолитиков должно производиться с исключительной осторожностью; последней группы препаратов в пожилом возрасте необходимо по возможности избегать – особенно при длительном, многолетнем лечении.
Лечение поздней стадии
болезни Паркинсона
Поздняя стадии болезни Паркинсона в связи с тяжестью дегенеративных изменений мозга и необходимостью длительного приема леводопа–препаратов закономерно сопровождается развитием разнообразных дополнительных проявлений (двигательные флюктуации, дискинезии, феномен «примерзания», падения, расстройства сна, депрессия и др.), часть из которых является прямым следствием собственно противопаркинсонической терапии. Для коррекции двигательных флюктуаций и дискинезий обычно рекомендуется дополнительное назначение препаратов, продлевающих действие леводопы (группа АДР, амантадины) или стабилизирующих ее концентрацию в крови (ингибиторы КОМТ), увеличение кратности приема леводопа–препаратов с перераспределением общей суточной дозы, комбинация обычной леводопы с ее пролонгированными и быстрорастворимыми формами. Нередко в процессе такой комбинированной терапии (особенно в сочетании с АДР и ингибиторами КОМТ) удается несколько снизить общую суточную дозу леводопы при удовлетворительном контроле моторных симптомов. В случае необходимости могут быть назначены разнообразные «корректоры» дискинезий и дистоний – антиконвульсанты (клоназепам, гексамидин), миорелаксанты и др. Важным немедикаментозным способом, обеспечивающим более «предсказуемый» эффект леводопы, является соблюдение диеты с пониженным содержанием белков.
Весьма серьезной проблемой на поздних стадиях болезни Паркинсона является развитие (или усиление) постуральной неустойчивости. Нарушение постуральных рефлексов является крайне мучительным симптомом для пациентов, поскольку обусловливает такие инвалидизирующие проявления болезни, как частые падения (особенно при внезапных изменениях положения тела), нарушения ходьбы с выраженными про–, ретро– и латеропульсиями, «застывания» при ходьбе, изменение позы тела. Следует отметить, что нарушение равновесия и падения при болезни Паркинсона плохо поддаются воздействию традиционной дофаминергической терапии. Предполагается, что это может быть обусловлено вовлечением в патологический процесс норадренергических структур. В этой связи рекомендуется добавление к схеме лечения препаратов, усиливающих дофаминергическую передачу (идазоксан, дроксидопа, некоторые агонисты дофаминовых рецепторов с соответствующим нейрофармакологическим профилем). Существенное внимание в коррекции постуральных нарушений уделяется использованию специфических немедикаментозных подходов (применение биоуправления по стабилограмме, специальных комплексов лечебной физкультуры и т.д.).
На поздней стадии болезни Паркинсона приходится также уделять особое внимание терапии психических осложнений (в этих случаях необходима отмена, последовательно, холинолитиков, селегилина, амантадина, АДР, при необходимости – назначение клозапина, оланзапина, тиаприда и других «атипичных» нейролептиков), а также борьбе с нередко развивающейся ортостатической гипотензией (у таких больных назначаются флудрокортизон, симпатомиметик мидодрин, рекомендуется увеличение приема с пищей поваренной соли, жидкости, кофе, ношение специальных чулок или эластичное бинтование голеней).
Наконец, в случае отсутствия достаточного эффекта от консервативной терапии и развития некупируемых двигательных осложнений болезни может быть рассмотрен вопрос об оперативном лечении. Два используемых в настоящее время нейрохирургических подхода – стереотаксическая деструкция определенных групп ядер таламуса, бледного шара, субталамической области либо хроническая высокочастотная электростимуляция глубоких структур мозга с использованием имплантированных электродов – относятся к методам функциональной нейрохирургии и имеют целью прерывание патологически функционирующих паллидо–таламо–кортикальных нейрональных «контуров». Использование данных операций во многих случаях сопровождается уменьшением выраженности тремора и других моторных проявлений болезни Паркинсона, в том числе леводопа–индуцированных дискинезий и двигательных флюктуаций, что позволяет сочетать нейрохирургический подход с традиционной фармакотерапией болезни. Еще один метод нейрохирургического лечения – внутримозговая имплантация эмбриональных дофамин–продуцирующих мезенцефалических клеток – является, несомненно, перспективной технологией, которая, однако, не выходит пока за границы чрезвычайно ограниченных экспериментальных протоколов. Весьма вероятно, что будущее в хирургическом лечении болезни Паркинсона принадлежит интенсивно разрабатываемым в настоящее время технологиям стволовых клеток, имеющих высокий потенциал пролиферации и рассматриваемых как уникальный источник заместительной тканевой терапии.
Таким образом, после произошедшей в 60–90–х годах ХХ столетия «революции» в терапии болезни Паркинсона, связанной, в первую очередь, с раскрытием основных звеньев ее патогенеза и внедрением в практику различных классов дофаминергических средств, современная неврология стоит на пороге нового крупного шага в борьбе с этим тяжелым страданием – в связи с перспективами разнообразных методов нейропротекции, развитие которых предопределяется общим прогрессом комплекса нейронаук.
Как избежать ухудшений при болезни Паркинсона? 5 вопросов неврологу
Вылечить болезнь Паркинсона нельзя, но можно держать ее под контролем. Что об этом заболевании должны знать родственники пациента?
Консультация врача
Вы можете получить консультацию необходимого специалиста онлайн в приложении Доктис
Лаборатория
Вы можете пройти комплексное обследование всех основных систем организма
- Каких ухудшений можно ожидать при болезни Паркинсона
- Что приводит к ухудшениям?
- Психические расстройства при болезни Паркинсона
- Варианты психических расстройств при лечении болезни Паркинсона
- Нарушения интеллекта при болезни Паркинсона
- Профилактика колебаний артериального давления при болезни Паркинсона
Болезнь Паркинсона: отвечаем на вопросы
Отцу поставили диагноз «болезнь Паркинсона». Врач назначил лечение и предупредил: «Следите,
чтобы не было ухудшений». Каких ухудшений можно ожидать?
При болезни Паркинсона на фоне стабильного состояния иногда в течение нескольких дней или недель начинают
нарастать двигательные расстройства: скованность движений или их замедленность, дрожание рук, неустойчивость
при ходьбе… Появляются
лекарственные дискинезии — насильственные движения в разных группах мышц, как результат приема
лекарственных препаратов.
Например, больной принял назначенную дозу леводопы, его движения стали четче, но вдруг возникли
необычные подергивания мышц лица, шеи, туловища… Лекарство, которое раньше действовало 4−5 часов,
почему-то стало действовать только полтора – два часа, в результате нарастают основные симптомы
заболевания.
Если пациент болеет давно, могут возникнуть психические расстройства, галлюцинации, может резко снизиться
артериальное давление, появиться боль в мышцах. Об этих состояниях надо сообщить своему лечащему
врачу-неврологу.
Еще может случиться акинетический криз – внезапное и быстрое нарастание симптомов паркинсонизма, с полной
обездвиженностью, с тяжелыми вегетативными и психическими расстройствами, с нарушением
терморегуляции, когда температура не снижается жаропонижающими средствами. Такое состояние иногда сохраняется
более суток и оно, конечно, требует госпитализации.
Что приводит к ухудшениям?
- Сильный стресс.
- Физическая перегрузка. Например, чрезмерная работа летом на дачном участке. Вообще,
физическая активность необходима при болезни Паркинсона. Полезны лечебная гимнастика, скандинавская ходьба, если
сохранена координация – плаванье, танцы. Но изнурять себя физически нельзя. - Изменения погоды: резкие перепады атмосферного давления и температуры воздуха.
- Инфекционные заболевания: грипп, ОРВИ, воспаление легких, инфекции мочевыводящих путей…
- Запоры, которыми страдают почти все пациенты с болезнью Паркинсона. При неправильной
моторике кишечника нарушается всасываемость лекарств, и лечение становится малоэффективным. - Обезвоживание. При болезни Паркинсона мышца мочевого пузыря, выталкивающая мочу, как и остальные
мышцы, находится в постоянном тонусе. Гиперактивный мочевой пузырь заставляет часто пробуждаться ночью,
чтобы сходить в туалет. Больные, пытаясь избежать этой проблемы, стараются пить как можно меньше. А пить
надо. Выход – принимать жидкость в необходимом количестве до 18 часов. - Нарушение водно-электролитного баланса. Многие пациенты сидят на бессолевой диете, чтобы
не провоцировать подъем артериального давления. Это неправильно. Соль задерживает воду в организме и поддерживает
артериальное давление, а при болезни Паркинсона пациенты часто страдают колебаниями давления, когда
снижение бывает побочным эффектом приема лекарств. - Наркоз при операциях.
- Травмы.
- Лекарственные каникулы. Отмену всех препаратов на 2−3 недели ради того, чтобы
«отдохнули» печень и почки, раньше практиковали многие врачи. Сейчас понятно, что делать такие
«каникулы» нельзя, они ведут к резкому ухудшению состояния. - Нарушение схемы приема лекарств или перевод пациента с одного препарата на другой,
например, с оригинального на копию (дженерик). - Прием тех лекарств, которые противопоказаны при болезни Паркинсона. Это некоторые нейролептики,
такие, как галоперидол и аминазин; старые снижающие давление препараты (например, резерпин); холинолитики,
которые могут вызвать галлюцинации
У мужа, больного паркинсонизмом, появились галлюцинации. Так бывает? Нас это пугает.
Психические расстройства при болезни Паркинсона не редкость, хотя больные часто их скрывают от родных
и врача. Если такие расстройства появились,
надо обязательно сказать о них лечащему врачу-неврологу,
потому что при них нельзя назначать никакие паркинсонистические препараты, кроме левоподы.
Что это за расстройства?
- Малые (доброкачественные) галлюцинации. Когда у больного появляется эффект присутствия посторонних людей.
- Истинные галлюцинации, когда пациент видит животных, насекомых, умерших родственников, начинает вступать с ними
в контакт. - Слуховые галлюцинации.
- Обонятельные галлюцинации.
- Иллюзии – искажения восприятия реальных предметов. Например, на вешалке висит пальто, а пациенту
кажется, что это стоит человек. - Бред ревности, ущерба, когда будто бы кто-то, например, соседи, хотят нанести ущерб больному. Бред
преследования, плохого отношения. - Спутанность сознания.
- Дезориентация во времени и пространстве.
Эти расстройства чаще возникают у людей старческого возраста, у больных с депрессией, после травм,
болезней, операций. Первый предвестник психотических расстройств – постоянные нарушения сна.
Прежде всего, надо устранить провоцирующие факторы. Позаботиться о том, чтобы больной не находился в социальной
изоляции, а постоянно общался с сиделкой, родственниками. Врач отменит некоторые препараты, в частности
снотворные, потому что эти средства могут вызвать психозы.
Как проявляются нарушения интеллекта при болезни Паркинсона?
Обычно эти нарушения не грубые, но они повышают
риск развития галлюцинаций.
Это замедленность мышления, когда пациент долго не может ответить на вопрос; рассеянность внимания;
нарушение контроля над своей деятельностью; сложности при запоминании новой информации.
Что делать, если при болезни Паркинсона скачет артериальное давление?
Колебания давления, низкое артериальное давление – это часто встречающиеся проявления этой болезни, а также
побочный эффект противопаркинсонических средств.
Нужно избегать резких перемен положения тела. Когда утром больной поднимается с постели, он должен сначала
сесть, затем опустить ноги и посидеть так несколько минут, и только потом вставать.
Если предстоит долго стоять, например, в транспорте, можно скрестить ноги, как бы сжимая их в икроножных
мышцах.
Ни в коем случае нельзя находиться на солнце, перегреваться.
Не рекомендуется в жаркое время принимать алкоголь.
Надо выпивать за день не менее 2 литров воды. Пить по глоточку в течение дня до 18
часов.
Пищу рекомендуется принимать 5−6 раз в день и маленькими порциями – не более 150
мл.
Для нормализации давления можно приподнять изголовье кровати или спать на высоких подушках.
Рекомендуется носить эластичные компрессионные бинты или колготы.
Для поддержания давления полезна лечебная гимнастика.
Важно нормализовать стул.
Если все это не поможет, врач назначит препарат, который задерживает натрий и жидкость
в организме.
Если у вас остались вопросы, вы можете задать их врачу-неврологу онлайн,
воспользовавшись сервисом Доктис.
Алгоритм лечения ранних стадий болезни Паркинсона
Статьи
Профессор В.Л.Голубев,
зав. кафедрой неврологии ФУВ ММА им. И.М.Сеченова
В медицинской практике нередко встречаются ситуации, когда безуспешное лечение становится следствием неточной или ошибочной диагностики. Распознавание начальных стадий болезни Паркинсона часто осуществляется с большим трудом. Дебют этого заболевания всегда развивается субклинически и проходит немало времени (иногда – не один год), прежде чем ухудшающееся самочувствие заставит больного обраться к врачу. В настоящее время разработаны достаточно чёткие клинические критерии диагностики болезни Паркинсона. Они эффективно «работают» на развёрнутых стадиях заболевания и несомненно полезны для ранней диагностики, хотя в последнем случае их «разрешающая способность» не столь высока. Согласно этим диагностическим критериям, чтобы поставить диагноз болезни Паркинсона, нужно сделать три «шага»: распознать синдром паркинсонизма, исключить другие заболевания и найти симптомы, подтверждающие болезнь Паркинсона.
В целом современная концепция лечения болезни Паркинсона предполагает два стратегических подхода: поиск средств, способных замедлить, задержать или остановить её прогрессирование и создание новых более эффективных способов симптоматической терапии. Последний подход считается в настоящее время основным.
На ранних фазах заболевания врач ещё не видит у пациента тех серьёзных проблем, которые столь характерны для поздних стадий заболевания. Тем не менее уже на первых этапах болезни Паркинсона перед врачом неизбежно встаёт ряд задач, иногда весьма непростых и требующих корректного разрешения.
Поставив диагноз болезни Паркинсона, врач, прежде чем начинать лечение, обычно решает следующий круг вопросов:
- Когда следует начинать лечение и с каких лекарственных средств?
- Это должна быть монотерапия одним антипаркинсоническим препаратом или предпочтительнее сразу начинать комплексное лечение?
- Следует ли применять на самых ранних стадиях болезни дофаминергические средства?
- На каком этапе болезни прибегать к комбинации дофаминергических и недофаминергических препаратов?
- Какое место в схеме лечения должна занимать нефармакологическая терапия болезни Паркинсона?
- Какие проявления этой болезни требуют применения специальных средств симптоматического действия?
- Как преодолевать так называемые ранние побочные эффекты заместительной терапии болезни Паркинсона?
Впервые поставленный диагноз болезни Паркинсона не обязательно требует немедленного начала лекарственной терапии.
Первое обращение пациента за врачебной помощью чаще всего обусловлено непонятным для него ухудшением самочувствия, смутной тревогой за своё состояние здоровья и (или) ухудшением адаптации больного в повседневной бытовой и (или) профессиональной деятельности. Таким образом, пытаясь найти ответ на первый вопрос («когда следует начинать лечение?»), врач должен проанализировать целый ряд обстоятельств, от которых может зависеть ответ на этот вопрос.
К числу таких обстоятельств на всех стадиях заболевания, в том числе и при первом обращении пациента к врачу, относятся следующие факторы, каждый из которых может оказаться значимым для того или иного больного.
- Тяжесть заболевания (выраженность основных симптомов)
- Длительность заболевания и темп его прогрессирования
- Возраст больного
- Сопутствующие заболевания
- «Личная ситуация», которая включает характер профессиональной деятельности; семейное положение и микросоциальное окружение больного в семье, особенности его отношения к своей физической «несостоятельности», к врачу, установка на лекарственное лечение, его ожидания, особенности личности и актуальное психическое состояние
Совокупность перечисленных выше факторов (их можно сгруппировать в объективные и субъективные) позволяет максимально точно ответить на главный вопрос, важный для определения времени начала лечения: «Какова степень функциональных нарушений у данного больного?» или, иными словами, влияет ли она на его социальную адаптацию (профессиональную и повседневную активность). Эти субъективные и объективные факторы в своей совокупности и дают врачу основание для того, чтобы предложить больному лечебную помощь и приступить к лечению, предварительно обсудив её с пациентом.
Основные факторы, влияющие на оценку степени функциональных нарушений:
- Субъективные факторы (особенности личности больного, его самооценка, психологическая установка на то или иное лечение, наличие эмоционально-аффективных расстройств и их характер и пр.)
- Объективные факторы (выраженность основных двигательных симптомов).
Планируя стратегию лечения, врач имеет в своём арсенале потенциально разные варианты медикаментозной терапии, оперативное лечение, нелекарственные терапевтические подходы, социальную поддержку.
Принципы медикаментозной терапии болезни Паркинсона в значительной степени основаны на современных представлениях о функционировании дофаминергического синапса и патогенезе нейродегенеративных заболеваний. Эти принципы нацелены на использование средств, позволяющих: 1)увеличить синтез дофамина (ДА) в мозге; 2)стимулировать выброс ДА из пресинаптической терминали и блокировать его обратное поглощение пресинаптическими структурами; 3) задержать распад (катаболизм) ДА; 4) стимулировать постсинаптические ДА-рецепторы; 5) препятствовать прогрессирующей гибели нейронов и замедлить течение заболевания.
Начальная стадия заболевания сопровождается обычно слабо- или умеренно выраженными клиническими проявлениями, которые вполне можно успешно контролировать не леводопой, а менее сильнодействующими дофаминергическими средствами, не содержащими леводопу. В условиях России на выбор пациентом конкретных препаратов оказывает существенное влияние, помимо их наличия в аптечной сети, его социо-экономический статус (финансовые возможности больного). Достаточно высокая стоимость некоторых из них заставляет иногда учитывать и этот фактор.
К числу таких препаратов относятся: аматантадины (мидантан и ПК-Мерц), селективные ингибиторы МАО (юмекс, селегилин) и, конечно, агонисты дофаминовых (ДА) рецепторов, список которых продолжает пополняться всё новыми и новыми формами. Лечение начальных стадий заболевания указанными средствами возможно как в виде монотерапии (чаще), так и в виде различных комбинаций перечисленных препаратов (реже). Именно этот комплекс фармакологических средств рекомендуется для лечения начальных (I-II) стадий болезни Паркинсона. Целью терапии является восстановление нарушенных функций при минимальных эффективных дозах.
Лечение начальных (I-II по Hoehn и Yarh) стадий заболевания:
- Амантадины (Мидантан или ПК-Мерц)
- Селективные ингибиторы МАО-В (юмекс или его аналоги)
- ДА-агонисты (мирапекс, проноран и другие агонисты)
Что касается ингибиторов КОМТ (комтан, тасмар), то их эффективность на ранних стадиях болезни Паркинсона также показана в специальных исследованиях, но их применение на ранних этапах заболевания ещё не превратилось в традицию и нуждается в дальнейшем накоплении наблюдений.
Все перечисленные лекарственные средства несомненно уступают в своей эффективности дофасодержащим препаратам, но вполне подходят для лечения первых этапов заболевания. Если же их терапевтическую эффективность сравнивать не с леводопой, а между собой, то обнаруживается не столь разительная разница в их антипаркинсоническом действии. Тем не менее, большинство агонистов ДА-рецепторов пусть незначительно, но всё-таки эффективнее амантадинов и ингибиторов МАО, сохраняют дольше способность проявлять антипаркинсоническую активность по сравнению с леводопой и, что ещё важнее, обеспечивают несколько лучшие отдалённые перспективы для пациента. Изучение свойств ДА-агонистов теоретически позволяет предполагать наличие у них и некоторых других преимуществ. Поэтому они пользуются предпочтением у большинства исследователей. Однако практическому врачу не стоит слишком преувеличивать эти преимущества. Они действительно имеют место, но не столь выражены, как того хотелось бы, и, более того, клинически они не всегда заметны.
Некоторые преимущества ДА-агонистов по сравнению с другимиантипаркинсоническими препаратами:
- Возможность получения терапевтического эффекта без применения дофасодержащих препаратов (в том числе и на поздних стадиях)
- Более пролонгированный лечебный эффект (по сравнению с леводопой)
- Наличие нейропротекторных свойств:
- Антиапоптозное
- Антиэксайтотоксичное
- Антиоксидантное
Считается, что потенциально ДА-агонисты способны: на ранних стадиях — отсрочить назначение леводопы (!), на поздних стадиях — уменьшить дозу леводопы (!) На практике же удаётся иногда решить лишь первую задачу и очень редко – вторую. Справедливости ради следует признать, что и этого не так уж и мало.
Таким образом, если при первом визите больного врач видит очень слабо выраженные симптомы с минимальным снижением функциональных возможностей, то ДА-агонисты могут и не назначаться. Мидантан (или юмекс) будет вполне адекватным антипаркинсоническим препаратом, обладающим к тому же и нейропротективным действием. Если же клинические проявления таковы, что требуется более эффективный дофаминергический препарат, то более показанным будет ДА-агонист.
При ухудшении состояния (переход в III стадию), которое рано или поздно, но обязательно наступает независимо от характера лечения, рекомендуется увеличение дозы этих же препаратов, что обычно приводит к улучшению самочувствия, повышает адаптацию и качество жизни больного. И лишь при последующем ухудшении, которое, к сожалению, миновать никому не удаётся и которое характеризуется появлением постуральных расстройств (III-стадия), ставится вопрос о назначении дофасодержащего препарата.
Жёстких критериев, указывающих на оптимальное время начала лечения леводопой или дофасодержащими препаратами, не существует. Известен лишь принцип, согласно которому не следует торопиться с ранним назначением леводопы, как и не следует быстро форсировать её дозу, добиваясь по возможности отсрочки её применения. Полезно ориентироваться при этом и на возраст пациента. Если позволяет состояние больного, лучше не начинать лечение леводопой у лиц моложе 60-70 лет. У пожилых же пациентов с болезнью Паркинсона средством выбора при лечении даже начальных стадий заболевания являются дофасодержащие препараты (обычно мадопар или наком), к которым, в случае такой необходимости, добавляются ДА-агонисты, ингибиторы МАО, ингибиторы КОМТ и другие средства.
Лечение последующих этапов болезни:
- Увеличение дозы мидантана, юмекса и (или) ДА-агонистов.
- Назначение дофасодержащего препарата
Основные ориентиры в выборе дозы дофасодержащего препароата:
- Откликаемость пациента на предложенную (минимальную) дозу
- Улучшение показателей его адаптированности в быту и на работе
Как видно из таблицы, основным ориентиром в выборе дозы дофасодержащего препарата служит откликаемость больного на предложенную минимальную дозу мадопара (накома, дуэллина, сталево и т. д.), а также её переносимость. При выраженной клинической картине слишком низкая доза (например, четверть таблетки мадопара-250) может оказаться настолько недостаточной для данного пациента, что её эффект может остаться просто незамеченным как пациентом, так и врачом. Как правило, первая (стартовая) доза мадопара составляет 125 мг в день (одна капсула или половина таблетки мадопара-250). Иногда этой дозы вполне достаточно, чтобы удовлетворительно компенсировать больного или вернуть ему состояние более или менее приемлемой адаптации. Главный и вполне достаточный повод для любого увеличения дозы дофасодержащего препарата всегда заключается только в ухудшении адаптированности больного на работе и в быту.
Таким образом по мере прогрессирования заболевания арсенал используемых антипаркинсонических средств, как правило, расширяется и большинство больных получает комплексное лечение, которое заключается в той или иной комбинации вышеупомянутых препаратов. Все они не только хорошо сочетаются, но и потенцируют эффект друг друга. Правда при этом повышается стоимость такого лечения.
На ранних и, особенно на последующих этапах течения заболевания полезно учитывать также, какой из кардинальных симптомов паркинсонизма (акинезия, ригидность или тремор) является ведущим в клинической картине. Если составить таблицу, в которой напротив каждого из перечисленных симптомов расположить ряд антипаркинсонических препаратов, начиная с самого эффективного и кончая наименее действенным по отношению к нему, то такие ряды примут весьма характерный вид.
Основные симптомы паркинсонизма и сравнительная эффективность антипаркинсонических препаратов:
Акинезия: леводопа > ДА-агонисты > амантадины > холинолитики > юмекс
Ригидность: леводопа > ДА-агонисты > холинолитики > амантадины > юмекс
Тремор*: леводопа > холинолитики > ДА-агонисты > амантадины > юмекс
* Имеется в виду тремор покоя. По отношению к тремору действия (постуральному и кинетическому) более эффективным препаратом является обзидан. Последний обычно сочетается с другими вышеупомянутыми антипаркинсоническими средствами. В целом все антипаркинсонические препараты менее эффективны по отношению к тремору, чем к акинетико-ригидному синдрому. Тремор – особая проблема, требующая специального обсуждения.
Холинолитики (антихолинергические препараты) становятся менее популярными в лечении Болезни Паркинсона. Их побочные эффекты, ограниченная эффективность и целый ряд серьёзных противопоказаний, в том числе ятрогенное снижение когнитивных функций, делает их применение при болезни Паркинсона весьма ограниченным. Не рекомендуется их назначение у лиц старше 50-60 лет. Лишь у пациентов молодого возраста на ранних этапах заболевания при хорошей откликаемости и переносимости становится оправданным их применение.
Таким образом решение вопроса о сроках начала лечения, стартовой дозе препарата и последующего её титрования, включения в схему лечения других антипаркинсонических средств решается, как уже говорилось выше, строго индивидуально с учётом синдромальных особенностей паркинсонизма, возраста больного, характера его профессиональной деятельности и, что иногда очень важно, отношения самого пациента к своей физической несостоятельности, его психологической реакции на заболевание и действия врача. Описанная выше стратегия лечения ранних стадий болезни Паркинсона допускает, следовательно, возможность выбора в решении обсуждаемых вопросов, что и определяет принципиальную возможность индивидуального подхода к каждому конкретному пациенту, без чего невозможно эффективное лечение и сотрудничество с ним.
Что касается нефармакологического подхода к лечению (социальная поддержка и психотерапия; советы по режиму двигательной активности и профессиональной деятельности; характеру питания и т.д.), то оно уместно на всех стадиях этого заболевания, а некоторые из нефармакологических подходов могут применяться и на самых ранних его этапах. Важно разъяснить больному, что ему одинаково нежелательны как избыточная физическая активность, так и чрезмерное избегание её. Оптимальным будет для него сохранение на прежнем уровне того режима двигательной активности (впрочем как и психической), к которой он привык. Сохранение привычного темпа жизни и тех стереотипов, которые были ему свойственны до болезни, и стремление удержать свою активность на прежнем уровне – вот та стратегия, которой должен придерживаться пациент.
Нефармакологическое лечение:
- Социальная поддержка и психотерапия
- Диета
- ЛФК, массаж, физиотерапия
- Лекарственные каникулы
- Фототерапия
- Депривация сна
- Электросудорожная терапия
- Транскраниальная магнитная стимуляция
- Физическая активность
- Хирургическое лечение
- Приспособления, улучшающие качество жизни
- Психотерапия
Здесь особенно важное значение придаётся рекомендациям по физической активности. На ранних стадиях заболевания применяются физические нагрузки, уровень которых может быть достаточно высоким и «предполагает преодоление внешних препятствий»:
- Ходьба через дверной проём
- Адаптированные занятия карате или другими видами бойцовских искусств
- Танцы (все формы)
- Игры с мячом
- Передвижение по пересечённой местности (в том числе на лыжах)
- Хорошо структурированная, «мягкая» аэробика.
На последующих этапах заболевания физическая нагрузка должна быть дозированной; здесь она уже «не предусматривает преодоления внешних препятствий и значительных усилий»:
- Обычная ходьба
- Ходьба на месте
- Тренажёры, обладающие низким сопротивлением
- Упражнения для стоп и подъём по ступенькам
- Имитация гребли на тренажёре
- Плавание
Основные двигательные симптомы, на которые нацелен тренинг, включают: ригидность, гипокинезию, нарушения походки, нарушения устойчивости и позы, подвижность в постели. Превентивно применяются также дыхательные упражнения (на поздних этапах болезни им свойственна гиповентиляция и пневмония становится опасной для них).
Используется и такие программы физической активности, которые требуют участия специально подготовленного методиста:
- Релаксирующие и мобилизирующие техники
- Групповые занятия
- Тренинг с мультисенсорным воздействием
- Реабилитация нарушений ходьбы (ходьба в толпе, через дверной проём, по разным поверхностям, медленная и быстрая ходьба, ходьба с разной длиной шага и т.д.)
- Упражнения, направленные на тренировку устойчивости
Функциональный тренинг, включающий манипуляции с окружающими предметами, ритмическая физическая нагрузка и т.д. уменьшают не только гипокинезию, ригидность и походку, но и достоверно снижают такие показатели как баллы в шкале UPRDS, улучшают когнитивные функции и настроение.
Широко используются различные приспособления, улучшающие качество жизни. Эти мероприятия в англоязычной литературе получили даже специальное название «модификации окружающей среды в целях безопасности и комфорта»
В некоторых случаях для больного становится особо актуальной симптоматическая терапия других (в том числе недвигательных) симптомов и синдромов. Имеются в виду депрессия, дизартрия, сиалорея, боли, запоры, нарушения поведения во время ночного сна и при пробуждениях, пароксизмы профузного гипергидроза и др. Некоторые из этих симптомов иногда выходят на передний план в клинической картине и становятся главными дезадаптирующими проявлениями, снижающими качество жизни.
Перечень отдельных симптомов и синдромов, которые могут потребовать дополнительного симптоматического лечения:
- Депрессия и (или) тревога
- Дизартрия и (или) дисфагия
- Сиалорея
- Тремор действия
- Болевой синдром
- Запоры
- Расстройства поведения, связанные с быстрым сном
- Пароксизмы профузного гипергидроза
- Дневная сонливость
- Инсомния
- Сонные апноэ
- Синдром беспокойных ног
- Симптомы периферической вегетативной недостаточности*, в том числе сексуальная дисфункция
- Постуральные нарушения и падения*
* Симптомы, которые чаще встречаются на последующих этапах болезни.
Лечение различных проявлений болезни Паркинсона может потребовать привлечения терапевта, психолога, психотерапевта, логопеда и врачей других специальностей. Их усилия могут способствовать более эффективному лечению, улучшению качества жизни и иногда — снижению дозы некоторых лекарственных антипаркинсонических средств.
Наконец, дополнительная фармакотерапия недофаминергическими средствами, включая препараты с нейропротекторными свойствами; антиглютаматные (NMDA-антагонисты) и антиапоптозные средства; антиоксиданты; средства, улучшающие метаболизм в мозге; нейротрофические факторы; иммуномодуляторы, проводится обычно регулярными повторными курсами как вспомогательная, но стратегически важная лекарственная терапия. И хотя многие представители этих фармакологических групп препаратов по своей эффективности оставляют желать лучшего, именно с ними связывают перспективы более успешной терапии болезни Паркинсона в будущем.
При лечении сопутствующих, в том числе соматических, заболеваний больному нежелательно назначение препаратов с нейролептическими свойствами и блокаторов кальциевых каналов.
Основные направления в выборе недофаминергических препаратов:
Нейропротекторная (помимо мидантана, юмекса и ДА-агонистов), общеукрепляющая (и симптоматическая) терапия:
- Антиглютаматные (антиэксайтотоксические) средства
- Средства, улучшающие метаболизм в мозге
- Антиоксиданты
- Другие (витамины С и Е, альфа-липоевая кислота и др.)
Ранние побочные эффекты дофаминергических средств (тошнота, рвота, анорексия, ортостатическая гипотензия, реже – другие симптомы) преодолеваются изменением (снижением) рекомендованной дозы, советами по диете, реже – сменой препарата или назначением дополнительных лекарственных препаратов. Как правило ранние побочные эффекты не столь трудны для коррекции, как поздние побочные эффекты, и в большинстве случаев удаётся адаптировать к ним пациента, не прибегая к отмене антипаркинсонического средства.
Наиболее часто встречающиеся побочные эффекты дофаминергических препаратов на ранних этапах лечения:
- Тошнота,
- Рвота
- Анорексия
- Ортостатическая гипотензия
- Инсомния
- Другие
Вопросы хирургического лечения болезни Паркинсона с применением конструктивных и деструктивных методов редко становятся актуальными на ранних её стадиях и чаще всего обсуждаются на более поздних этапах, когда фармакотерапия перестаёт справляться с возложенными на неё задачами и теряет свою эффективность.
Оценивая новые терапевтические подходы, всегда полезно помнить о незримом присутствии плацебо-эффекта, который реализуется, как недавно было показано, при участии тех же дофаминергических систем мозга и имеет место при всех заболеваниях, в том числе и при болезни Паркинсона. Эти больные нуждаются в адекватной психотерапии и социальной поддержке, организации специальных обществ и интернет-сайтов, которых уже достаточно много и где они могут получить ответы на свои вопросы.
Комментарии
(видны только специалистам, верифицированным редакцией МЕДИ РУ)
Глубокое дыхание
Цель: добиться упражнением более глубокого дыхания.
В положении сидя. Положите руки на живот. Сделайте медленный глубокий вдох через нос, почувствуйте как расширяется грудная клетка и как бы «надувается» живот. Затем медленно, считая до 5, выдыхайте воздух через рот, как при задувании свечи. Повторите 10 раз. В положении стоя. Подойдите к стенке. Встаньте так, чтобы всей спиной и поясницей Вы чувствовали бы стенку или другую вертикальную поверхность: шкаф, дверь и т.д. Поднимите руки вверх и, касаясь ими стены, сделайте глубокий вдох; при выдохе опускайте руки вниз и перекрещивайте их перед грудью и животом так, чтобы кисть правой руки взялась за локоть левой руки и наоборот. Повторите 10 раз.
Упражнение для улучшения осанки
Цель: научиться регулировать напряжение мышц шеи, туловища, чтобы противодействовать формированию «согбенной позы».
Встаньте спиной к стене, так, чтобы затылок, лопатки, ягодицы, бедра и голени касались стены; руки располагаются вдоль тела, ладони упираются в стену. Постарайтесь с напряжением «вжаться» в стену (до счета 5), а потом следует расслабиться и отдохнуть, сколько Вам потребуется. Повторяйте упражнение несколько раз, старайтесь «не сбивать» дыхания. Исходное положение, как и в предыдущем упражнении. Оставаясь «прилипшим» к стене затылком, спиной, ягодицами и ладонями присядьте на корточки «скользя» спиною по стене. Если Вам трудно потом подняться, поставьте рядом стул или возьмите палку, на которую можно опереться. Встаньте лицом к стене так, чтобы одна щека, повернутая в сторону, грудная клетка и живот, бедра как бы «прилипли» к стене. Раскиньте руки на уровне плеч и расположите их так, чтобы ладони «прилипли» к стене. Поднимайте «прилипшие» к стене ладони кверху над головой. Когда ладони над головой — делайте выдох, когда они возвращаются на уровень плеч — делайте вдох. Упражнение делаете до ощущения приятной усталости.
«Скручивание туловища»
Цель: улучшение подвижности мышц шеи, плеч, туловища. В положении сидя или стоя положите ладони на плечи или за шею. Поворачивайте голову, шею и туловище сначала в одну, а потом в другую сторону, как можно больше. Вы должны почувствовать легкое напряжение мышц туловища. Повторите 10 раз.
Прогибания туловища
Цель: улучшение осанки и улучшение подвижности в грудном и поясничном отделе позвоночника.
Сидя на стуле положите ладони на колени, наклонитесь вперед, после чего, выгните спину дугой, расправьте плечи. Затем сядьте прямо. Повторите 10 раз.
Сидя на стуле поместите кисти рук на область поясницы («возьмите себя за поясницу»). Прогнитесь в пояснице, выпятив грудь вперед и расправив плечи, считая до «20». Затем сядьте прямо. Повторите 10 раз.
Упражнение для мышц брюшного пресса
Цель: укрепление мышц брюшного пресса.
Лежа на спине (на полу, на кровати), согните ноги в коленях, поставив стопы на пол (кровать). Медленно вытяните руки вперед и садитесь, приподнимая плечи и голову (при этом поясница касается пола) столько раз, на сколько у Вас хватит сил, не ‘сбивая дыхания». Коснитесь руками коленей. Затем вернитесь в исходное положение. Повторите 10 раз.
«Мостик»
Цель: укрепление мышц туловища, бедер и тренировка поворотов в постели. Лежа на спине, согните ноги в коленях, поставив стопы на пол (кровать), поднимите таз, опираясь на стопы и на плечи, повернитесь налево и направо. Повторите 10 раз.
Отжимания
Цель: растяжение плечевых мышц и улучшение позы. Встаньте лицом в угол комнаты. Упритесь руками в обе стенки и наклонитесь к углу, согнув руки в локтях так, чтобы Вы почувствовали напряжение мышц. При выполнении наклона не отрывайте стопы от пола. Наклонившись и продолжая упираться руками в стены, посчитайте до 20. Затем вернитесь в исходное положение. Повторите 10 раз.
Круговые движения и наклоны туловища Цель: улучшение подвижности мышц туловища. Исходное положение стоя, ноги — на ширине плеч, руки — на талии. Выполняйте круговые движения туловищем (как будто вертите обруч), а также наклоны кпереди, кзади, в стороны. Повторите по 10 раз в каждую сторону. Упражнения для мышц шеи и надплечья Повороты головы в стороны Цель: улучшение подвижности в шейном отделе позвоночника. В положении сидя или стоя медленно поворачивайте голову из стороны в сторону, стараясь при поворотах смотреть за плечо. Повернув голову, удерживайте её в таком положении, считая до 5. Вы должны почувствовать легкое напряжение мышц шеи. Повторите 10 раз.
Наклоны головы в стороны
Цель: улучшение подвижности в шейном отделе позвоночника. В положении сидя. Медленно наклоняйте голову в стороны, поочередно к каждому плечу. Во время наклонов старайтесь не поворачивать голову, смотрите вперед. При каждом наклоне Вы должны почувствовать легкое напряжение («растяжение») мышц шеи. Выполняйте по 10 наклонов в каждую сторону.
Наклоны головы вперед и назад
Цель: улучшение осанки и уменьшение фиксированного сгибательного положения головы.
В положении сидя или стоя. Разогнуть шею и выдвинуть подбородок вперед.
Затем вернитесь в исходное положение. Повторите 10 раз. Опустить голову и коснуться подбородком груди, вернуть голову в исходное положение. Повторите 10 раз. После этого медленно откиньте голову назад (если Вы выполняете это движение стоя, лучше подстраховаться, удерживаясь за крепкий неподвижный предмет или скобу на стене). Откинув голову назад постарайтесь расслабить мышцы шеи и «почувствовать это положение». Оно должно противодействовать фиксированному положению шеи в позе сгибания.
Упражнения для мышц плечевого пояса
Упражнение для попеременного напряжения и расслабления мышц верхнего плечевого пояса («молитва»)
Цель: добиться тренировкой напряжения и расслабления мышц верхнего плечевого пояса.
В положении сидя или стоя соедините руки, сложив ладони друг с другом.
Напрягите руки, что есть мочи, чтобы ладони упирались друг в друга. Просчитайте до «20». Потом расслабьте руки, «бросьте» их вниз. Повторите 5-10 раз. Постарайтесь зафиксировать в памяти свои ощущения во время напряжения рук и во время их расслабления. Ощущение расслабления попробуйте воспроизвести при нарастании скованности. Разведение плеч («расправить плечи»)
Цель: увеличение объема движений в суставах верхнего плечевого пояса. В положении сидя или стоя согните руки в локтях и отведите локти назад, приблизив друг к другу лопатки. Удерживайте их в таком положении, считая до пяти. Затем расслабьтесь и верните руки в исходное положение. Повторите 10 раз.
Круговые движения в плечевых суставах
Цель: увеличение объема движений в плечевых суставах. В положении сидя или стоя производите круговые движения плечами (плечо движется вверх, назад, вниз и вперед). Выполняйте вместе или поочередно каждым плечом по 5 раз. Затем повторите круговые движения в противоположную сторону (вниз, вперед, вверх, назад).
Упражнение с палкой
1) подъем и опускание
Цель: увеличение объема движений в плечевых суставах. В положении сидя или стоя возьмите обеими руками деревянную палку (трость) длиной около 1 метра и поднимите до уровня груди. Затем попробуйте поднять палку над головой. Далее опустите руки до уровня груди и затем опустите руки на колени.
Повторите 10 раз.
2) «круги»
Цель: увеличение объема движений в плечевых суставах. В положении сидя. Держа палку обеими руками на уровне груди, выполняйте круговые обороты («рисуя перед собой круг»), плавно сгибая и выпрямляя руки в локтях. Повторите 10 раз в каждую сторону.
«Вы на байдарке»
Цель: увеличение объема движений в плечевых и локтевых суставах.
В положении сидя, держа палку обеими руками на уровне груди, двигайте палкой то одной, то другой рукой, имитируя движения веслом байдарке. Повторите 10 раз.
В положении сидя, держите палку руками горизонтально на уровне бедер. Поднимите правый конец палки вверх в направлении правого плеча, при этом лозая рука остается неподвижной, з палка располагает ся диагонально по отношению к телу. Опустите палку в исходное положение, теперь выполните упражнение, поднимая левый конец палки левой рукой. Повторите по 5 раз в каждую сторону.
Упражнение для рук
Цель: улучшение подвижности в локтевых и лучезапястных суставах. В положении сидя положите кисти на бедра, ладонями вниз. Затем поверните руки ладонями вверх. Начинайте эти попеременные движения в медленном темпе, затем постепенно увеличивайте темп движений. Повторите 10 раз. Можете при этом «прихлопывать» кистями, отбивая удобный для Вас ритм движений.
Круговые движения кисти
Цель: улучшение подвижности в лучезапястных суставах. В положении сидя, медленно выполняйте круговые вращения кисти одной руки в лучезапястном суставе. Выполняйте по пять оборотов в каждую сторону. Затем выполните круговые вращения кисти другой руки. При необходимости, для облегчения движений кисти одной руки можете фиксировать это предплечье другой рукой.
Упражнение для пальцев рук
Цель: улучшение подвижности пальцев.
В положении сидя или стоя, поочередно дотрагивайтесь большим пальцем до 2, 3, 4 и 5 пальцев. Продолжайте упражнение, стараясь увеличить темп движений. Повторите 10 раз.
Упражнения для мышц нижнего пояса конечностей Прогибания в поясничном отделе позвоночника Цель: улучшение подвижности мышц поясницы и бедер. Лягте на живот. Расслабьтесь на 3-5 минут. Затем попытайтесь приподнять верхнюю половину туловища, опираясь на локти и стараясь прогнуться в пояснице. Оставайтесь в таком положении, считая до «20». Затем вернитесь в исходное положение и расслабьтесь. Повторите 10 раз.
Упражнение для мышц бедер (разведение бедер)
Цель: укрепление мышц бедер
Лежа на спине, согните ноги в коленях, поставив стопы на пол (на кровать). Разведите бедра и колени в стороны, соединив подошвы. Удерживайте ноги в таком положении, считая до «20». Вы должны почувствовать легкое напряжение мышц внутренней поверхности бедер. Затем верните ноги в исходное положение. Повторите 10 раз.
Повороты бедер в положении лежа
Цель: развивает гибкость мышц туловища и бедер. Лежа на спине (на полу, на кровати), согните ноги в коленях, поставив стопы на пол (кровать). Наклоняйте колени обеих ног в стороны, стараясь коснуться ими пола (кровати). Наклонив колени, удерживайте их в таком положении, считая до 20. Повторите упражнение с наклоном 10 раз в каждую сторону.
Подъем прямой ноги
Цель: укрепление мышц бедер и голеней.
Лежа на спине (на полу), согните одну ногу в колене, другую — держите выпрямленной (обе ноги касаются пола). Поднимите выпрямленную ногу так высоко, как только можете, стараясь не сгибать её в колене. Затем медленно опустите ногу на пол. Повторите 10 раз (каждой ногой).
Полуприседания
Цель: укрепление икроножных мышц и мышц бедра.
Стойте прямо, опираясь одной рукой на спинку стула, ноги — вместе. Медленно приседайте, сгибая ноги в коленях, стараясь держать при этом спину прямой. Затем вернитесь в исходное положение. Повторите 10 раз.
Сгибание ног
Цель: укрепление мышц бедер и голеней.
Лежа на спине, согните правую ногу в колене, левую — держите выпрямленной. Возьмите левой рукой колено правой ноги и потяните согнутую ногу влево. Удерживайте ногу в таком положении, считая до «20». Повторите 10 раз в каждую сторону. Повторите упражнение с согнутой левой ногой.
Лягте на живот. Согните одну ногу в колене, пытаясь дотянуться пяткой до задней поверхности бедра. Вы должны почувствовать легкое напряжение мышц задней поверхности бедер. Затем верните ногу в исходное положение. Повторите 10 раз каждой ногой.
Упражнения для улучшения движений в коленных суставах
Цель: улучшение подвижности в коленных суставах и увеличение силы в ногах.
Сидя на стуле, разогните одну ногу в коленном суставе, затем верните в исходное положение. Повторите каждой ногой 10 раз. Сидя на стуле, поднимите одну ногу и положите её на маленький стульчик (табурет). Затем положите руки на колено выпрямленной ноги и потянитесь вперед. Вы должны почувствовать легкое напряжение мышц задней поверхности ноги. Оставайтесь в этом положении, считая до 20. Затем расслабьтесь. Повторите упражнение 5 раз.
Напряжение и расслабление мышц бедра и голени Цель: укрепление мышц бедра и икроножных мышц. Станьте боком к спинке стула и обопритесь на неё рукой. Поставьте одну ногу вперед на 50 см, а другую поставьте кзади. Теперь согните выдвинутую вперед ногу в колене и, постепенно опускайтесь, перенося тяжесть тела на выдвинутую и согнутую в колене ногу. Когда Вы полностью «присядете» на выставленную вперед ногу постарайтесь почувствовать напряжение её мышц и растяжение мышц «оставленной» сзади ноги. Оставайтесь в таком положении, считая до 20, затем расслабьтесь, и вернитесь в исходное положение. Повторите по 5 раз (каждой ногой).
Подъем на носках
Цель: укрепление икроножных мышц.
Стойте прямо, опираясь руками на спинку стула. Приподнимайтесь на носках.
Повторите 10 раз.
Упражнения для мышц лица
Эти упражнения целесообразно выполнять перед зеркалом. Цель: увеличение объема движений мышц лица, улучшение мимики.
Попробуйте изобразить различные эмоции: радость, удивление, гнев и др. Сожмите губы, затем растяните их широко так, чтобы максимально разошлись углы рта, скажите с напряжением слово «сы-ы-ыр». Задерживайте каждое движение на несколько секунд.
Поднимайте и опускайте брови, нахмурьтесь как можно сильнее; поднимите брови и раскройте глаза и выразите крайнее удивление. Высуньте язык и медленно двигайте кончиком языка от одного угла рта до другого.
Откройте рот и кончиком языка проведите круговым движением по губам.
Некоторые дополнительные советы, которые помогут Вам преодолеть затруднения в повседневной двигательной активности Ходьба Здоровый человек не задумывается о том, как у него совершается ходьба. У больного с болезнью Паркинсона ходьба затруднена из-за скованности и замедления движений.
Когда Ваш врач и Вы программируете ЛФК-упражнения для улучшения ходьбы, Вы вместе должны подумать о следующем:
-
Вам следует определить («прочувствовать») удобный для Вас ритм и темп ходьбы. Не стесняйтесь командовать себе «левой-правой» или «раз-два-три-четыре».
-
Никто, кроме Вас, не знает, какой ритм и темп ходьбы является для Вас наиболее подходящим. Определяйте темп и ритм сами таким, чтобы это по возможности не отличалось от ходьбы здорового человека. А для этого не следует, во-первых, спешить, а во-вторых, не следует идти медленнее, чем Вы можете.
-
При выполнении любых упражнений ЛФК старайтесь «поймать и почувствовать» нужный и подходящий для Вас темп и ритм ходьбы.
-
Не щадите себя, заставляйте себя ходить как можно дальше и лучше.
-
Следите за своей ходьбой.Вы должны преодолеть «шаркающую» походку. Для этого достаточно выбрать нужный темп и ритм ходьбы. Пусть «шаркающие» звуки Вас самого раздражают. Добивайтесь бесшумной походки. Занимаясь упражнениями ЛФК, уделите этому вопросу особое внимание.
-
При ходьбе не забывайте о тех затруднениях, которые готовит Вам неровная дорога. Будьте внимательны. Замечайте все неровности и другие неудобные особенности дороги, по которой Вы держите свой путь.
-
Все это особенно важно, если Вы несете домой покупки — Вы можете при падении получить травмы и повредить то, что Вы несете.
Занимаясь ЛФК, посвятите должное внимание и время тренировке ходьбы.
Равновесие
Если у Вас затруднение движений сопровождается нарушением равновесия, то при выполнении программы ЛФК этому должно быть уделено специальное внимание. Такие тренировочные упражнения, конечно, лучше отработать дома — в комнатах и коридорах Вашей квартиры.
Выполнение движений, обеспечивающих хорошее равновесие, требует целого ряда условий:
-
Абсолютное внимание — Вы должны строго следить за дорогой, по которой Вам предстоит пройти. Если это в квартире — то перед Вами пол, покрытый лаком, или линолеум с нежелательной лужей от случайно пролитого Вами чая, или плиточное покрытие пола.
-
Во всех случаях все особенности Вашего передвижения -будь это дома или на улице, Вы — должны принимать во внимание и учитывать с целью своей безопасности.
-
Для отработки мер, обеспечивающих Ваше равновесие во время ходьбы, следует тренироваться в специальных устройствах, которые у спортсменов называются «параллельные брусья», или пользоваться Зх-4х-опорным «козелком», или — идеально — палкой. Все трудности, сопровождающие Вашу ходьбу, особенно на неровной дороге или на лестнице, должны быть преодолены путем многократных тренировок.
-
В домашней обстановке следует тренировать свое равновесие в условиях «выключения зрения» (зрительного контроля). Это следует делать только при наличии в Вашей квартире специально укрепленных на стене перил (деревянная или металлическая планка на стене).
-
Все упражнения по поддержанию хорошего качества ходьбы и равновесия должны осуществляться ежедневно.
Речевые упражнения
В связи с нарушением нормальной функции речедвигательной мускулатуры бывают затруднения речи. При этом Ваши родные и близкие иногда перестают Вас понимать. Это рождает взаимное раздражение, а иногда и ссоры. Первое, что следует сделать — Вы вместе со своим врачом должны объяснить своим близким Ваши трудности и, тем самым, снять взаимное раздражение и недопонимание.
В то же время, в программу ЛФК входят и упражнения по улучшению речи. Идеально, если Вы начнете заниматься со специалистом-логопедом. Но и в том случае, если нет такой возможности, Вы можете сами заниматься ЛФК для улучшения речи. Для этого есть несколько возможностей и вариантов. Самое главное — и это никто не сделает, кроме Вас — Вы должны определить оптимальный темп и ритм речи.
Это можно сделать с помощью разных упражнений. Первое — Вы берете свою любимую книгу и начинаете читать вслух. При этом Вы выбираете удобный для Вас ритм и темп речи. Второе — Вы пытаетесь повторить текст за диктором радио и телевидения. Конечно, в этом случае за образец Вы должны выбрать спокойного диктора, который говорит в нормальном темпе.
Третье — целый ряд текстов разговорного характера Вы должны отрепетировать заранее и при необходимости выговаривать их в удобном для Вас ритме. В любом случае, Вы никогда не должны стесняться, и предупредите своего собеседника, что Вы говорите очень медленно и, кстати говоря, пусть он приспосабливается к ритму и темпу разговора, который удобен Вам.
Письмо
В связи с особенностями двигательных нарушений при болезни Паркинсона может нарушаться и письмо. Слова и буквы могут стать неразборчивыми, и тогда написанное не удастся прочесть, в некоторых случаях даже самому больному.
Начиная писать строку, больной обычно пишет удовлетворительно. Но по мере продолжения написания этой строки почерк становится все более и более неразборчивым. И в этих случаях нужна «ЛФК почерка». Чему она должна быть подчинена? Опять-таки отработке индивидуального темпа и ритма письма. Напоминаем, что Вы в начале строки пишете удовлетворительно, и только потом буквы становятся неразборчивыми. Поэтому надо резко снизить темп написания письма, записок и других рукописных текстов. Однако, в этих условиях написание письма (или какого-то иного текста) может превратиться в тяжелую работу, когда текст рождается «через час по чайной ложке». В этом случае Вам следует воспользоваться пишущей машинкой, но еще лучше печатать текст на клавишах компьютера. Не такая уж это сложная наука, чтобы Вы не овладели печатанием текста на компьютере, ведь там достаточно легкого касания, а на «выходе» получается идеальный текст, напечатанный любым заданным шрифтом.
В нашем центре есть возможность получить все необходимое лечение, проконсультироваться с врачом.
