Изопринозин (Isoprinosine) инструкция по применению
📜 Инструкция по применению Изопринозин
💊 Состав препарата Изопринозин
✅ Применение препарата Изопринозин
📅 Условия хранения Изопринозин
⏳ Срок годности Изопринозин
Описание лекарственного препарата
Изопринозин
(Isoprinosine)
Основано на листке-вкладыше препарата, утверждено компанией-производителем
и подготовлено для печатного издания справочника Видаль 2019 года.
Дата обновления: 2023.08.03
Владелец регистрационного удостоверения:
Контакты для обращений:
ТЕВА
(Израиль)
Код ATX:
J05AX05
(Инозин пранобекс)
Активное вещество:
инозин пранобекс
(inosine pranobex)
BAN
принятое к употреблению в Великобритании
Лекарственная форма
| Изопринозин |
Таб. 500 мг: 20, 30 или 50 шт. рег. №: П N015167/01 |
Форма выпуска, упаковка и состав
препарата Изопринозин
Таблетки белого или почти белого цвета, продолговатые, двояковыпуклые, с риской на одной стороне; без запаха или с легким аминовым запахом.
Вспомогательные вещества: маннитол — 67 мг, крахмал пшеничный — 67 мг, повидон К30 — 10 мг, магния стеарат — 6 мг.
10 шт. — блистеры (2) — пачки картонные×.
10 шт. — блистеры (3) — пачки картонные×.
10 шт. — блистеры (5) — пачки картонные×.
× дополнительно могут быть нанесены защитные наклейки.
Фармакологическое действие
Изопринозин — синтетическое комплексное производное пурина, обладающее иммуностимулирующей активностью и неспецифическим противовирусным действием. Восстанавливает функции лимфоцитов в условиях иммунодепрессии, повышает бластогенез в популяции моноцитарных клеток, стимулирует экспрессию мембранных рецепторов на поверхности Т-хелперов, предупреждает снижение активности лимфоцитарных клеток под влиянием глюкокортикостероидов, нормализует включение в них тимидина. Изопринозин оказывает стимулирующее влияние на активность цитотоксических Т-лимфоцитов и естественных киллеров, функции Т-супрессоров и Т-хелперов, повышает продукцию IgG, интерферона гамма, интерлейкинов (ИЛ)-1 и ИЛ-2, снижает образование провоспалительных цитокинов — ИЛ-4 и ИЛ-10, потенцирует хемотаксис нейтрофилов, моноцитов и макрофагов.
Препарат проявляет противовирусную активность in vivo в отношении вирусов Herpes simplex, цитомегаловируса и вируса кори, вирус Т-клеточной лимфомы человека тип III, полиовирусов, гриппа А и В, ЕСНО-вирус (энтероцитопатогенный вирус человека), энцефаломиокардита и конского энцефалита. Механизм противовирусного действия Изопринозина связан с ингибированием вирусной РНК и фермента дигидроптероатсинтетазы, участвующего в репликации некоторых вирусов. Усиливает подавленный вирусами синтез мРНК лимфоцитов, что сопровождается подавлением биосинтеза вирусной РНК и трансляции вирусных белков, повышает продукцию лимфоцитами интерферонов альфа и гамма, обладающих противовирусными свойствами.
При комбинированном назначении усиливает действие интерферона альфа, противовирусных средств ацикловира и зидовудина.
Фармакокинетика
Всасывание
После приема внутрь хорошо всасывается из ЖКТ. Cmax активного вещества в плазме крови определяется через 1-2 ч.
Метаболизм
Быстро подвергается метаболизму. Метаболизируется аналогично эндогенным пуриновым нуклеотидам с образованием мочевой кислоты, N-N-диметиламино-2-пропранолон метаболизируется до N-оксида, а пара-ацетамидобензоат — до o-ацилглюкуронид. Не обнаружено кумуляции препарата в организме.
Выведение
T1/2 составляет 3.5 ч для N-N-диметиламино-2-пропранолона и 50 мин — для пара-ацетамидобензоата. Выводится почками. Элиминация препарата и его метаболитов из организма происходит в течение 24-48 ч.
Показания препарата
Изопринозин
- лечение гриппа и других ОРВИ;
- инфекции, вызываемые вирусом Herpes simplex типов 1, 2, 3 и 4: генитальный и лабиальный герпес, герпетический кератит;
- опоясывающий лишай, ветряная оспа;
- инфекционный мононуклеоз, вызванный вирусом Эпштейна-Барр;
- цитомегаловирусная инфекция;
- корь тяжелого течения;
- папилломавирусная инфекция: папилломы гортани/голосовых связок (фиброзного типа), папилломавирусная инфекция гениталий у мужчин и женщин, бородавки;
- контагиозный моллюск.
Режим дозирования
Таблетки принимают после еды, запивая небольшим количеством воды.
Рекомендуемая суточная доза для взрослых и детей в возрасте 3 лет и старше (с массой тела от 15-20 кг) составляет 50 мг/кг массы тела в 3-4 приема (для взрослых — 6-8 таб./сут, для детей — по 1/2 таб. на 5 кг массы тела/сут).
При тяжелых формах инфекционных заболеваний доза может быть увеличена индивидуально до 100 мг/кг массы тела/сут, разделенных на 4-6 приемов. Максимальная суточная доза для взрослых 3-4 г/сут, для детей — 50 мг/кг/сут.
Продолжительность лечения при острых заболеваниях у взрослых и детей обычно составляет от 5 до 14 дней. Лечение необходимо продолжать до момента исчезновения клинических симптомов и в течение еще 2 дней уже при отсутствии симптомов. При необходимости длительность лечения может быть увеличена индивидуально под контролем врача.
При хронических рецидивирующих заболеваниях у взрослых и детей лечение необходимо продолжать несколькими курсами по 5-10 дней с перерывом в приеме в 8 дней.
Для проведения поддерживающей терапии доза может быть снижена до 500-1000 мг/сут (1-2 таб.) в течение 30 дней.
При герпетической инфекции взрослым и детям препарат назначают в течение 5-10 дней до исчезновения симптомов заболевания, в бессимптомный период — по 1 таб. 2 раза/сут в течение 30 дней для уменьшения числа рецидивов.
При папилломавирусной инфекции взрослым препарат назначают по 2 таб. 3 раза/сут, детям — по 1/2 таб. на 5 кг/массы тела/сут в 3-4 приема в течение 14-28 дней в виде монотерапии.
При рецидивирующих остроконечных кондиломах взрослым препарат назначают по 2 таб. 3 раза/сут, детям — по 1/2 таб. на 5 кг/массы тела/сут в 3-4 приема, либо в качестве монотерапии или в комбинации с хирургическим лечением в течение 14-28 дней, далее с трехкратным повторением указанного курса с интервалами в 1 месяц.
При дисплазии шейки матки, ассоциированной с вирусом папилломы человека, назначают по 2 таб. 3 раза/сут в течение 10 дней, далее проводят 2-3 аналогичных курса с интервалом 10-14 дней.
Побочное действие
Частота развития побочных эффектов после применения препарата классифицирована согласно рекомендациям ВОЗ: часто (≥1%, <10%), иногда (≥0.1%, <1%).
Со стороны ЖКТ: часто — тошнота, рвота, боль в эпигастрии; иногда — диарея, запор.
Со стороны печени и желчевыводящих путей: часто — временное повышение активности трансаминаз и щелочной фосфатазы в плазме крови, повышение концентрации мочевины в плазме крови.
Дерматологические реакции: часто — зуд.
Со стороны нервной системы: часто — головная боль, головокружение, слабость; иногда — сонливость, бессонница.
Со стороны мочевыделительной системы: иногда — полиурия.
Со стороны опорно-двигательного аппарата и соединительной ткани: часто — боль в суставах, обострение подагры.
Противопоказания к применению
- мочекаменная болезнь;
- подагра;
- аритмии;
- хроническая почечная недостаточность;
- детский возраст до 3 лет (масса тела до 15-20 кг);
- повышенная чувствительность к компонентам препарата.
Применение при беременности и кормлении грудью
Безопасность применения Изопринозина при беременности и в период лактации не установлена, поэтому применение препарата не рекомендуется.
Применение при нарушениях функции печени
После 4 недель применения целесообразно каждый месяц проводить контроль функции печени (активность трансаминаз).
Применение при нарушениях функции почек
Противопоказан при хронической почечной недостаточности, мочекаменной болезни.
После 4 недель применения целесообразно каждый месяц проводить контроль функции почек (уровень креатинина, мочевой кислоты).
Применение у детей
Противопоказание: детский возраст до 3 лет (масса тела до 15-20 кг).
Особые указания
После 2 недель применения Изопринозина рекомендуется провести контроль содержания мочевой кислоты в сыворотке крови и в моче.
При длительном приеме после 4 недель применения целесообразно каждый месяц проводить контроль функции печени и почек (активность трансаминаз в плазме крови, уровень креатинина, мочевой кислоты).
Необходимо контролировать уровень мочевой кислоты в сыворотке крови при назначении Изопринозина в сочетании с препаратами, увеличивающими уровень мочевой кислоты или препаратами, нарушающими функцию почек.
Влияние на способность к управлению транспортными средствами и механизмами
Нет специальных противопоказаний.
Передозировка
Случаи передозировки Изопринозина не описаны.
Лекарственное взаимодействие
При одновременном применении иммунодепрессанты могут снижать эффективность Изопринозина.
Ингибиторы ксантиноксидазы и урикозурические средства (в т.ч. диуретики) могут способствовать риску повышения уровня мочевой кислоты в сыворотке крови пациентов, принимающих Изопринозин.
Условия хранения препарата Изопринозин
Препарат следует хранить в недоступном для детей месте при температуре не выше 25°C.
Срок годности препарата Изопринозин
Условия реализации
Препарат отпускается по рецепту.
Контакты для обращений
ТЕВА
(Израиль)

|
|
ООО «Тева» 115054 Москва, ул. Валовая, д. 35 |
Если вы хотите разместить ссылку на описание этого препарата — используйте данный код
Опыт применения Изопринозина при заболеваниях шейки матки на фоне папилломавирусной инфекции у подростков и молодых женщин
Статьи
Опубликовано в журнале:
«РУССКИЙ МЕДИЦИНСКИЙ ЖУРНАЛ»; ТОМ 16; № 19; 2008; стр. 1-4.
Л.И. Линаск, Е.Е. Григорьева
ГОУ ВПО «Алтайский государственный медицинский университет»
Комитет по делам здравоохранения администрации, Барнаул,
МУЗ «Детская городская поликлиника № 9», Барнаул
Последние десятилетия характеризуются высоким ростом вирусной инфекции, вследствие чего возрастает частота папилломавирусных поражений шейки матки. Вирус папилломы человека (ВПЧ) инициирует и поддерживает хронические воспалительные процессы нижнего отдела гениталий. Исследования отечественных и зарубежных авторов свидетельствуют о значимости вируса папилломы человека в развитии диспластических процессов шейки матки.
Главной особенностью ВПЧ-инфекции считают ее широкое распространение среди подростков и молодых женщин преимущественно до 25 лет [3]. Низкая сексуальная культура населения, частая смена половых партнеров, незащищенный секс, вредные привычки (курение, токсикомания, алкоголизм) увеличивают риск развития ВПЧ-инфекции, что способствует росту числа воспалительных заболеваний генитального тракта, нарушению репродуктивной функции, невынашиванию беременности и внутриутробного инфицирования плода, а также формированию цервикальной интраэпителиальной неоплазии шейки матки. Вместе с тем отмечено, что у подростков и молодых женщин происходит более быстрое самопроизвольное очищение (элиминация) от ВПЧ и регрессия имеющейся ВПЧ-ассоциированной патологии по сравнению с женщинами более позднего возраста. По результатам исследований, среднее время элиминации ВПЧ у подростков составляет 8 месяцев (CDC, 1999). По наблюдениям С.И. Роговской и В.Н. Прилепской (2006), в возрасте 18-25 лет этот период увеличивается до 1,5-2 лет у каждой второй пациентки. Локальные показатели инфицированности взаимосвязаны с другими генитальными инфекциями: трихомониазом, хламидиозом, микоуреаплазмозом, кандидозом и т.д. [7,8].
Большинство исследователей отмечают значительное разнообразие типов папилломавирусов. Чаще всего обнаруживается вирус 16 типа, следующим по частоте является вирус типа 18. На долю этих вирусов приходится около 50% от общего числа ВПЧ. Вирус папилломы человека может оказывать продуктивное (с образованием кондилом и папиллом) и непродуктивное действие на эпителий. Результатом непродуктивного действия являются внутриэпитеальные поражения, такие как цервикальная интраэпителиальная неоплазия, рак [3,11].
Наиболее уязвимым участком для воздействия вируса является зона трансформации — участок замещения цилиндрического эпителия плоским. Возможно, тропность ВПЧ к клеткам, претерпевающим метаплазию, связана с их повышенной чувствительностью к вирусной инфекции [9,11], поэтому наличие эктопии и других заболеваний на фоне вирусной инфекции является отягощающим обстоятельством для развития рака шейки матки.
Многообразие типов вирусов, возможность вызывать как продуктивное, так и непродуктивное действие на эпителий, формирование различных патологических процессов на шейке матки и наружных половых органах, сочетание вирусов с другими инфекционными агентами требуют дифференцированного подхода к консервативному лечению и избирательной оценке необходимости инвазивных методик.
По результатам исследований Е.Б. Рудаковой (2001), частота псевдоэрозий в структуре гинекологической заболеваемости женщин разных возрастных групп составляет 38,8%. При наличии гинекологических заболеваний этот процент повышается до 49,2, а у подростков и нерожавших женщин до 24 лет составляет от 52,2 до 90%. Наряду с нарушением гормонального баланса, воспалением, травмой, в генезе псевдоэрозий шейки матки существенное значение имеет нарушение местного иммунитета. Авторами доказана роль местного иммунитета в защите от возникновения и прогрессирования рака шейки матки.
По мнению В.А. Головановой и соавт. (1998), высокая частота патологии шейки матки у подростков и юных женщин связана с биологической незрелостью шейки матки, небольшим промежутком времени между менархе и началом половой жизни, ранним половым дебютом, наличием более 5 половых партнеров, что может стать фактором риска развития цервикальной интраэпителиальной неоплазии. Значимыми факторами риска для возникновения папилломавирусной инфекции являются эктопия и бактериальный вагиноз.
Комплексная диагностика ВПЧ-инфекции применительна к патологии шейки матки, хорошо разработана и предполагает использование следующих методов: клинико-визуальный, кольпоскопия, ВПЧ-тест и один из морфологических методов (цитологический -РАР-тест или гистологическое исследование прицельно взятого биоптата шейки матки).
Несмотря на расширение диапазона методов лечения (химио-, крио-, лазеро-, электродеструкция), которые применяются при доброкачественных заболеваниях шейки матки, не существует единых подходов к выбору метода и значимых критериев преимущества одной методики перед другой. Эффективность терапии во многом зависит от выбора метода лечения, использования иммунокорригирующей терапии и целесообразности комбинированного лечения с применением деструктивного воздействия на шейку матки. Большинство исследователей подчеркивают неудачу методов локальной деструкции, отмечают частые рецидивы ВПЧ инфекции на фоне иммунодефицита, обосновывают целесообразность иммунотерапии [2].
В.Н. Прилепская и С.И. Роговская предлагают комбинированное деструктивное лечение папилломавирусных поражений шейки матки проводить на фоне приема иммунопрепаратов, снижающих активность вируса и повышающих иммунитет. Разумная иммунокоррекция повышает эффективность терапии и снижает вероятность рецидива [3,4,7].
Наиболее широкое применение получили интерфероны и их индукторы, иммуномодуляторы. Эти препараты стимулируют неспецифический иммунитет, усиливают продукцию интерлейкинов, повышая синтез антител, стимулируют хемотаксическую и фагоцитарную активность моноцитов, макрофагов и полиморфно-ядерных клеток.
В настоящее время имеется большой выбор препаратов — активаторов иммунитета. Противовирусный препарат Изопринозин (производства «Тева фармацевтические предприятия Лтд.», Израиль), содержит активное вещество — инозин пранобекс, который подавляет репликацию ДНК и РНК вирусов посредством связывания с рибосомой клетки и изменения ее стереохимического строения. Кроме противовирусного действия, препарат обладает и иммуномодулирующим свойством за счет комплекса инозина, что повышает его доступность для лимфоцитов.
Целью настоящего исследования явилось изучение клинической эффективности препарата Изопринозин в монотерапии и комплексном лечении заболеваний шейки матки при ВПЧ-инфекции у подростков и юных женщин.
Материалы и методы
Всего обследовано 74 пациентки с патологией шейки матки на фоне ВПЧ-инфекции в возрасте от 15 до 25 лет (средний возраст 19,4±0,2 лет). Всем пациенткам проведено комплексное обследование, включающее изучение анамнеза, общий и гинекологический осмотр, расширенную кольпоскопию, бактериоскопию вагинальных мазков, окрашенных по Граму, ПЦР-типирование, цитологическое исследование соскобов с шейки матки.
Всем обследованным в монотерапии или при комбинированном лечении назначался Изопринозин.
Возрастная структура обследуемых: подростки в возрасте до 18 лет — 35 (47,3%), молодые женщины 19-25 лет — 38 (51,9%), в основном учащаяся молодежь (студентки ВУЗов и колледжей).
Нами проведена оценка среднего возраста начала половой жизни, количества и частоты смены половых партнеров. Анализ показал, что средний возраст начала половой жизни составил 15,9±0,1 лет. На рисунках 1 и 2 представлены диаграмма полового дебюта и полигамности половых связей. Только каждая третья имела постоянного полового партнера, у каждой четвертой отмечена полигамность половых связей (более 5 партнеров). У 52 (70,3%) менархе отмечено до 14 лет, у 22 (29,7%) после 14 лет, причем у каждой третьей наблюдалось позднее менархе. У большинства женщин — 54 (72,9%) менструальный цикл имел регулярный характер, у каждой пятой месячные были нерегулярные (опсо- или гиперполименореи).
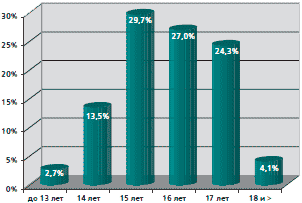
Рис. 1. Возраст сексуального дебюта у девушек-подростков и молодых женщин (n=74)
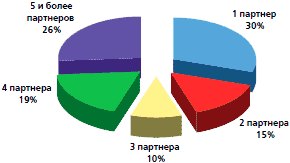
Рис. 2. Число сексуальных партнеров у девочек-подростков и молодых женщин (n=74)
При изучении соматического анамнеза установлено, что хронический тонзиллит и другие очаги инфекции носоглотки имели место у 21 (28,4%) пациентки, заболевания желудочно-кишечного тракта — у 20 (27%), вегето-сосудистая дистония — у 25 (33,8%). Индекс соматических заболеваний составил 1,2 на 1 пациентку. Изучение анамнеза перенесенных детских инфекций показал, что каждая вторая девочка-подросток и молодая женщина переболела ветряной оспой, каждая третья — коревой краснухой; респираторно-вирусные инфекции были у 38 (51,3%) пациенток. Высокий инфекционный индекс, составляющий более 1,5 на 1 пациентку, свидетельствует о возможных изменениях иммунного статуса.
Особый интерес представляло изучение гинекологического анамнеза, при котором установлено, что воспалительные процессы наружных и внутренних половых органов составили более 85%. Несмотря на молодой возраст обследуемых, у 5 (6,8%) имел место острый эндометрит, у 3 (4,1%) — воспалительный процесс придатков матки и у 56 (75,7%) отмечался вульвовагинит. При всех эпизодах воспалительных заболеваний ранее проводилось лечение.
При гинекологическом осмотре в 100% выявлена патология шейки матки (эрозия, цервициты, лейкоплакии и т.д.). Определение инфекций, передаваемых половым путем, методом ПЦР и бактериоскопии, позволило установить не только различное типирование ВПЧ-инфекции, но и многофакторные причины воспалительных изменений на шейке матки. Моноинфекция имела место лишь у 18 (24,3%), два инфекционных фактора отмечены у 31(41,9%) пациентки, три и более инфекционных агента выявлены у 25 (33,8%) обследуемых. На одну пациентку приходится 2,4 возбудителя.
Как видно из таблицы 1, чаще всего определялся вирус папилломы человека 16,18 типа, который выявлен в 93,2%; ВПЧ 31,33 типа и ВПЧ 6,11 установлены в 14,9 и 17,6% соответственно. Следует отметить, что вирус папилломы человека, как моноинфекция, был только у каждой четвертой, у остальных 75% наиболее частыми сочетаниями являлись уреа — и микоплазменные возбудители. Процент микоплазмоза составил 28,4, а уреаплазмоза — 39,2. Хламидии определены у каждой пятой, трихомонады выявлены у 3 (4%), кандиды — у 11 (14,9%).
Таблица 1.
Основные виды ИППП
| Вид инфекции | Всего (n=74) | |
| абс. | % | |
| Трихомониаз | 3 | 4,1 |
| Микоплазмоз | 21 | 28,4 |
| Уреаплазмоз | 29 | 39,2 |
| Хламидиоз | 14 | 18,9 |
| ВПЧ 16,18 | 69 | 93,2 |
| ВПЧ 31,33 | 11 | 14,9 |
| ВПЧ 6,11 | 13 | 17,6 |
| ВПГ 1,2 | 5 | 6,8 |
| Кандидоз | 11 | 14,9 |
Всем пациенткам до начала лечения и после него проводилась простая и расширенная кольпоскопия. На начальном этапе обследования выявлены разнообразные кольпоскопические картины: эктопия с зоной трансформации, множественными открытыми и закрытыми протоками желез, признаки очагового и диффузного кольпита, зона трансформации с атипичным эпителием в виде лейкоплакии, йоднегативные зоны, мозаика в различных сочетаниях друг с другом. При цитологическом исследовании соскобов с шейки матки I тип цитограммы установлен у 39,2% обследованных, II тип — у 60,8%.
Высокий процент инфицированности, наличие цитограммы воспаления значительно повышают риск развития дисплазий. Учитывая молодой возраст пациенток, гистологическое исследование проводилось лишь по особым показаниям при осложненных формах эктопии, лейкоплакии и цитологически установленной дисплазии. Дисплазия установлена у 6 (8,1%), причем умеренно выраженная дисплазия составила 33,3%, то есть имела место у каждой третьей из шести. Также у каждой третей из всех обследованных имела место лейкоплакия. Проведенные углубленные исследования (кольпоскопическая визуализация и цитологическая диагностика) явились показанием для взятия гистологических исследований у 28 (37,8%) юных и молодых женщин. В подавляющем большинстве определена простая лейкоплакия, прогрессирующий эндоцервикоз.
Несмотря на то, что у всех пациенток выявлена ВПЧ инфекция, специфическая противовирусная терапия Изопринозином назначалась сразу только 18 пациенткам, остальным потребовались антибактериальная и санационная терапии, направленные на элиминацию возбудителей патогенной и условно-патогенной флоры. При верификации инфекции проводилась специфическая терапия основного инфекционного заболевания. При урео- и микоплазмозе, хламидиозе использовались антибактериальные препараты, при кандидозе -противогрибковые, при бактериальном вагинозе — коррекция биоценоза по общим терапевтическим схемам.
После проведения противовоспалительного лечения и контрольной кольпоскопии пациенткам назначался Изопринозин по 1,0 г 3 раза в сутки в течение 10 дней. По основному заболеванию шейки матки 31-й (41,9%) из обследованных женщин потребовалось комбинированное лечение с использованием радиоволновой терапии.
Эффективность монотерапии Изопринозином оценивалась по лабораторным исследованиям ПЦР-диагностики ВПЧ-инфекции через 1,5-2 месяца по окончанию терапии. Полученные результаты свидетельствуют, что полная элиминация вируса составила 95,3%, что подтверждено клинико-лабораторным выздоровлением в 41 случае из 43-х, что свидетельствует о высокой эффективности препарата.
При проведении комбинированной терапии с использованием радиоволновой методики воздействия на шейку матки и иммунокорригирующих препаратов эффективность лечения оценивалась через 2 месяца и полгода. Кольпоскопия показала, что у 30 (96,8%) обследуемых установлена нормальная кольпоскопическая картина, рецидив ВПЧ-инфекции имел место лишь в одном случае.
Кроме клинической эффективности, проведена оценка переносимости препарата Изопринозин. Установлено, что у 4 (5,4%) пациенток отмечалось легкое недомогание и тошнота, которые купировались на второй день приема препарата и не потребовали его отмены. Две пациентки жаловались на кратковременную головную боль, возможно, связанную с приемом препарата (рис. 3.). Других побочных проявлений и аллергических реакций не отмечено.
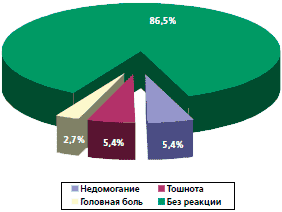
Рис. 3. Характер побочных реакций применения Изопринозина
Таким образом, исследование, проведенное в группе подростков и молодых женщин с заболеваниями шейки матки на фоне папилломавирусной инфекции, и оценка эффективности изопринозина в монотерапии и комбинированном лечении позволяет сделать следующие выводы:
1. Большинство пациенток с папилломавирусной инфекцией имели отягощенный соматический и гинекологический анамнезы.
2. Папилломавирусная инфекция чаще сочетается с уреаплазмозом, микоплазмозом и кандидозом, которые в совокупности составили более 80% всех других возбудителей.
3. Изопринозин является высокоэффективным препаратом для лечения ВПЧ-инфекции при заболеваниях шейки матки у подростков и молодых женщин.
4. Эффективность в монотерапии Изопринозином составляет 95,3%. При использовании Изопринозина в сочетании с радиоволновой терапией эффективность достигает 96,8% при контроле через полгода, несмотря на выраженные первоначальные морфологические изменения шейки матки.
5. Учитывая высокую эффективность препарата, хорошую переносимость и отсутствие побочных явлений, Изопринозин может быть использован при лечении девочек-подростков и юных женщин.
Литература
1. Голованова В.А., Гуркин Ю.А., Новик В.И. // Актуальные вопросы детской и подростковой гинекологии: материалы и тез. докл. Всерос. науч.-практ. конф. — Новосибирск, 1998. — С. 148-150.
2. Минкина Г.Н. Предрак шейки матки /Г.Н. Минкина, И.Б. Манухин, Г.А. Франк. — М., 2001. -С. 69-72.
3. Прилепская В.Н. Генитальные инфекции и патология шейки матки. Клинические лекции / B.Н. Прилепская, Е.Б. Рудакова. — Омск: ИПЦ ОмГМА, 2004. — 212 с.
4. Прилепская В.Н. Заболевания шейки матки, влагалища и вульвы/В.Н. Прилепская. — М.: МЕД пресс-информ, 2005. — 432 с.
5. Прилепская В.Н. Вирус папилломы человека: современный взгляд на проблему / В.Н. Прилепская // Медицинский вестник. — 2007. — № 29 (414). — С. 9-10.
6. Рудакова Е.Б. Псевдоэрозии шейки матки: автореф. дис…. д-ра мед. наук/Е.Б. Рудакова. — Омск, 1996. — 34 с.
7. Роговская С.И. Оптимизация лечения хронических цервицитов с помощью изопринозина / C.И. Роговская, В.Н. Прилепская//Гинекология. — 2006. — Т. 8, № 1. — С. 4-7.
8. Тихонова Л.И. Общий обзор ситуации с инфекциями, передаваемыми половым путем / Л.И. Тихонова// Вестн. дерматологии и венерологии. — 1999. — № 2. — С. 4-7.
9. Auborn K.J. Treatment of human papillomavirus gynecologic infections/K.J. Auborn, T.H. Carter // Clin Lab Med. — 2000. — Vol. 20, N 2. — P 407-422.
10. Guidelines 2002 for treatment of sexually transmitted diseases / CDC Alanta. — USA. — 400 p. Workowski, K.A. Sexually Transmitted Diseases Treatment Guidelines — 2002/K.A. Workowski, W.C. Levine//MMWR Recomm Rep. — 2002.-Vol. 51 (RR-6). — P. 1-78.
11. Nagai Y. Persistence of human papillomavirus infection after therapeutic conization for CIN 3: is it an alarm for disease recurrence?/ Y. Nagai, T. Maehama, T. Asato, K. Kanazawa // Gynecol Oncol. — 2000. — Vol. 79, N 2. — P. 294-299.
Комментарии
(видны только специалистам, верифицированным редакцией МЕДИ РУ)

Изопринозин при ВПЧ – эффективное противовирусное средство ненаправленного действия, которое борется с различными штатами вируса папилломы человека. Препарат выпускается в форме таблеток и может приниматься детьми с 3 лет. Специалисты и покупатели оставляют в основном положительные отзывы о действии медикамента. Средство позволяет предотвратить дальнейшее развитие папиллом и бородавок, появление новых очагов болезни, повышает общий иммунитет и борется с репликацией вирусного РНК.
Состав и принцип действия
Изопринозин от папиллом состоит из инозин пранобекса (активное вещество). Данное соединение оказывает положительное влияние на иммунную систему организма, обладает неспецифическим противовирусным действием. Изопринозин влияет на вирусную РНК и приостанавливает репликацию вирусов, а также распространение зараженных белков. За счет этого прекращается развитие вируса, организму становится легче побороть его.
Кроме того, данные таблетки от бородавок и папиллом усиливают выработку лимфоцитов. Они подавляют деятельность вирусов и вырабатывают естественный интерферон альфа – сильнейшее противовирусное вещество, которое помогает не только при ВПЧ, но и при гепатитах. Однако, учитывая, что генерация интерферона ограничена естественными дозировками, вещество действует только на более слабые вирусы.
Изопринозин при кондиломах (ВПЧ полового типа) подавляет не только деятельность самого вируса, но и воспалительные процессы в малом тазу, которые часто стимулируют развитие вируса папилломы человека. За счет этого восстанавливается иммунитет, снижается количество осложнений; организм самостоятельно справляется с вирусом.
Так как ВПЧ – неизлечимое вирусное заболевание, изопринозин не позволяет провести полноценную терапию. Однако этот препарат приостанавливает репликацию вируса, чего достаточно для достижения лечебного эффекта. Во время приема средства:
- прекращается появление новых очагов кондилом;
- происходит отмирание уже образовавшихся бородавок (не всегда);
- значительно снижается риск развития рака на фоне ВПЧ.
За счет благоприятного воздействия на иммунитет организма даже после отмены курса некоторое время сохраняется лечебный эффект.
Показания и противопоказания
Изопринозин назначается при впч 16 типа, ВПЧ 56 и 18 типа, а также многих других штаммах. Он обладает неспецифическим противовирусным действием, поэтому может помогать против всех штаммов вируса папилломы человека. В случае заражения паппиломавирусной инфекцией препарат лучше всего поможет против папиллом в гортани и в области половых органов.
Изопринозин действует и против других вирусных заболеваний:

Изопринозин назначается при впч 16 типа, ВПЧ 56 и 18 типа, а также многих других штаммах
- герпесных инфекций, в том числе вируса Эпштейна-Бара, вызывающего разрастание лимфоидных тканей;
- контагиозного моллюска;
- гриппа и ОРВИ;
- кори;
- опоясывающего лишая;
- мононуклеоза.
Поможет ли данное средство бороться со СПИДом при ВИЧ? К сожалению, изопринозин не обладает никаким действием против данного вируса.
Препарат не помогает при бактериальных инфекциях, например, при хламидиозе. Он может только снизить воспалительный процесс.
Противопоказания к применению изопринозина следующие:
- возраст до 3 лет (или вес до 15 кг);
- подагра;
- аритмические нарушения сердцебиения;
- камни в мочевыделительной системе;
- индивидуальная непереносимость компонентов состава.
В случае обнаружения признаков аллергии прием препарата следует остановить, а пациенту – обратиться к врачу.
Как применять изопринозин при ВПЧ
Как принимать изопринозин от кондилом и папиллом взрослым и детям? Инструкция по применению подробно описывает данный процесс.
Лечение изопринозином проводится при помощи таблеток. Их удобно брать с собой на работу или в дорогу. Препарат нужно употреблять согласно установленной дозировке 3-4 раза в день. Установленное количество таблеток, не разжевывая, запивают водой. Пациент может принимать препарат независимо от приемов пищи, натощак или после еды.
После месяца терапии пациенту обязательно нужно посетить врача для контроля функций печени и почек. Рекомендуется наблюдаться у врача каждые две недели, чтобы проверять эффективность лечения и корректировать дозировку исходя из индивидуальных показаний.
Правила расчета дозировки

При папилломах дозировка рассчитывается исходя из массы тела пациента
При папилломах дозировка рассчитывается исходя из массы тела пациента. Доза для детей с 3 лет составляет 250 мг на 5 кг веса. Полученную путем вычислений дозу делят на 3 или 4 приема. В день детям можно давать не более 50 мг на один килограмм веса.
У взрослых максимальная дозировка составляет от 3 до 4 г. Точную дозу следует рассчитывать исходя из веса, а также показаний специалиста. Стандартная дозировка для пациента – от 6 до 8 таблеток дозировкой 500 мг. Прием разбит на 3-4 части. Рассчитывают дозировку так же, как и у детей: по 250 мг на 5 кг веса. Если вес пациента превышает 80 кг, то следует остановиться на дозе 4 грамма в сутки.
Длительность терапии и количество курсов
Курс лечения и схема приема зависят от типа ВПЧ и наличия осложнений. Схема лечения при стандартном ВПЧ, не осложненном дополнительными заболеваниями и не рецидивирующем, следующая:
- ежедневная доза у взрослых – 3 таблетки 2 раза в день;
- детям необходимо принимать по 250 мг на 5 кг веса за 3-4 приема;
- длительность терапии составляет от 14 до 28 дней в зависимости от скорости проявления терапевтических эффектов.
Сколько пить препарат при кондиломах рецидивирующего характера? Применять следует то же количество таблеток, что и при стандартном ВПЧ. Однако курс терапии необходимо повторить: 3 курса по 14-28 дней с интервалом в 1 месяц. Препарат может применяться как единственное лечебное средство или являться дополнительной процедурой после деструктивного удаления образований.
При дисплазии шейки матки, вызванной папилломами, необходимо принимать 2 таблетки 3 раза в день в течение 10 суток. Затем курс нужно дважды повторить, делая перерывы по 10 дней.
Побочные эффекты и сочетание с алкоголем
Изопронизин не следует совмещать с алкогольными напитками. Это может вызвать повышенную нагрузку на печень. В результате пагубного воздействия этанола вкупе с токсическими веществами препарата разрушаются гепатоциты. Это может привести к образованию соединительной ткани на месте функционирующих клеток и, как следствие, к фиброзу печени.
Кроме того, когда пациент одновременно употребляет медикамент и спиртные напитки, из-за повышенной нагрузки на печень та работает медленнее и несвоевременно выводит токсины. Из-за этого токсические вещества накапливаются в организме. Они оказывают негативное влияние на почки, могут сказываться на состоянии нервной системы.
О совмещении противовирусного медикамента с препаратами на основе этанола следует проконсультироваться со специалистом.
Возможны различные побочные эффекты (как на фоне приема алкоголя, так и ввиду передозировки или аллергических реакций):
- тошнота и рвота;
- боли в животе;
- головная боль и головокружение;
- зуд кожи;
- болевые ощущения в области суставов, особенно при наличии заболеваний хрящевой ткани;
- нарушения сна;
- диарея или запор.
Постоянные побочные эффекты являются основанием к прекращению терапии и подбору аналогов.
Аналоги
Изопринозин – действенное лекарство от папилломы человека, однако у препарата много побочных эффектов, он отличается высокой ценой и длительным курсом терапии. Чем можно заменить этот медикамент?
Аналоги дешевле, но не всегда гарантируют отсутствие побочных эффектов. Пейте представленные медикаменты только после консультации с врачом.

Один из основных аналогов – Циклоферон
Один из основных аналогов – Циклоферон. Он немного дороже (190 рублей против 250 за 10 таблеток). При этом общее количество таблеток за весь курс терапии составляет от 20 до 40, что значительно меньше, чем при использовании изопринозина. Препарат помогает против герпетической инфекции и гриппа. Точное лечебное действие против папиллом не установлено.
Подойдет также индинол. Препарат стоит 2200 рублей за 60 таблеток, при этом принимать необходимо по одной таблетке в течение 21 дня. Большая упаковка подойдет для партнеров, так как лечение ВПЧ рекомендовано сразу у обоих половых партнеров из-за высокого риска передачи во время половых контактов. Индинол не является иммуномодуляторов, он обладает лишь противовирусным действием. Его прием нужно сопровождать применением препаратов для улучшения иммунитета.
Мнение врачей и покупателей
Противовирусное лечение на основе изопринозина широко применяется в медицинской практике. Инфекционистами и дерматологами отмечается, что воздействие препарата в основном положительное. Он позволяет приостановить распространение множества вирусов, избавляет пациента от неприятных симптомов.
Среди минусов, которые отмечают пациенты и доктора – побочные эффекты и дорогостоящее лечение. В связи с длительностью применения (время лечения составляет от 14 до 30 дней), а ежедневно необходимо принимать от 6 до 8 таблеток, на терапию тратятся большие средства.
Отзывы в целом положительные. Понять, кому препарат поможет, а у кого вызовет аллергию, можно только после консультации со специалистом. Людям, которые собираются начать терапию, рекомендуется пройти иммунограмму. Это поможет избежать возникновения неприятных побочных эффектов.
Лечение изопринозином проводится только после консультации со специалистом. Обращение к врачу обязательно для достижения высокого эффекта и во избежание побочных эффектов со стороны ЖКТ, ЦНС и многих других систем организма.
Видео
Инопринозин аналоги.

ИМЕЮТСЯ ПРОТИВОПОКАЗАНИЯ. ВОЗМОЖНЫ ПОБОЧНЫЕ ЭФФЕКТЫ. НЕОБХОДИМА КОНСУЛЬТАЦИЯ СПЕЦИАЛИСТА.Для иммунитета
Автор статьи
Долгих Наталия Вадимовна
,
Диплом о фармацевтическом образовании: 105924 3510859 рег. номер 31944
Все авторы
Содержание статьи
- Изопринозин: состав
- Изопринозин: для чего?
- Изопринозин: дозировка
- Изопринозин при ВПЧ
- Изопринозин: побочные действия
- Изопринозин и алкоголь: совместимость
- Изопринозин или Гроприносин: что лучше?
- Изопринозин или Ацикловир: что лучше?
- Краткое содержание
- Задайте вопрос эксперту по теме статьи
Вирусные инфекции находятся в числе первых среди болезней человека. Люди веками учились с ними бороться. Ведь даже «простые» респираторные вирусы могут объявить смертельную войну. Например, можно вспомнить мировые пандемии гриппа и недавнего коронавируса. Другие возбудители также вызывают тяжелые и смертельные заболевания: герпес, корь, гепатит, СПИД и др.
Провизор Наталия Долгих рассказывает о препарате Изопринозин, который зарегистрирован в 70 странах мира и имеет больше 20 показаний к применению при вирусных инфекциях. В статье есть информация о составе и дозировке лекарства, для лечения каких заболеваний назначается, какие побочные эффекты оказывает. Приведены сравнения с Гроприносином и Ацикловиром.
Изопринозин: состав
Препарат представлен в аптеках в виде двух лекарственных форм: сироп и таблетки. В составе Изопринозина действующее вещество инозин пранобекс, которое обладает прямым антивирусным действием и иммуностимулирующей активностью.
Противовирусное действие связано с блокированием вирусной РНК вируса и фермента, который отвечает за размножение вирусов. При комплексном применении Изопринозин усиливает действие интерферонов и ацикловира.
Изопринозин: для чего?
Таблетки Изопринозин, согласно РЛС (Регистр лекарственных средств), помогает при следующих заболеваниях:
- инфекции, вызванные вирусом простого герпеса: генитальный и лабиальный герпес, кератит, опоясывающий лишай, ветряная оспа
- мононуклеоз, вызванный вирусом Эпштейна-Барра
- цитомегаловирусная инфекция
- корь в тяжелой форме
- папилломавирусные инфекции, бородавки
- контагиозный моллюск
Изопринозин сироп применяют в комплексном лечении при:
- гриппе и ОРВИ
- лабиальном герпесе
Изопринозин: дозировка
Таблетки Изопринозина содержат 500 мг активного вещества, сироп — 50 мг в одном миллилитре. Время приема — после еды. Как правило, разовая доза для взрослых составляет 1000 мг, максимальная суточная доза инозина пранобекса 4 грамма (8 таблеток). Суточную дозу принимают в 3-4 приема, при тяжелых формах болезни увеличенную дозу делят на 4-6 приемов.
При острых заболеваниях курс лечения от 5 до 14 дней. Лечение проводят до момента исчезновения симптомов болезни плюс еще 2 дня. При хронических рецидивирующих заболеваниях терапию проводят несколькими курсами по 5-10 дней с перерывами на 8 дней. Продолжительность лечения определяет врач.
Изопринозин: как принимать детям?
Изопринозин разрешен для лечения детей с 3 лет при весе не менее 15 кг. Дозу рассчитывают с учетом веса ребенка: 50 мг на один килограмм в сутки. Суточную дозу делят на 3-4 приема.
Изопринозин при ВПЧ
ВПЧ — вирус папилломы человека — самый распространенный вирус на планете. По разным оценкам им заражено 75-90% людей на планете. Передается половым путем или через кожу и слизистые оболочки.
Для терапии ВПЧ назначают таблетки Изопринозин 500 мг по 2 штуки три раза в день в течение 14-28 дней. При такой схеме отмечается быстрое уменьшение субъективных симптомов заболевания, площади поражения снижение вирусной нагрузки ВПЧ.
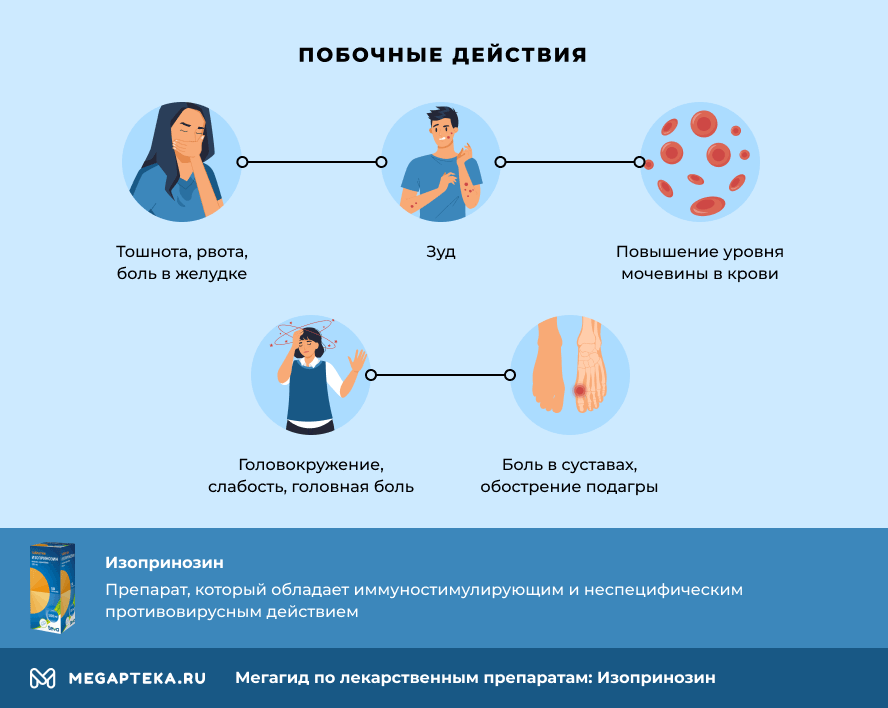
Изопринозин: побочные действия
Препарат может оказывать побочные эффекты. Чаще других встречается:
- тошнота, рвота, боль в желудке
- временное повышение активности печеночных ферментов
- повышение уровня мочевины в крови
- зуд
- головокружение, слабость, головная боль
- боль в суставах, обострение подагры
Изопринозин и алкоголь: совместимость
Инструкция не содержит информации о совместимости препарата и этилового спирта. Изопринозин влияет на работу печени и может усугубить отрицательное воздействие на нее алкоголя. Этанол, в свою очередь, усиливает побочные эффекты препарата. Во время лечения Изопринозином нельзя принимать спиртные напитки, чтобы не ухудшить состояние организма.
Изопринозин или Гроприносин: что лучше?
Гроприносин — аналог Изопринозина венгерской компании Гедеон Рихтер. Содержит то же активное вещество инозин пранобекс, выпускается в виде таблеток и сиропа с теми же дозировками. Показания к применению, побочные действия и противопоказания у них идентичны.
Различие между аналогами в субстанциях активного вещества: для производства Изопринозина используют сырье ирландского производства, для Гроприносина — итальянского и индийского. Как правило, пациенты не ощущают разницу в приеме этих препаратов и могут заменять их друг на друга. Гроприносин немного дешевле Изопринозина.
Изопринозин или Ацикловир: что лучше?
Ацикловир содержит одноименное действующее вещество, которое как и инозин пранобекс является производным пурина. Ацикловир обладает избирательным действием на вирус герпеса. Его показания — лечение герпесвирусных инфекций и их профилактика, например, при иммунодефиците.
У Изопринозина больше показаний к применению, тогда как у Ацикловира спектр действия ограничен только семейством герпесвирусов. У Ацикловира много форм выпуска: таблетки, глазная мазь, мазь и крем для наружного применения, лиофилизат для приготовления инфузий. Врачи могут назначать его для местного лечения поражений кожи и слизистых и для системного применения.
Ацикловир и Изопринозин нельзя принимать детям до 3 лет. Изопринозин имеет больше противопоказаний: он запрещен беременным, при подагре, мочекаменной болезни, аритмии. Ацикловир врач может назначить беременной при острой необходимости, когда польза для женщины превышает потенциальный риск для плода.
Краткое содержание
- В состав Изопринозина входит инозин пранобекс — активное вещество с противовирусным и иммуностимулирующим действием.
- Препарат назначают для лечения инфекций, вызванных вирусами герпеса, Эпштейн-Барра, цитомегаловирусом, ВПЧ, контагиозным моллюском.
- Дозировка и курс лечения Изопринозином назначает врач с учетом заболевания и динамики лечения.
- Изопринозин эффективен при лечении ВПЧ у взрослых и детей с 3 лет.
- Препарат переносится хорошо, из побочных эффектов чаще других бывает тошнота, рвота, боль в эпигастрии, увеличение концентрации мочевой кислоты в плазме крови.
- Изопринозин нельзя принимать вместе с алкогольными напитками.
- Изопринозин и Гроприносин — полные взаимозаменяемые аналоги.
- Ацикловир, в отличие от Изопринозина, показан только для лечения герпесвирусных инфекций. Выпускается в различных лекарственных формах для местного и системного применения.
Задайте вопрос эксперту по теме статьи
Остались вопросы? Задайте их в комментариях ниже – наши эксперты ответят вам. Там же вы можете поделиться своим опытом с другими читателями Мегасоветов.
Поделиться мегасоветом
Понравилась статья? Расскажите маме, папе, бабушке и тете Гале из третьего подъезда
Заболевания, ассоциированные с вирусом папилломы человека (ВПЧ), являются одной из важнейших проблем в акушерстве и гинекологии. Вирус вызывает целый ряд заболеваний кожи и слизистых оболочек. В настоящее время известно уже более 200 типов папилломавирусов, причем 40 из них поражают мочеполовые органы. Инфицированность населения Земли папилломавирусом впечатляет – им инфицировано около 600 млн жителей планеты, причем у 28% зараженных в процессе задействованы онкогенные типы вирусов [16, 17].
В связи с резким ростом инфицированности населения ВПЧ, значительной его контагиозностью и способностью вызывать злокачественную патологию диагностика и лечение заболеваний, ассоциированных с папилломавирусной инфекцией, привлекают особое внимание акушеров-гинекологов. Согласно данным ВОЗ, папилломавирусная инфекция является наиболее распространенной инфекцией, передающейся половым путем; в Европе инфицированность ею населения репродуктивного возраста составляет 20–60% [1, 3, 14].
На сегодняшний день доказано, что папилломавирусная инфекция является ведущей причиной рака шейки матки [2, 15, 18, 20]. При инвазивном раке шейки матки в 95–100% случаев выявляется ВПЧ.
Как показали исследования последних лет, большинство женщин на протяжении жизни инфицируются ВПЧ. Так, например, более 80% женщин заражаются ВПЧ уже через 2 года после начала половой жизни, при этом даже при наличии одного полового партнера 20% женщин являются зараженными ВПЧ [10, 13]. Благодаря работе иммунной системы первичное заражение ВПЧ в большинстве случаев остается незамеченным и не сопровождается какими-либо последствиями. Однако тем, у кого самоэлиминации вируса не произошло, приходится жить с ВПЧ и бороться с его разрушающим действием. ВПЧ обнаруживают у 99,7% женщин с гистологически подтвержденным диагнозом рака шейки матки. При этом нередко определяется инфицированность различными типами ВПЧ, в т. ч. у женщин с нормальной цитологией.
Рак шейки матки представляет собой важную социальную проблему. На сегодняшний день он является одной из основных причин смерти от злокачественных опухолей у женщин в возрасте 15–40 лет. Особенно заметный рост наблюдается в группе моложе 29 лет, где прирост этого показателя за прошедшее десятилетие составил 150% [4].
Папилломавирусы передаются только от человека к человеку. Основным путем заражения ВПЧ является половой (включая орогенитальные и анальные контакты). Доказана возможность передачи папилломавирусной инфекции от матери плоду с поражением гортани (ларингеальный папилломатоз) и появлением аногенитальных бородавок у новорожденного, а также способность поражать клетки трофобласта, что может являться причиной прерывания беременности [15, 20].
Инкубационный период при заражении ВПЧ составляет от 3 мес. до нескольких лет.
Факторами риска инфицирования ВПЧ являются:
• раннее начало половой жизни;
• наличие более 3-х половых партнеров;
• наличие одного полового партнера, у которого множество половых партнеров;
• курение;
• наличие других инфекций, передающихся половым путем;
• нарушение иммунитета;
• факторы окружающей среды, условия жизни и работы.
По онкогенной опасности для человека условно выделяют три группы типов папилломавирусов (табл. 1):
• неонкогенные папилломавирусы ‒ никогда не приводят к озлокачествлению вызванного ими процесса;
• онкогенные папилломавирусы низкого риска – при определенных условиях (достаточно редко) могут приводить к озлокачествлению вызванного процесса;
• онкогенные папилломавирусы высокого онкогенного риска ‒ под влиянием различных факторов приводят к озлокачествлению вызванного ими процесса и являются доказанным этиологическим фактором рака шейки матки.
Течение папилломавирусной инфекции во многом зависит от состояния иммунной системы. В 70–80% случаев оно может быть транзиторным, и тогда наблюдается спонтанное очищение пораженной ткани от ВПЧ. Данный благоприятный исход возможен у молодых женщин с нормальным состоянием иммунной системы.
Латентное течение ВПЧ-инфекции характеризуется отсутствием каких-либо клинических и морфологических изменений при обнаружении ДНК вируса. В данном случае требуется наблюдение и постоянный контроль за состоянием эпителия шейки матки, влагалища и вульвы [11, 19].
В 20–30% случаев при ВПЧ-инфекции наблюдается прогрессирование заболевания. После элиминации вируса у части женщин сохраняются субклинические проявления инфекции, которые могут переходить в клиническую фазу у женщин с нарушением иммунитета [12]. ВПЧ довольно долго персистирует в многослойном плоском эпителии, что способствует рецидивированию заболевания.
По варианту течения и глубине поражения ВПЧ-ассоциированные заболевания нижнего отдела гениталий делятся на следующие формы [11, 12]:
1. Клинические (видимые невооруженным глазом):
– экзофитные кондиломы (остроконечные типичные, папиллярные, папуловидные);
– симптоматические цервикальные интраэпителиальные неоплазии.
2. Субклинические (невидимые невооруженным глазом и бессимптомные, выявляемые только при кольпоскопии и/или цитологическом либо гистологическом исследовании):
– плоские кондиломы (типичная структура с множеством койлоцитов);
– малые формы (различные поражения многослойного плоского эпителия и метапластического эпителия с единичными койлоцитами);
– кондиломатозный цервицит/вагинит.
3. Латентные (отсутствие клинических, морфологических или гистологических изменений при обнаружении ДНК ВПЧ).
4. Цервикальная интраэпителиальная неоплазия (CIN) или плоскоклеточные интраэпителиальные поражения (SIL) и рак шейки матки:
‒ CIN I – слабая дисплазия с койлоцитозом, дискератозом или без них;
‒ CIN II – умеренная дисплазия с койлоцитозом, дискератозом или без них;
‒ CIN III – тяжелая дисплазия или карцинома in situ с койлоцитозом, дискератозом или без них;
‒ микроинвазивная плоскоклеточная и железистая карцинома.
Субклинические формы – плоские кондиломы, вирусные цервициты и вагиниты – являются причиной частых обращений больных к врачам с жалобами на дискомфорт, обусловленный зудом, жжением, обильными выделениями, рецидивирующим бактериальным вагинозом и кандидозом. В большинстве случаев у таких пациенток возникают обострения клинических симптомов перед каждой менструацией. Клинические формы течения ВПЧ-инфекции – экзофитные кондиломы – могут быть незначительны по размерам и площади поражения, но вызывать нестерпимый зуд у пациенток, и наоборот, достаточно большие образования бывают врачебной находкой во время профилактического осмотра. Длительная персистенция ВПЧ в ткани органов нижнего отдела генитального тракта способна провоцировать развитие предраковых и раковых процессов.
Целый ряд онкологических заболеваний связан с высокоонкогенными типами ВПЧ, в первую очередь с 16 и 18 [19], в их числе рак шейки матки, прямой кишки, влагалища и вульвы, рак полового члена, гортани, ротовой полости.
Для диагностики ВПЧ-ассоциированных заболеваний применяются следующие методы исследования:
• клинические;
• цитологические (Pap-test);
• расширенная кольпоскопия;
• подтверждение наличия ДНК ВПЧ в цервикальном эпителии (ПЦР);
• определение вирусной нагрузки методом Hybride Capture (ВПЧ-Digene-тест), позволяющее выявить число копий ДНК онкогенных вирусов;
• ПЦР в режиме реального времени;
• жидкостная цитология;
• морфологическое исследование;
• определение онкомаркеров – онкобелков p16, Кi67;
• сканирование шейки матки в режиме реального времени (TruScreen) и др.
Клинико-визуальный метод является наиболее простым в диагностике ВПЧ-инфекции гениталий. С помощью рутинного осмотра вульвы, промежности, перианальной области, шейки матки и влагалища с использованием теста с раствором Люголя и 3–5% уксусной кислотой выявляется большинство клинических и субклинических форм инфекции. Однако данный метод не позволяет судить о характере и прогнозе течения патологического процесса [5].
Кольпоскопия представляет собой высокоинформативный и недорогой метод диагностики заболеваний шейки матки. Наиболее распространенной является расширенная кольпоскопия, которая включает осмотр и ревизию состояния слизистой оболочки шейки матки, влагалища и вульвы при увеличении микроскопа в 7–30 раз и применении некоторых эпителиальных тестов, при которых оценивается реакция тканей в ответ на их обработку различными медикаментозными средствами. Для более детального осмотра сосудистой сети применяются различные фильтры [5].
Диагностика типичных экзофитных кондилом не представляет особой сложности. Кольпоскопически они имеют характерный вид с пальцеобразными выпячиваниями и наличием петли сосуда в каждом из них. Большие трудности вызывает диагностика субклинических форм папилломавирусной инфекции и выявление кольпоскопических признаков, характеризующих вирусные поражения слизистой оболочки шейки матки, влагалища и вульвы. Это сложно еще и потому, что участки ВПЧ-инфекции могут сочетаться с другими доброкачественными и злокачественными образованиями эпителия. В связи с большим разнообразием проявлений субклинической инфекции специфического комплекса кольпоскопических признаков нет. Точно диагностировать внутриэпителиальные кондиломы с помощью одного кольпоскопического метода возможно только при выраженном ороговении или при сочетании плоских форм кондилом с экзофитными.
В настоящее время существует достаточно лекарственных средств для устранения симптомов заболевания, а также препаратов для повышения иммунитета, которые позволяют полностью избавиться от рецидивов и добиться такого результата, когда вирус не обнаруживается в анализах. Такой низкий уровень его концентрации поможет забыть о внешних проявлениях и предупредить развитие онкологических заболеваний, особенно часто встречающихся на фоне ВПЧ у женщин.
Выбор метода лечения при ВПЧ-ассоциированной патологии зависит от ряда факторов, включая морфологию, размеры, количество и локализацию кондилом, возраст больных и наличие беременности. В этом процессе немаловажную роль также играет собственный опыт врача и метод лечения, который он предпочитает. Основной целью терапии является элиминация кондилом, которые вызывают симптомы, сопряженные с физическим и психологическим дискомфортом. Тяжесть клинической манифестации ВПЧ-ассоциированной патологии слизистых оболочек и кожи урогенитальной и перианальной области широко варьирует, что требует тщательного выбора и обоснования целесообразности использования того или иного метода в каждом конкретном случае.
Доказательства преимущества какого-либо определенного метода перед остальными отсутствуют. Лечебное средство нужно выбирать индивидуально, исходя из того принципа, что лечебное воздействие не должно сопровождаться осложнениями, вызывающими более тяжелые страдания по сравнению с основной болезнью. При этом следует также учитывать выбор пациенток, исходя из стоимости и комфортности того или иного метода лечения для конкретного больного.
Арсенал средств:
• криодеструкция жидким азотом (пораженную область уничтожают замораживанием);
• радиоволновое удаление кандилом и лечение шейки матки;
• лазерная терапия – вариант, к которому желательно прибегать только в крайних случаях. Дело в том, что вирус, обработанный лазером, попадает в воздух и может заразить медперсонал, работающий без защитных масок;
• лекарственный метод – обработка пораженной области различными кремами, мазями, гелями, назначение иммуностимуляторов.
Целью настоящего исследования явилась оценка эффективности применения инозина пранобекса (Изопринозина) при остроконечных кондиломах, CIN, субклинических формах ВПЧ в комбинированном режиме.
Материал и методы. Проведен анализ эффективности применения и побочных эффектов инозина пранобекса (ИП) при ВПЧ-ассоциированных поражениях слизистых оболочек и кожи у 30 больных. ИП назначали 30 больным, из них 11 пациенток принимали ИП в монорежиме, а 19 – в комбинированном режиме. При этом сравнивали эффективность лечения ВПЧ-ассоциированных заболеваний по степени ликвидации жалоб на зуд и неприятные ощущения, по площади регрессии макроскопических изменений, при ВПЧ-ассоциированных заболеваниях шейки матки – по результатам ДНК ВПЧ-теста.
Далее побочные эффекты были проанализированы по результатам лечения пациенток, которые принимали ИП как в монорежиме, так и в комбинированном режиме.
Результаты исследования. Пациентки распределились по возрастным группам следующим образом: число пациенток до 20 лет составило 5; от 21 до 25 лет – 10; от 26 до 30 лет – 7; от 31 до 35 лет – 4; от 36 до 40 лет – 3; от 41 до 45 лет – 1.
Латентное течение ВПЧ-инфекции было зарегистрировано у 3 пациенток на основе ПЦР ДНК ВПЧ-тестов и клинических исследований. Различные проявления ВПЧ в виде высыпаний (остроконечных или плоских кондилом) в перианальной и урогенитальной области, области влагалища и шейки матки были обнаружены у 9 пациенток. Из них у 4 пациенток выявлены сочетанные вирусные инфекции (ВПГ 1, 2, ЦМВ) с ВПЧ-ассоциированными заболеваниями. При гинекологическом осмотре у 10 больных обнаружена эктопия, у 2 – истинная эрозия, у 5 женщин – цервициты и эндоцервициты. У 7 пациенток выявлен бактериальный вагиноз.
На основании цитологического, кольпоскопического и патоморфологического исследований у 2 пациенток установлена цервикальная интраэпителиальная неоплазия.
Результаты анализа в период 6-месячного наблюдения свидетельствуют о существенном снижении зуда и неприятных ощущений от первоначального осмотра к моменту повторных осмотров у всех пациенток, независимо от их возраста во всех группах. При этом также отмечено существенное снижение частоты жалоб после комбинированного применения ИП по сравнению с аналогичными показателями, как при применении традиционных методов лечения, так и ИП в монорежиме во всех возрастных группах (p<0,05).
Результаты визуальной оценки уменьшения площади ВПЧ-ассоциированных патологически измененных участков шейки матки, слизистых оболочек и кожи урогенитальной, анальной и перианальной областей после их лечения различными методами с и без применения ИП свидетельствуют, что наиболее значительное клиническое улучшение наступило после комбинированного лечения по сравнению с применением ИП в монорежиме (p<0,001). Результаты применения традиционных методов лечения оказались одинаковыми по эффективности с ИП в монорежиме (p<0,001) и ниже, чем таковые в группе с ИП в комбинированном режиме (p<0,001).
Результаты повторного анализа ПЦР ДНК ВПЧ-тестирования через 6 мес. у женщин, включенных в исследование, оказались положительными в среднем в 66,2±0,08% наблюдений, у женщин после традиционных методов лечения – в 52,6±0,09%, у пациенток после ИП в монорежиме – в 42,6±0,09%, у женщин после ИП в комбинированном режиме – в 25,3±0,08% наблюдений.
Анализ результатов свидетельствует, что применение ИП как в монорежиме, так и в комбинированном способствует существенной элиминации ВПЧ (p<0,05 и p<0,001 соответственно) по сравнению с аналогичным показателем спонтанной элиминации ВПЧ в группе наблюдения. При этом применение ИП в комбинированном режиме способствует значительному снижению ДНК ВПЧ-положительных результатов по сравнению с аналогичным показателем традиционных методов лечения (p<0,01), что не противоречит данным других исследователей [6–9].
Заключение. Инозин пранобекс (Изопринозин) – давно используемый в медицинской практике иммуностимулятор, который считается эффективным при различных вирусных инфекциях. ИП, по своей природе являясь производным пуринов и жизненно важным компонентом клеточного ядра, не дает выраженного токсического эффекта даже при назначении в высоких дозах. Обычно природные аналоги ИП поступают в организм из разнообразных пищевых продуктов. Поэтому при правильном назначении ИП в качестве иммуностимулятора с учетом противопоказаний к его применению частота побочных эффектов минимальна. Об этом свидетельствуют данные многолетнего использования ИП в медицинской практике во всем мире. Обнадеживающие результаты комбинированного применения ИП позволяют сделать вывод о целесообразности включения указанного иммуномодулятора в схемы традиционных методов лечения ВПЧ-ассоциированной патологии слизистых оболочек и кожи. Требуется дальнейшее изучение эффективности этого метода с точки зрения доказательной медицины.

ИМЕЮТСЯ ПРОТИВОПОКАЗАНИЯ. ВОЗМОЖНЫ ПОБОЧНЫЕ ЭФФЕКТЫ. НЕОБХОДИМА КОНСУЛЬТАЦИЯ СПЕЦИАЛИСТА.Для иммунитета
Автор статьи
Долгих Наталия Вадимовна
,
Диплом о фармацевтическом образовании: 105924 3510859 рег. номер 31944
Все авторы
Содержание статьи
- Изопринозин: состав
- Изопринозин: для чего?
- Изопринозин: дозировка
- Изопринозин при ВПЧ
- Изопринозин: побочные действия
- Изопринозин и алкоголь: совместимость
- Изопринозин или Гроприносин: что лучше?
- Изопринозин или Ацикловир: что лучше?
- Краткое содержание
- Задайте вопрос эксперту по теме статьи
Вирусные инфекции находятся в числе первых среди болезней человека. Люди веками учились с ними бороться. Ведь даже «простые» респираторные вирусы могут объявить смертельную войну. Например, можно вспомнить мировые пандемии гриппа и недавнего коронавируса. Другие возбудители также вызывают тяжелые и смертельные заболевания: герпес, корь, гепатит, СПИД и др.
Провизор Наталия Долгих рассказывает о препарате Изопринозин, который зарегистрирован в 70 странах мира и имеет больше 20 показаний к применению при вирусных инфекциях. В статье есть информация о составе и дозировке лекарства, для лечения каких заболеваний назначается, какие побочные эффекты оказывает. Приведены сравнения с Гроприносином и Ацикловиром.
Изопринозин: состав
Препарат представлен в аптеках в виде двух лекарственных форм: сироп и таблетки. В составе Изопринозина действующее вещество инозин пранобекс, которое обладает прямым антивирусным действием и иммуностимулирующей активностью.
Противовирусное действие связано с блокированием вирусной РНК вируса и фермента, который отвечает за размножение вирусов. При комплексном применении Изопринозин усиливает действие интерферонов и ацикловира.
Изопринозин: для чего?
Таблетки Изопринозин, согласно РЛС (Регистр лекарственных средств), помогает при следующих заболеваниях:
- инфекции, вызванные вирусом простого герпеса: генитальный и лабиальный герпес, кератит, опоясывающий лишай, ветряная оспа
- мононуклеоз, вызванный вирусом Эпштейна-Барра
- цитомегаловирусная инфекция
- корь в тяжелой форме
- папилломавирусные инфекции, бородавки
- контагиозный моллюск
Изопринозин сироп применяют в комплексном лечении при:
- гриппе и ОРВИ
- лабиальном герпесе
Изопринозин: дозировка
Таблетки Изопринозина содержат 500 мг активного вещества, сироп — 50 мг в одном миллилитре. Время приема — после еды. Как правило, разовая доза для взрослых составляет 1000 мг, максимальная суточная доза инозина пранобекса 4 грамма (8 таблеток). Суточную дозу принимают в 3-4 приема, при тяжелых формах болезни увеличенную дозу делят на 4-6 приемов.
При острых заболеваниях курс лечения от 5 до 14 дней. Лечение проводят до момента исчезновения симптомов болезни плюс еще 2 дня. При хронических рецидивирующих заболеваниях терапию проводят несколькими курсами по 5-10 дней с перерывами на 8 дней. Продолжительность лечения определяет врач.
Изопринозин: как принимать детям?
Изопринозин разрешен для лечения детей с 3 лет при весе не менее 15 кг. Дозу рассчитывают с учетом веса ребенка: 50 мг на один килограмм в сутки. Суточную дозу делят на 3-4 приема.
Изопринозин при ВПЧ
ВПЧ — вирус папилломы человека — самый распространенный вирус на планете. По разным оценкам им заражено 75-90% людей на планете. Передается половым путем или через кожу и слизистые оболочки.
Для терапии ВПЧ назначают таблетки Изопринозин 500 мг по 2 штуки три раза в день в течение 14-28 дней. При такой схеме отмечается быстрое уменьшение субъективных симптомов заболевания, площади поражения снижение вирусной нагрузки ВПЧ.
Изопринозин: побочные действия
Препарат может оказывать побочные эффекты. Чаще других встречается:
- тошнота, рвота, боль в желудке
- временное повышение активности печеночных ферментов
- повышение уровня мочевины в крови
- зуд
- головокружение, слабость, головная боль
- боль в суставах, обострение подагры

Изопринозин и алкоголь: совместимость
Инструкция не содержит информации о совместимости препарата и этилового спирта. Изопринозин влияет на работу печени и может усугубить отрицательное воздействие на нее алкоголя. Этанол, в свою очередь, усиливает побочные эффекты препарата. Во время лечения Изопринозином нельзя принимать спиртные напитки, чтобы не ухудшить состояние организма.
Изопринозин или Гроприносин: что лучше?
Гроприносин — аналог Изопринозина венгерской компании Гедеон Рихтер. Содержит то же активное вещество инозин пранобекс, выпускается в виде таблеток и сиропа с теми же дозировками. Показания к применению, побочные действия и противопоказания у них идентичны.
Различие между аналогами в субстанциях активного вещества: для производства Изопринозина используют сырье ирландского производства, для Гроприносина — итальянского и индийского. Как правило, пациенты не ощущают разницу в приеме этих препаратов и могут заменять их друг на друга. Гроприносин немного дешевле Изопринозина.
Изопринозин или Ацикловир: что лучше?
Ацикловир содержит одноименное действующее вещество, которое как и инозин пранобекс является производным пурина. Ацикловир обладает избирательным действием на вирус герпеса. Его показания — лечение герпесвирусных инфекций и их профилактика, например, при иммунодефиците.
У Изопринозина больше показаний к применению, тогда как у Ацикловира спектр действия ограничен только семейством герпесвирусов. У Ацикловира много форм выпуска: таблетки, глазная мазь, мазь и крем для наружного применения, лиофилизат для приготовления инфузий. Врачи могут назначать его для местного лечения поражений кожи и слизистых и для системного применения.
Ацикловир и Изопринозин нельзя принимать детям до 3 лет. Изопринозин имеет больше противопоказаний: он запрещен беременным, при подагре, мочекаменной болезни, аритмии. Ацикловир врач может назначить беременной при острой необходимости, когда польза для женщины превышает потенциальный риск для плода.
Краткое содержание
- В состав Изопринозина входит инозин пранобекс — активное вещество с противовирусным и иммуностимулирующим действием.
- Препарат назначают для лечения инфекций, вызванных вирусами герпеса, Эпштейн-Барра, цитомегаловирусом, ВПЧ, контагиозным моллюском.
- Дозировка и курс лечения Изопринозином назначает врач с учетом заболевания и динамики лечения.
- Изопринозин эффективен при лечении ВПЧ у взрослых и детей с 3 лет.
- Препарат переносится хорошо, из побочных эффектов чаще других бывает тошнота, рвота, боль в эпигастрии, увеличение концентрации мочевой кислоты в плазме крови.
- Изопринозин нельзя принимать вместе с алкогольными напитками.
- Изопринозин и Гроприносин — полные взаимозаменяемые аналоги.
- Ацикловир, в отличие от Изопринозина, показан только для лечения герпесвирусных инфекций. Выпускается в различных лекарственных формах для местного и системного применения.
Задайте вопрос эксперту по теме статьи
Остались вопросы? Задайте их в комментариях ниже – наши эксперты ответят вам. Там же вы можете поделиться своим опытом с другими читателями Мегасоветов.
Поделиться мегасоветом
Понравилась статья? Расскажите маме, папе, бабушке и тете Гале из третьего подъезда
Заболевания, ассоциированные с вирусом папилломы человека (ВПЧ), являются одной из важнейших проблем в акушерстве и гинекологии. Вирус вызывает целый ряд заболеваний кожи и слизистых оболочек. В настоящее время известно уже более 200 типов папилломавирусов, причем 40 из них поражают мочеполовые органы. Инфицированность населения Земли папилломавирусом впечатляет – им инфицировано около 600 млн жителей планеты, причем у 28% зараженных в процессе задействованы онкогенные типы вирусов [16, 17].
В связи с резким ростом инфицированности населения ВПЧ, значительной его контагиозностью и способностью вызывать злокачественную патологию диагностика и лечение заболеваний, ассоциированных с папилломавирусной инфекцией, привлекают особое внимание акушеров-гинекологов. Согласно данным ВОЗ, папилломавирусная инфекция является наиболее распространенной инфекцией, передающейся половым путем; в Европе инфицированность ею населения репродуктивного возраста составляет 20–60% [1, 3, 14].
На сегодняшний день доказано, что папилломавирусная инфекция является ведущей причиной рака шейки матки [2, 15, 18, 20]. При инвазивном раке шейки матки в 95–100% случаев выявляется ВПЧ.
Как показали исследования последних лет, большинство женщин на протяжении жизни инфицируются ВПЧ. Так, например, более 80% женщин заражаются ВПЧ уже через 2 года после начала половой жизни, при этом даже при наличии одного полового партнера 20% женщин являются зараженными ВПЧ [10, 13]. Благодаря работе иммунной системы первичное заражение ВПЧ в большинстве случаев остается незамеченным и не сопровождается какими-либо последствиями. Однако тем, у кого самоэлиминации вируса не произошло, приходится жить с ВПЧ и бороться с его разрушающим действием. ВПЧ обнаруживают у 99,7% женщин с гистологически подтвержденным диагнозом рака шейки матки. При этом нередко определяется инфицированность различными типами ВПЧ, в т. ч. у женщин с нормальной цитологией.
Рак шейки матки представляет собой важную социальную проблему. На сегодняшний день он является одной из основных причин смерти от злокачественных опухолей у женщин в возрасте 15–40 лет. Особенно заметный рост наблюдается в группе моложе 29 лет, где прирост этого показателя за прошедшее десятилетие составил 150% [4].
Папилломавирусы передаются только от человека к человеку. Основным путем заражения ВПЧ является половой (включая орогенитальные и анальные контакты). Доказана возможность передачи папилломавирусной инфекции от матери плоду с поражением гортани (ларингеальный папилломатоз) и появлением аногенитальных бородавок у новорожденного, а также способность поражать клетки трофобласта, что может являться причиной прерывания беременности [15, 20].
Инкубационный период при заражении ВПЧ составляет от 3 мес. до нескольких лет.
Факторами риска инфицирования ВПЧ являются:
• раннее начало половой жизни;
• наличие более 3-х половых партнеров;
• наличие одного полового партнера, у которого множество половых партнеров;
• курение;
• наличие других инфекций, передающихся половым путем;
• нарушение иммунитета;
• факторы окружающей среды, условия жизни и работы.
По онкогенной опасности для человека условно выделяют три группы типов папилломавирусов (табл. 1):
• неонкогенные папилломавирусы ‒ никогда не приводят к озлокачествлению вызванного ими процесса;
• онкогенные папилломавирусы низкого риска – при определенных условиях (достаточно редко) могут приводить к озлокачествлению вызванного процесса;
• онкогенные папилломавирусы высокого онкогенного риска ‒ под влиянием различных факторов приводят к озлокачествлению вызванного ими процесса и являются доказанным этиологическим фактором рака шейки матки.
Течение папилломавирусной инфекции во многом зависит от состояния иммунной системы. В 70–80% случаев оно может быть транзиторным, и тогда наблюдается спонтанное очищение пораженной ткани от ВПЧ. Данный благоприятный исход возможен у молодых женщин с нормальным состоянием иммунной системы.
Латентное течение ВПЧ-инфекции характеризуется отсутствием каких-либо клинических и морфологических изменений при обнаружении ДНК вируса. В данном случае требуется наблюдение и постоянный контроль за состоянием эпителия шейки матки, влагалища и вульвы [11, 19].
В 20–30% случаев при ВПЧ-инфекции наблюдается прогрессирование заболевания. После элиминации вируса у части женщин сохраняются субклинические проявления инфекции, которые могут переходить в клиническую фазу у женщин с нарушением иммунитета [12]. ВПЧ довольно долго персистирует в многослойном плоском эпителии, что способствует рецидивированию заболевания.
По варианту течения и глубине поражения ВПЧ-ассоциированные заболевания нижнего отдела гениталий делятся на следующие формы [11, 12]:
1. Клинические (видимые невооруженным глазом):
– экзофитные кондиломы (остроконечные типичные, папиллярные, папуловидные);
– симптоматические цервикальные интраэпителиальные неоплазии.
2. Субклинические (невидимые невооруженным глазом и бессимптомные, выявляемые только при кольпоскопии и/или цитологическом либо гистологическом исследовании):
– плоские кондиломы (типичная структура с множеством койлоцитов);
– малые формы (различные поражения многослойного плоского эпителия и метапластического эпителия с единичными койлоцитами);
– кондиломатозный цервицит/вагинит.
3. Латентные (отсутствие клинических, морфологических или гистологических изменений при обнаружении ДНК ВПЧ).
4. Цервикальная интраэпителиальная неоплазия (CIN) или плоскоклеточные интраэпителиальные поражения (SIL) и рак шейки матки:
‒ CIN I – слабая дисплазия с койлоцитозом, дискератозом или без них;
‒ CIN II – умеренная дисплазия с койлоцитозом, дискератозом или без них;
‒ CIN III – тяжелая дисплазия или карцинома in situ с койлоцитозом, дискератозом или без них;
‒ микроинвазивная плоскоклеточная и железистая карцинома.
Субклинические формы – плоские кондиломы, вирусные цервициты и вагиниты – являются причиной частых обращений больных к врачам с жалобами на дискомфорт, обусловленный зудом, жжением, обильными выделениями, рецидивирующим бактериальным вагинозом и кандидозом. В большинстве случаев у таких пациенток возникают обострения клинических симптомов перед каждой менструацией. Клинические формы течения ВПЧ-инфекции – экзофитные кондиломы – могут быть незначительны по размерам и площади поражения, но вызывать нестерпимый зуд у пациенток, и наоборот, достаточно большие образования бывают врачебной находкой во время профилактического осмотра. Длительная персистенция ВПЧ в ткани органов нижнего отдела генитального тракта способна провоцировать развитие предраковых и раковых процессов.
Целый ряд онкологических заболеваний связан с высокоонкогенными типами ВПЧ, в первую очередь с 16 и 18 [19], в их числе рак шейки матки, прямой кишки, влагалища и вульвы, рак полового члена, гортани, ротовой полости.
Для диагностики ВПЧ-ассоциированных заболеваний применяются следующие методы исследования:
• клинические;
• цитологические (Pap-test);
• расширенная кольпоскопия;
• подтверждение наличия ДНК ВПЧ в цервикальном эпителии (ПЦР);
• определение вирусной нагрузки методом Hybride Capture (ВПЧ-Digene-тест), позволяющее выявить число копий ДНК онкогенных вирусов;
• ПЦР в режиме реального времени;
• жидкостная цитология;
• морфологическое исследование;
• определение онкомаркеров – онкобелков p16, Кi67;
• сканирование шейки матки в режиме реального времени (TruScreen) и др.
Клинико-визуальный метод является наиболее простым в диагностике ВПЧ-инфекции гениталий. С помощью рутинного осмотра вульвы, промежности, перианальной области, шейки матки и влагалища с использованием теста с раствором Люголя и 3–5% уксусной кислотой выявляется большинство клинических и субклинических форм инфекции. Однако данный метод не позволяет судить о характере и прогнозе течения патологического процесса [5].
Кольпоскопия представляет собой высокоинформативный и недорогой метод диагностики заболеваний шейки матки. Наиболее распространенной является расширенная кольпоскопия, которая включает осмотр и ревизию состояния слизистой оболочки шейки матки, влагалища и вульвы при увеличении микроскопа в 7–30 раз и применении некоторых эпителиальных тестов, при которых оценивается реакция тканей в ответ на их обработку различными медикаментозными средствами. Для более детального осмотра сосудистой сети применяются различные фильтры [5].
Диагностика типичных экзофитных кондилом не представляет особой сложности. Кольпоскопически они имеют характерный вид с пальцеобразными выпячиваниями и наличием петли сосуда в каждом из них. Большие трудности вызывает диагностика субклинических форм папилломавирусной инфекции и выявление кольпоскопических признаков, характеризующих вирусные поражения слизистой оболочки шейки матки, влагалища и вульвы. Это сложно еще и потому, что участки ВПЧ-инфекции могут сочетаться с другими доброкачественными и злокачественными образованиями эпителия. В связи с большим разнообразием проявлений субклинической инфекции специфического комплекса кольпоскопических признаков нет. Точно диагностировать внутриэпителиальные кондиломы с помощью одного кольпоскопического метода возможно только при выраженном ороговении или при сочетании плоских форм кондилом с экзофитными.
В настоящее время существует достаточно лекарственных средств для устранения симптомов заболевания, а также препаратов для повышения иммунитета, которые позволяют полностью избавиться от рецидивов и добиться такого результата, когда вирус не обнаруживается в анализах. Такой низкий уровень его концентрации поможет забыть о внешних проявлениях и предупредить развитие онкологических заболеваний, особенно часто встречающихся на фоне ВПЧ у женщин.
Выбор метода лечения при ВПЧ-ассоциированной патологии зависит от ряда факторов, включая морфологию, размеры, количество и локализацию кондилом, возраст больных и наличие беременности. В этом процессе немаловажную роль также играет собственный опыт врача и метод лечения, который он предпочитает. Основной целью терапии является элиминация кондилом, которые вызывают симптомы, сопряженные с физическим и психологическим дискомфортом. Тяжесть клинической манифестации ВПЧ-ассоциированной патологии слизистых оболочек и кожи урогенитальной и перианальной области широко варьирует, что требует тщательного выбора и обоснования целесообразности использования того или иного метода в каждом конкретном случае.
Доказательства преимущества какого-либо определенного метода перед остальными отсутствуют. Лечебное средство нужно выбирать индивидуально, исходя из того принципа, что лечебное воздействие не должно сопровождаться осложнениями, вызывающими более тяжелые страдания по сравнению с основной болезнью. При этом следует также учитывать выбор пациенток, исходя из стоимости и комфортности того или иного метода лечения для конкретного больного.
Арсенал средств:
• криодеструкция жидким азотом (пораженную область уничтожают замораживанием);
• радиоволновое удаление кандилом и лечение шейки матки;
• лазерная терапия – вариант, к которому желательно прибегать только в крайних случаях. Дело в том, что вирус, обработанный лазером, попадает в воздух и может заразить медперсонал, работающий без защитных масок;
• лекарственный метод – обработка пораженной области различными кремами, мазями, гелями, назначение иммуностимуляторов.
Целью настоящего исследования явилась оценка эффективности применения инозина пранобекса (Изопринозина) при остроконечных кондиломах, CIN, субклинических формах ВПЧ в комбинированном режиме.
Материал и методы. Проведен анализ эффективности применения и побочных эффектов инозина пранобекса (ИП) при ВПЧ-ассоциированных поражениях слизистых оболочек и кожи у 30 больных. ИП назначали 30 больным, из них 11 пациенток принимали ИП в монорежиме, а 19 – в комбинированном режиме. При этом сравнивали эффективность лечения ВПЧ-ассоциированных заболеваний по степени ликвидации жалоб на зуд и неприятные ощущения, по площади регрессии макроскопических изменений, при ВПЧ-ассоциированных заболеваниях шейки матки – по результатам ДНК ВПЧ-теста.
Далее побочные эффекты были проанализированы по результатам лечения пациенток, которые принимали ИП как в монорежиме, так и в комбинированном режиме.
Результаты исследования. Пациентки распределились по возрастным группам следующим образом: число пациенток до 20 лет составило 5; от 21 до 25 лет – 10; от 26 до 30 лет – 7; от 31 до 35 лет – 4; от 36 до 40 лет – 3; от 41 до 45 лет – 1.
Латентное течение ВПЧ-инфекции было зарегистрировано у 3 пациенток на основе ПЦР ДНК ВПЧ-тестов и клинических исследований. Различные проявления ВПЧ в виде высыпаний (остроконечных или плоских кондилом) в перианальной и урогенитальной области, области влагалища и шейки матки были обнаружены у 9 пациенток. Из них у 4 пациенток выявлены сочетанные вирусные инфекции (ВПГ 1, 2, ЦМВ) с ВПЧ-ассоциированными заболеваниями. При гинекологическом осмотре у 10 больных обнаружена эктопия, у 2 – истинная эрозия, у 5 женщин – цервициты и эндоцервициты. У 7 пациенток выявлен бактериальный вагиноз.
На основании цитологического, кольпоскопического и патоморфологического исследований у 2 пациенток установлена цервикальная интраэпителиальная неоплазия.
Результаты анализа в период 6-месячного наблюдения свидетельствуют о существенном снижении зуда и неприятных ощущений от первоначального осмотра к моменту повторных осмотров у всех пациенток, независимо от их возраста во всех группах. При этом также отмечено существенное снижение частоты жалоб после комбинированного применения ИП по сравнению с аналогичными показателями, как при применении традиционных методов лечения, так и ИП в монорежиме во всех возрастных группах (p<0,05).
Результаты визуальной оценки уменьшения площади ВПЧ-ассоциированных патологически измененных участков шейки матки, слизистых оболочек и кожи урогенитальной, анальной и перианальной областей после их лечения различными методами с и без применения ИП свидетельствуют, что наиболее значительное клиническое улучшение наступило после комбинированного лечения по сравнению с применением ИП в монорежиме (p<0,001). Результаты применения традиционных методов лечения оказались одинаковыми по эффективности с ИП в монорежиме (p<0,001) и ниже, чем таковые в группе с ИП в комбинированном режиме (p<0,001).
Результаты повторного анализа ПЦР ДНК ВПЧ-тестирования через 6 мес. у женщин, включенных в исследование, оказались положительными в среднем в 66,2±0,08% наблюдений, у женщин после традиционных методов лечения – в 52,6±0,09%, у пациенток после ИП в монорежиме – в 42,6±0,09%, у женщин после ИП в комбинированном режиме – в 25,3±0,08% наблюдений.
Анализ результатов свидетельствует, что применение ИП как в монорежиме, так и в комбинированном способствует существенной элиминации ВПЧ (p<0,05 и p<0,001 соответственно) по сравнению с аналогичным показателем спонтанной элиминации ВПЧ в группе наблюдения. При этом применение ИП в комбинированном режиме способствует значительному снижению ДНК ВПЧ-положительных результатов по сравнению с аналогичным показателем традиционных методов лечения (p<0,01), что не противоречит данным других исследователей [6–9].
Заключение. Инозин пранобекс (Изопринозин) – давно используемый в медицинской практике иммуностимулятор, который считается эффективным при различных вирусных инфекциях. ИП, по своей природе являясь производным пуринов и жизненно важным компонентом клеточного ядра, не дает выраженного токсического эффекта даже при назначении в высоких дозах. Обычно природные аналоги ИП поступают в организм из разнообразных пищевых продуктов. Поэтому при правильном назначении ИП в качестве иммуностимулятора с учетом противопоказаний к его применению частота побочных эффектов минимальна. Об этом свидетельствуют данные многолетнего использования ИП в медицинской практике во всем мире. Обнадеживающие результаты комбинированного применения ИП позволяют сделать вывод о целесообразности включения указанного иммуномодулятора в схемы традиционных методов лечения ВПЧ-ассоциированной патологии слизистых оболочек и кожи. Требуется дальнейшее изучение эффективности этого метода с точки зрения доказательной медицины.

Литература
1. Европейские стандарты диагностики и лечения заболеваний, передаваемых половым путем. М.: Медлит, 2004.
2. Качалина Т.С., Шахова Н.М., Качалина О.В. и др. Возможности диагностики и лечения ВПЧ-ассоциированных цервикальных неоплазий у женщин репродуктивного возраста в современных условиях // РМЖ. 2014. № 14. С. 1024–1028.
3. Краснопольский В.И. и др. Инфицированность вирусом папилломы человека среди девочек-подростков в Московской области // Рос. вестник акушера-гинеколога. 2010. № 5. С. 46–49.
4. Чиссов В.И., Старинский В.В., Петрова Г.В. Злокачественные новообразования в России в 2010 году (заболеваемость и смертность). М., 2012. 260 с.
5. Бауэр Г. Цветной атлас по кольпоскопии; пер. с нем. / Под ред. С.И. Роговской. М.: ГЭОТАР-МЕД, 2015. С. 288.
6. Елисеева Ю.Е., Мынбаев О.А. Роль вспомогательной иммунотерапии в решении проблем ВПЧ-ассоциированных патологических поражений слизистых оболочек и кожи // Акушерство и гинекология. 2011. № 4. С. 104–111.
7. Елисеева М.Ю., Мынбаев О.А. Роль иммунотерапии в решении проблем ВПЧ-ассоциированных патологических поражений слизистых оболочек и кожи // Акушерство и гинекология. 2011. Т. 4. С. 104–111.
8. Мынбаев О.А., Елисеева М.Ю. Вспомогательная иммунотерапия ВПЧ-ассоциированных поражений кожи и слизистых оболочек (обзор литературы) // Гинекология. 2011. Т. 13(3). С. 32–41.
9. Прилепская В.Н., Довлетханова Э.Р., Абакарова П.Р. Возможности терапии ВПЧ-ассоциированных заболеваний гениталий у женщин // Акушерство и гинекология. 2011. № 5. С. 123–128.
10. Потапов В.А., Демченко Т.В., Стрельцова Т.Р. и др. Клинико-лабораторная оценка эффективности Изопринозина в лечении папилломавирусной инфекции, ассоциированной с цервикальной интраэпителиальной неоплазией // Репродуктивное здоровье женщины. 2006. Т. 25, № 1. С. 134–135.
11. Прилепская В.Н., Роговская С.И. Возможности Изопринозина в лечении хронических цервицитов и вагинитов // РМЖ. 2008. Т. 16, № 1. С. 5–9.
12. Прилепская В.Н., Костава М.Н., Назарова Н.М. и др. Эффективность применения Изопринозина при лечении вульводинии, обусловленной инфекционно-воспалительными процессами // РМЖ. 2009. Т. 17, № 16. С. 1046–1048.
13. Роговская С.И. Папилломавирусная инфекция у женщин и патология шейки матки: в помощь практикующему врачу. М.: ГЭОТАР-Медиа, 2008.
14. Стратегический документ «Подготовка к внедрению вакцины против ВПЧ в Европейском регионе».‒ ВОЗ, 2008.
15. Шварц Г.Я., Прилепская В.Н., Мынбаев О.А. Изопринозин в лечении папилломавирусной инфекции в гинекологической практике. М., 2011.
16. Gaspar J. et al. Sociodemografic and clinical factors of women with HIV // Rev. lat. Am. Enfermagem. 2015. Vol. 23. № 1. P. 74–81.
17. Madeddu G.. et al. HPV infection in HPV-positive females: the need for cervical cancer screening including HPV-DNA defection despite successful HAART // Eur. Rev. Med. Pfarmacol. Sci. 2014. Vol. 18(8). P. 1277–1285.
18. Guidelines for treatment of sexually transmitted diseases. CDC reports 2006‒2008. MMWR, 2006. Vol. 55. RR‒ 11. P. 62‒67 http://www.cdc.gov/std
19. Russomano F., Reis A., Camargo M. et al. Efficacy in treatment of subclinical cervical HPV infections without CIN. Systemic review // Rev. Paul Med. 2000. Vol. 118, № 4. P. 109–115.
20. Nagai Y. Persistence of human papillomavirus infection after therapeutic conization for CIN 3: is it an alarm for disease recurrence? // Gynecol. Oncol. 2000. Vol. 79, № 2. P. 294–299.
