Паста Шнырева
Новости здоровья > Аннотации > Паста Шнырева
05.06.2023
 Найти препарат в аптеках
Найти препарат в аптеках
Торговое название препарата: Паста Шнырева
Международное непатентованное наименование: —
Лекарственная форма: паста
Действующее вещество: вазелин, окись цинка, крахмал, висмут, ихтиол
Фармакотерапевтическая группа: лечебно-косметические средства
Фармакологические свойства:
Мазь Шнырева обладает множеством терапевтических эффектов, которые обусловлены составом лекарственного препарата. В составе присутствует компонент висмут. Он обеспечивает антисептический эффект, негативно воздействует на патогенные микроорганизмы, ускоряет регенерационные процессы кожного покрова. Последние исследования показали, что висмут обладает противоопухолевым свойством. В составе пасты Шнырева присутствует крахмал. Но он не оказывает какой-либо биологической активности. Это вещество необходимо для связки других компонентов. Окись цинка обеспечивает следующие эффекты: Купирует воспалительные процессы; дезинфицирует кожный покров; уничтожает бактерии; нивелирует грибковую инфекцию; снимает раздражение; восстанавливает функционал кожи; подсушивает кожу. Благодаря ихтиолу в составе удается бороться с грибковыми поражениями кожного покрова, активностью патогенных микроорганизмов.
Показания к применению:
Опрелости. Угревая сыпь. Язвенные и эрозивные поражения кожного покрова. Дерматиты любого генеза. Обострение псориаза/экземы. Стрептодермия. Трофические язвы. Шелушение кожного покрова. Аллергические проявления (сыпь, красные пятна).
Противопоказания:
Индивидуальная непереносимость компонентов, возраст до 6 месяцев. Не рекомендуется для лечения беременных и кормящих женщин.
Способ применения и дозы:
Лекарственный препарат предназначен исключительно для наружного применения.
Наносить непосредственно на проблемные участки кожи тонким слоем.
Побочные действия:
Аллергические реакции.
Взаимодействие с другими лекарственными средствами:
Не описано.
Срок годности: 30 дней
Условия отпуска из аптек: по рецепту
Производитель: Казахстан. Россия.
Кожные заболевания приводят не только к физическим, но и моральным страданиям, поскольку связаны с внешними проявлениями. Наличие проблемной кожи препятствует нормальной и полноценной жизни. Для лечения существует много лекарственных препаратов, в том числе и гормональной природы, но не всегда удается достичь нужного результата. Шнырева паста – это недорогое и экономичное лекарство, которое помогает вылечить псориаз, дерматит, угревую сыпь и др. кожные болезни. Отзывов на препарат практически нет, поэтому не удивительно, что многие о нем даже не слышали. Купить нельзя, можно только сделать под заказ. Итак, рассмотрим свойства цинковой пасты Шнырева, особенности использования, противопоказания.
- Фармакологические свойства
- Состав, форма выпуска, описание и упаковка
- Побочные действия
- Показания к применению
Фармакологические свойства
Мазь Шнырева обладает множеством терапевтических эффектов, которые обусловлены составом лекарственного препарата. В составе присутствует компонент висмут. Он обеспечивает антисептический эффект, негативно воздействует на патогенные микроорганизмы, ускоряет регенерационные процессы кожного покрова. Последние исследования показали, что висмут обладает противоопухолевым свойством.
В составе пасты Шнырева присутствует крахмал. Но он не оказывает какой-либо биологической активности. Это вещество необходимо для связки других компонентов.
Окись цинка обеспечивает следующие эффекты:
- Купирует воспалительные процессы;
- Дезинфицирует кожный покров;
- Уничтожает бактерии;
- Нивелирует грибковую инфекцию;
- Снимает раздражение;
- Восстанавливает функционал кожи;
- Подсушивает кожу.
Благодаря ихтиолу в составе удается бороться с грибковыми поражениями кожного покрова, активностью патогенных микроорганизмов. Паста Шнырева для лечения кожных болезней врачами назначается очень редко. Возможно, это обусловлено низкой стоимостью препарата или малым сроком хранения лекарства.
Состав, форма выпуска, описание и упаковка

Лекарственный препарат предназначен исключительно для наружного применения. В свободной продаже мази нет. Ее можно изготовить по рецептурному бланку доктора. Пациенту средство выдается в баночке из темного стекла. На нем есть наклейка, где указываются все составляющие медикамента и используемые пропорции, срок годности, лечебные эффекты. О правилах использования сообщает доктор.
Важно: паста Шнырева и цинковая мазь – это разные медикаменты. В составе пасты вазелин 50%, окись цинка 25%, крахмал 25%, висмут 10%, ихтиол 5%, а цинковая паста состоит только из оксида цинка, вазелина и картофельного крахмала.
Паста имеет темно-серый цвет, назвать ее мазью или кремом сложно, поскольку консистенция больше напоминает пластилин или строительную замазку. Присутствует специфический запах – пахнет дегтем. Пасты Шнырева выпускается только в единственной лекарственной форме. В виде капсул, суппозиториев и т.д. такого состава не существует.
Побочные действия
Инструкция по применению пасты Шнырева указывает, что средство хорошо переносится пациентами. При наличии гиперчувствительности к какому-либо составляющему компоненту развивается аллергическая реакция – сыпь, жжение кожного покрова, гиперемия, интенсивное шелушение. Ангионевротический отек не был зарегистрирован.
В описании к препарату указано, что при нанесении на лицо есть высокая вероятность развития раздражения. Рекомендуется использовать только по назначению доктора, чтобы не спровоцировать усугубление основного заболевания. О передозировке ничего не известно.
Показания к применению
Инструкция мази Шнырева предоставляет информацию о показаниях, противопоказаниях и др. нюансах применения.
Лечебный препарат применяется на фоне следующих заболеваний:
- Опрелости.
- Угревая сыпь.
- Язвенные и эрозивные поражения кожного покрова.
- Дерматиты любого генеза.
- Обострение псориаза/экземы.
- Стрептодермия.
- Трофические язвы.
- Шелушение кожного покрова.
- Аллергические проявления (сыпь, красные пятна).
Стоит знать: руководство по применению отмечает, что лекарственный препарат не рекомендуется для лечения беременных и кормящих женщин. Возможность использования в этих случаях решается в индивидуальном порядке. Паста Шнырева допускается к применению в педиатрической практике для детей старше 6 месяцев.
Если говорить о лечебных характеристиках пасты Шнырева, то они положительные. Несмотря на мизерное количество отзывов в Интернете, мнения пациентов исключительно благоприятной природы. При этом многие отмечают, что паста помогла справиться с теми проблемами, которые не решили самые дорогостоящие и разрекламированные препараты. К минусам можно отнести неприятный запах, что особенно не нравится детям. Также мазь пачкает одежду.
Еще один недостаток – это сложность использования. По инструкции лекарственную субстанцию надо наносить тонким слоем, но это сделать практически не возможно, поскольку не позволяет густая консистенция. Некоторые советуют разбавлять водой до густоты «сметаны», но врачи говорят, что такой способ приводит к снижению терапевтической эффективности.
Паста Шнырева – хороший, но труднодоступный препарат. Можно заказать в аптеке только по рецепту доктора, стоимость готового средства – 4$. Хранить нужно только в холодильнике, срок годности не более 14 дней. По завершению этого времени нивелируются лечебные свойства лекарства, возрастает риск развития побочных действий. В качестве аналогов можно назвать такие медикаменты: цинковая мазь (самый близкий аналог), Линимент окиси цинка, Циндол, Деситин, Диадерм – продаются в аптеке.
Пролежнями называют глубокие повреждения мягких тканей, которые возникают из-за ухудшения кровообращения в областях тела, подвергающихся наибольшему давлению. Сначала они затрагивают кожу. Затем распространяются на подкожную жировую клетчатку, мышцы, сухожилия и кости.
Пролежни — распространенная проблема лежачих больных. В группу риска входят:
— парализованные после инсульта люди;
— старички на последних стадиях деменции;
— больные с переломом позвоночника или шейки бедра, черепно-мозговой или другой сложной травмой;
— пациенты в коме.
Задача медицинского персонала — сделать все возможное, чтобы лечение больного проходило без пролежней, опрелостей, трофических язв. Даже неглубокие раны несут угрозу жизни, если к механическому повреждению присоединяется инфекция.
Мониторинг состояния кожных покровов нужно проводить всем без исключения лежачим больным. Наибольшему риску образования пролежней подвергаются пациенты со следующими показаниями:
— полный или частичный паралич тела;
— бессознательное состояние (кома);
— нарушение иннервации кожи из-за болезней ЦНС;
— избыток или, наоборот, дефицит массы тела;
— диабет;
— сосудистые заболевания (тромбоз, варикоз и пр.);
— отеки;
— недержание мочи/кала;
— повышенная потливость.
Пролежни наносят здоровью существенный ущерб. Они вызывают сильную боль, физически истощают и инвалидизируют больного. Являясь «открытыми вратами» для инфекции, даже неглубокие раны могут вызвать заражение крови и гибель пациента.
Местом образования пролежней обычно является область тела, расположенная ниже всего и подвергающаяся наибольшему давлению:
— в положении лежа на спине это затылок, плечи, лопатки, копчик, ягодицы, пятки;
— в положении на боку — голова, ушная раковина, плечо, локоть, бедро, внешняя сторона голени, щиколотка;
— на животе — локти, грудная клетка, половые органы, колени, тыльная сторона стоп;
— полусидя/полулежа — затылок, копчик, ягодицы, икры, пятки, стопы.
Пролежни могут образовываться в любом положении, если человек остается в нем без движения более двух часов.
Как абсолютное большинство заболеваний, пролежни легче предупредить, чем лечить.
Меры профилактики включают:
Изменение положения тела лежачего больного каждые 2 часа
Позволяет перераспределить нагрузку и улучшить циркуляцию крови в сдавленных областях. С той же целью применяют специальные противопролежневые подушки и валики. Их подкладывают под лопатки, крестец, ягодицы, пятки и другие части тела, подвергающиеся наибольшему давлению.
Использование противопролежневого матраса
Специальные матрасы против пролежней наполнены воздухом или шариками из пенопласта. Такая конструкция исключает давление твердой поверхности на тело больного. Пациент как будто лежит на легком облачке. Его кровь свободно циркулирует по всему телу.
Тщательное соблюдение гигиены
Обездвиженных пациентов моют каждый день с помощью влажной губки и жидкого мыла из серии «Sani Care», «TENA Wash Cream», «Hartman» специально для лежачих больных. Эти средства надежно защищают от инфекции, улучшают циркуляцию крови, не вызывают раздражения кожи.
Своевременная смена подгузников
Нельзя, чтобы кожа долго находилась в контакте с выделениями. Они раздражают кожу, провоцируют возникновение опрелостей. При хорошем уходе подгузник меняют сразу же после опорожнения кишечника/мочевого пузыря. Затем больного подмывают.
Кожу обрабатывают защитным абсорбирующим кремом (или присыпкой) против опрелостей и пролежней. Например, таким как «Abena» с оксидом цинка, «MoliCare Skin» или «Menalind Professional».
Регулярная замена нательного и постельного белья
Лежачие больные обладают слабым иммунитетом, поэтому особенно нуждаются в чистоте. Нательное белье им следует менять ежедневно, постельное — 2–3 раза в неделю. Использовать только мягкие хлопковые трусы, носки, майки без грубых швов, шнурков, пуговиц и тугих резинок.
В комнате больного определите «чистую» зону, где будет лежать чистое, постиранное белье и постельные принадлежности. И «грязную» зону, куда Вы положите валики и постельные принадлежности без белья.
Кровать необходимо застилать так, чтобы на простыне и подушке не оставалось складок. Они сдавливают кожу, повышая риск образования пролежней. Важно следить, чтобы на кровати не оставались крошек от пищи или других посторонних предметов.
Ежедневный осмотр кожных покровов на предмет наличия стойких покраснений
При обнаружении пятен следует усилить меры профилактики: чаще поворачивать пациента, улучшить его гигиену, использовать защитные мази и кремы, делать массаж.
Сбалансированное питание
В меню лежачего больного обязательно должны присутствовать продукты, богатые витаминами А, В, С. Это овощи и зелень, постное мясо, нежирный творог. Важно также соблюдение питьевого режима. Лежачий больной в сутки должен потреблять приблизительно 40 мл жидкости на 1 кг собственного веса.
При долгом стационарном лечении обойтись совсем без пролежней не всегда получается. Особенно от этого страдают престарелые пациенты с очень слабым иммунитетом и сосудистыми заболеваниями.
Схемы и методы лечения определяются стадиями развития пролежней, коих существует всего 4:
1. Первая стадия — на коже образуются большие фиолетово-красные пятна, которые не исчезают при надавливании или смене положения тела. Целостность кожного покрова не повреждена.
2. Вторая стадия — в пределах красных пятен появляются пузыри с водянистым содержимым. При трении о белье они лопают, обнажая неглубокую рану.
3. Третья стадия — рана увеличивается по площади и углубляется в подкожную жировую клетчатку, мышечный слой. Из ее толщи могут сочиться жидкие выделения, гной. Пролежень выглядит как глубокая воронка с неровными краями.
4. Четвертая стадия — рана проникает сквозь всю толщу мышц, достигая сухожилий и костей. На ее поверхности образуются черные массы мертвой ткани (некроз). Могут присутствовать гнойные выделения, неприятный запах.
Перед манипуляциями с кожей пациента сиделки моют и обрабатывают руки антисептиком «Софта-Ман Изо Вискораб». Затем меняют положение тела больного, убрав давление с места образования пролежня.
Красное пятно и кожу вокруг него обрабатывают раствором «Эплан», кремом «Seni Care» с аргинином или подобными средствами. Они купируют боль, смягчают и защищают кожу, ускоряют регенерацию поврежденных тканей, активизируют кровообращение. Действие противопролежневых продуктов усиливает массаж в виде легких поглаживаний по часовой стрелке.
По окончании гигиенического ухода на пятно накладывают дышащую повязку типа «Аскина Хилл» или «Аскина Дерм». Она защищает рану от мацерации и механических повреждений. На протяжении всего периода лечения следят, чтобы больной не ложился на травмированную область.
При образовании пузырей и трещин проводят антисептическую обработку раны с помощью растворов/мазей «Пронтосан», «Браунодин». Они уничтожают широкий спектр бактерий, очищают поверхность раны от гноя и корок, ускоряют заживление.
После противомикробной обработки на пролежень накладывают влажную адгезивную повязку типа «Аскина Фоам». Она состоит их губчатого полиуретана, который хорошо впитывает жидкие выделения и мягко подсушивает (но не пересушивает!) рану. Повязку меняют раз в 1–2 дня.
Важно! Пролежни категорически нельзя подсушивать с помощью марганцовки, зеленки, йода, камфорного или салицилового спирта, перекиси водорода, репчатого лука или других «народных» методов! Эти средства вызывают сильный ожог и рубцевание ткани, не говоря уже о невыносимой боли, которую испытывает пациент.
Глубокие пролежни третьей стадии лечит только врач. Он удаляет струпья и гной, промывает рану физраствором или антисептиком типа «Пронтосан». Затем накладывает абсорбирующую влажную повязку из серии «Аксина Фоам», «Hydrocoll», «Omnifix», «Atrauman». Она впитывает гнойные выделения, уничтожает микробы, способствует активному заживлению раны.
Лечение глубокой некротизированной раны также проводит врач-хирург. Он удаляет мертвые ткани, гной и струпья, промывает рану антисептическим раствором «Пронтосан», «Хлоргексидин».
При необходимости останавливает кровотечение с помощью раствора «Этамзилат» или аналогичных средств. По завершении обработки накладывает атравматичную ранозаживляющую повязку типа «Аскина Сорб», «Аскина Калгитроль».
Высокой эффективностью при лечении глубоких ран обладают мази с антибактериальными и ранозаживляющими свойствами:
«Солкосерил». Содержит гемодериват из крови телят. Стимулирует синтез коллагена, активизирует питание и восстановление поврежденных тканей. Способствует очищению раны от погибших клеток.
«Преднизолон». Гормональный препарат в виде мази. Содержит глюкокортикостероиды. Подавляет активность патогенной флоры, активизирует процессы регенерации, устраняет жжение, боль.
«Левомеколь». Комбинированный препарат для лечения трофических язв, ожогов. Уничтожает широкий спектр микробов, купирует воспаление, способствует восстановлению поврежденных тканей.
«Метилурацил». Повышает местный иммунитет, улучшает трофику и стимулирует регенерацию тканей.
«Бепантен». Стимулирует заживление (рубцевание) раны. Уничтожает бактериальную инфекцию. Смягчает. Устраняет сухость и шелушение кожи.
«Меналинд» с цинком. Содержит пчелиный воск, гидрогенат касторового масла, лимонную кислоту, креатин. Подходит для лечения пролежней 1 стадии. Повышает местный иммунитет.
Питает и смягчает кожный покров. Противостоит растрескиванию, шелушению. Активизирует кровообращение, ускоряя восстановление погибших капилляров и клеток кожи.
Мазь наносят тонким слоем на очищенную рану. После полного впитывания поверх нее можно накладывать асептическую повязку.
Наличие в ране гноя свидетельствует о присоединении бактериальной инфекции. Для промывания гнойных пролежней используют такие антисептические средства, как «Мирамистин», «Хлоргексидин», «Пронтосан». Промывание выполняют во время каждой перевязки.
Для защиты раневой поверхности от повреждений используются абсорбирующие губчатые повязки:
«Сорбалгон»;
«Гидроклин Плюс»;
«Протеокс-Т» с трипсином.
Сорбалгон — это альгинатная повязка, которая работает как тампон. При наложении на рану она впитывает в себя весь гной и превращает его в гель. Благодаря этому рана очищается. Начинается процесс регенерации. Аналогичным образом работают и другие абсорбирующие повязки для гноящихся ран.
Наибольшие сложности в плане лечения связаны с ранами, расположенными в нетипичных местах: в паху, между ягодицами, внутри ушной раковины и пр. Многие из них подвергаются постоянной мацерации, поэтому заживают очень долго и тяжело.
Прежде всего нужно обеспечить чистоту и сухость кожи. При наличии ран в паху или между ягодицами подгузники меняют после каждого опорожнения пациента. Подмывают больного не водой с мылом, а специальной мягкой пеной (есть в линейке средств «Seni Care», «Hartmann», «Coloplast»). Она предназначена для мытья раздраженной кожи без воды.
Проблемные зоны регулярно проветривают. Для этого пациента поворачивают набок, под расположенную сверху ногу подкладывают валик, обеспечивая доступ кислорода. Для ускорения заживления пахового пролежня больному ставят катетер, чтобы не травмировать кожу частой сменой подгузников.
Гнойную рану промывают противомикробным раствором «Метронидазол». Не вытирают, а ждут полного самостоятельного высыхания. Затем пролежень припудривают антибактериальным порошком «Банеоцин».
Он должен полностью впитаться, а не скататься в гранулы. Если скатывается, значит, рана недостаточно высохла.
В конце процедуры между ягодицами укладывают мягкую хлопковую салфетку без складок. Она впитывает выделения, ускоряя подсыхание и заживление раны.
От пролежней опрелости отличаются локализацией и глубиной поражения кожи. Располагаются они обычно в местах повышенной влажности: под мышками, в паху, под грудью у женщин, на шее и т. д. Для опрелостей характерны неприятные ощущения: зуд, боль, раздражение. Кожа краснеет и воспаляется. Может присутствовать неприятный запах.
Глубина поражения распространяется только на поверхностный кожный слой. Опрелости никогда не доходят до мышц или костей.
Различаются 3 стадии развития этой патологии:
На первой стадии кожа интенсивно краснеет и чешется.
На второй появляются язвочки. Неприятные ощущения усиливаются.
На третьей стадии из язвочек образуются глубокие трещины, которые сильно болят и дурно пахнут.
Профилактика заключается в строгом соблюдении гигиены лежачего больного, использовании подсушивающих кремов/присыпок с цинком после каждого подмывания, ношении натурального белья из хлопка.
Для промывания уже образовавшихся опрелостей используют мягкие антисептики «Хлоргексидин», «Риванол». Затем кожу подсушивают мягкой салфеткой и обрабатывают ранозаживляющими средствами «Бепантен», «Декспантенол». Зуд снимают с помощью пасты Теймурова, детского крема «Деситин» или мази «Декспантенол-Вертекс».
Третью стадию опрелостей лечат так же, как третью стадию пролежней. При этом важно заботиться о сбалансированном питании, физическом и психологическом комфорте больного. Эти факторы повышают шансы на успешный исход лечения.
Данная патология распространена у пожилых и ограниченных в движении людей, в том числе со сниженной чувствительностью (парализованных или находящихся без сознания). Длительное сдавление приводит к снижению кровотока (ишемии) в области сдавления. По этой причине происходит нехватка кислорода в тканях (тканевой гипоксии), что в конечном итоге приводит к омертвлению тканей. Особенно уязвимы участки кожи над костными выступами, такими как крестец, бедра, локти и пятки. Для образования пролежней у некоторых людей достаточно всего двух часов неподвижности и постоянного внешнего давления на кожный покров1,2.
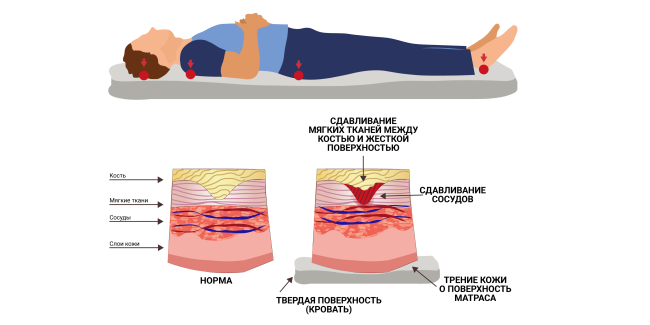
Как обрабатывать пролежни
Обработка пролежней, как правило, включает несколько этапов:
- Очищение
- Обеззараживание
- Наложение повязки
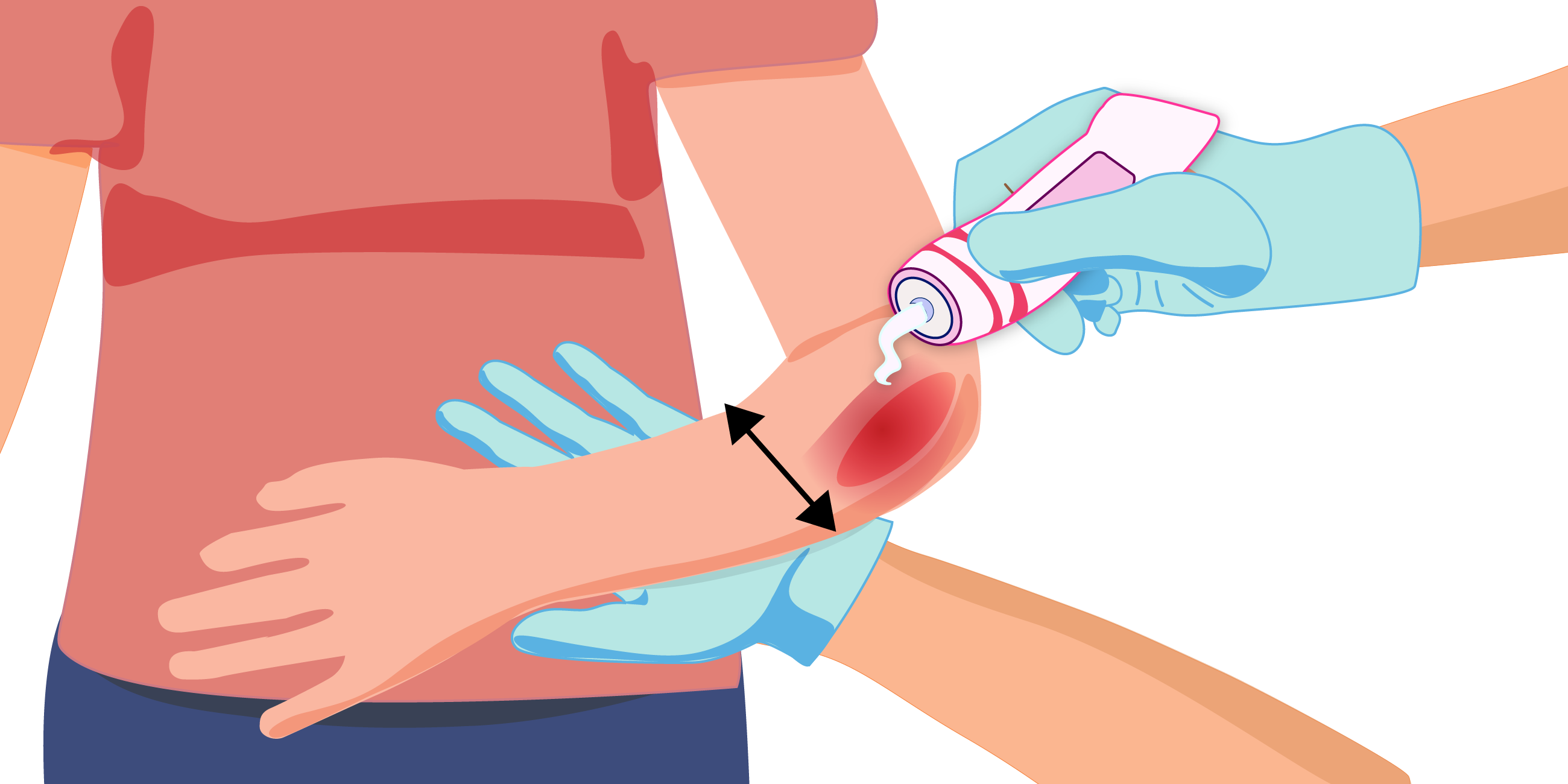
Очищение
Обязательное условие успешного заживления пролежня — это удаление омертвевших тканей, за исключением сухой неинфицированной корочки (струпа). Влажная омертвевшая (некротическая) ткань инфицируется, усиливая воспалительный процесс, который осложняет заживление раны3. Чтобы ускорить заживление пролежня, рекомендуется очищать не только область повреждения, но и кожу вокруг нее при каждой смене повязки.
Обеззараживание поврежденного участка
После очищения пролежня необходимо его обеззаразить с помощью антисептических средств. При этом не рекомендуется использовать марганцовку, спиртовые растворы йода и зеленки, перекись водорода, поскольку эти препараты пересушивают поврежденную поверхность и могут повредить молодую соединительную ткань (грануляционную), которая в дальнейшем заполнит рану. Следовательно, для очищения пролежня предпочтительнее применять специальные средства, например повидон-йода (Бетадин®), который обладает широкой противомикробной активностью. Важно отметить, что он не вызывает дискомфорт — не щиплет и не жжет кожу, не препятствует образованию новой ткани.
Наложение повязки
Последним этапом в обработке пролежней является закрытие раны. Для этого на поверхность пролежня или непосредственно на повязку наносят специальные мази или кремы, обладающие противомикробными и регенерирующими действиями.
Как обрабатывают пролежни и какие средства используют смотрите короткое видео с врачом-хирургом Федором Яновичем Красковским
Виды мазей и кремов для обработки пролежней
Для профилактики нежелательных явлений рекомендуется проводить ежедневную обработку раневых поверхностей с помощью специальных мазей и кремов.
В зависимости от целей лечения мази бывают:
Очищающие:
Ферментные мази, очищающие рану от омертвевших тканей (например, мазь с коллагеназой).
Обеззараживающие:
Средства с содержанием йода, ионов серебра, антибиотиков (повидон-йод, бацитрацин, мупироцин, сульфадиазин серебра).
Восстанавливающие:
Мази, стимулирующие активацию обменных процессов в тканях и образование волокон коллагена (декспантенол).
Противовоспалительные:
Снижают воспалительные процессы в тканях, подавляют чрезмерно высокую активность иммунной системы (гидрокортизона ацетат).
Снижают воспалительные процессы в тканях, подавляют чрезмерно высокую активность иммунной системы (гидрокортизона ацетат).
Важно!
Обязательно перед применением любой мази необходимо проконсультироваться с лечащим врачом! Каждый препарат имеет собственную специфику применения и дозирования, которые должен определять специалист, исходя из индивидуальных особенностей здоровья каждого пациента.
Мазь на основе повидон-йода
Мазь Бетадин® на основе повидон-йода представляет собой особый комплекс йода и повидона. За счет такой структуры при нанесении мази на рану происходит постепенное высвобождение йода, который соединяется с микробными клетками и вызывает их гибель18.
Мазь Бетадин® обладает широким спектром антимикробной активности. Повидон-йод активен даже в отношении некоторых устойчивых (резистентных) к другим лекарствам микроорганизмов9, а также способен подавлять активность вирусов11.
Как обрабатывать пролежни
Обработка пролежней, как правило, включает несколько этапов:
- Очищение
- Обеззараживание
- Наложение повязки
Очищение
Обязательное условие успешного заживления пролежня — это удаление омертвевших тканей, за исключением сухой неинфицированной корочки (струпа). Влажная омертвевшая (некротическая) ткань инфицируется, усиливая воспалительный процесс, который осложняет заживление раны3. Чтобы ускорить заживление пролежня, рекомендуется очищать не только область повреждения, но и кожу вокруг нее при каждой смене повязки.
Обеззараживание поврежденного участка
После очищения пролежня необходимо его обеззаразить с помощью антисептических средств. При этом не рекомендуется использовать марганцовку, спиртовые растворы йода и зеленки, перекись водорода, поскольку эти препараты пересушивают поврежденную поверхность и могут повредить молодую соединительную ткань (грануляционную), которая в дальнейшем заполнит рану. Следовательно, для очищения пролежня предпочтительнее применять специальные средства, например повидон-йода (Бетадин®), который обладает широкой противомикробной активностью. Важно отметить, что он не вызывает дискомфорт — не щиплет и не жжет кожу, не препятствует образованию новой ткани.
Наложение повязки
Последним этапом в обработке пролежней является закрытие раны. Для этого на поверхность пролежня или непосредственно на повязку наносят специальные мази или кремы, обладающие противомикробными и регенерирующими действиями.
Как обрабатывают пролежни и какие средства используют смотрите короткое видео с врачом-хирургом Федором Яновичем Красковским
Виды мазей и кремов для обработки пролежней
Для профилактики нежелательных явлений рекомендуется проводить ежедневную обработку раневых поверхностей с помощью специальных мазей и кремов.
В зависимости от целей лечения мази бывают:
Очищающие:
Ферментные мази, очищающие рану от омертвевших тканей (например, мазь с коллагеназой).
Обеззараживающие:
Средства с содержанием йода, ионов серебра, антибиотиков (повидон-йод, бацитрацин, мупироцин, сульфадиазин серебра).
Восстанавливающие:
Мази, стимулирующие активацию обменных процессов в тканях и образование волокон коллагена (декспантенол).
Противовоспалительные:
Снижают воспалительные процессы в тканях, подавляют чрезмерно высокую активность иммунной системы (гидрокортизона ацетат).
Снижают воспалительные процессы в тканях, подавляют чрезмерно высокую активность иммунной системы (гидрокортизона ацетат).
Важно!
Обязательно перед применением любой мази необходимо проконсультироваться с лечащим врачом! Каждый препарат имеет собственную специфику применения и дозирования, которые должен определять специалист, исходя из индивидуальных особенностей здоровья каждого пациента.
Мазь на основе повидон-йода
Мазь Бетадин® на основе повидон-йода представляет собой особый комплекс йода и повидона. За счет такой структуры при нанесении мази на рану происходит постепенное высвобождение йода, который соединяется с микробными клетками и вызывает их гибель18.
Мазь Бетадин® обладает широким спектром антимикробной активности. Повидон-йод активен даже в отношении некоторых устойчивых (резистентных) к другим лекарствам микроорганизмов9, а также способен подавлять активность вирусов11.

Благодаря антисептическим свойствам Мазь Бетадин® используется, в частности для дезинфекции ран и лечения пролежней под повязкой. Наносят препарат тонким слоем на поврежденный участок с захватом 1 см здоровой кожи 1 раз в день.
Инструкция
Где купить Бетадин® мазь?
Мазь с коллагеназой
Коллагеназа – это фермент, который разрушает коллаген в омертвевших тканях и тем самым способствует очищению пролежня от гноя, старых и омертвевших частичек кожи. Мазь с коллагеназой также предупреждает образование патологических рубцов и шрамов, разглаживает неровности кожи, огрубелости16.
Используют мазь 1 раз в день. Длительность применения мази определяет врач, исходя из состояния пролежня16.
Мазь с бацитрацином и неомицином
Бацитрацин и неомицин – комбинация антибактериальных препаратов, как подавляющих размножение бактерий, так и вызывающих гибель вредоносных микроорганизмов8.
Используется данная мазь для лечения и профилактики инфекционно-воспалительных заболеваний при незначительных порезах, царапинах и ожогах.
Препарат наносится на поврежденный участок 2-3 раза в день. Продолжительность использования – не более 7 дней17.
Мазь с мупироцином
Мупироцин – препарат с противомикробным действием широкого спектра12, способствует снижению численности патогенных микроорганизмов и вызывает их гибель. Используют для лечения первичных и вторичных инфекционных поражений кожи, вызванных чувствительными к мупироцину микроорганизмами.
Мазь наносят 2-3 раза в сутки не более 10 дней20.
Мазь с сульфадиазином серебра
Сульфадиазин серебра — противомикробное средство, повреждающее клеточные мембраны бактерий7. Применяют данную мазь для лечения инфицированных пролежней, ссадин, ожоговых ран, кожных язв, пересаженных участков кожи, а также для предупреждения инфицирования поврежденного участка кожи.
Наносят мазь 1-2 раза в день не дольше 3 недель21.
Мазь на основе декспантенола
Данная мазь активизирует восстановление поврежденной ткани, стимулируя увеличение количества клеток, производящих компоненты, необходимые для упругости и эластичности кожи. Также мазь с декспантенолом (например, Новатенол) нормализует клеточный метаболизм, ускоряет деление клеток и увеличивает прочность коллагеновых волокон.
Частота применения зависит от показаний и определяется лечащим врачом22.
Мазь на основе гидрокортизона ацетата
Данная мазь относится к кортикостероидным препаратам. Обладает противовоспалительным и иммуносупрессивным действием (подавляет нежелательные иммунные реакции).
Наносят мазь 2-3 раза в сутки в течение 6-14 дней23.
Выбор мази в зависимости от стадии пролежней
Выбор мази зависит от стадии развития пролежня, наличия или отсутствия осложнений:
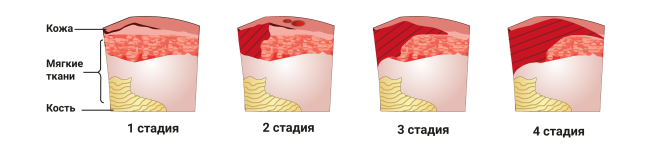
- 1 стадия – на этом этапе кожные покровы не нарушены, а имеется лишь покраснение кожи. С целью предотвращения дальнейшего воздействия повреждающих факторов необходимо переворачивать пациента в кровати каждые 2 часа или использовать специальные средства для уменьшения локального давления на ткани. Следует соблюдать простые гигиенические правила ухода за лежачими больными, следить за чистотой и состоянием их кожи. Можно ограничиться очищением покрасневшей кожи с использованием, например физраствора, камфорного спирта15.
- 2 стадия – целями этого этапа контроля за пролежнем являются заживление поверхностной раны и профилактика инфицирования. После промывания необходимо использовать мази с противомикробным и восстанавливающим действием (например, повидон-йод Бетадин®, декспантенол). Необходимо аккуратно закрывать рану повязкой.
- 3 стадия – на данном этапе допустимо включить в лечение мази с ферментами (коллагеназа), которые будут способствовать очищению раны от омертвевших тканей и гноя. Также важно использовать противомикробные и противовоспалительные мази (повидон-йод Бетадин®, гидрокортизон ацетат). Нанесение этих средств позволит сократить сроки заживления и снизить риски осложнений.
- 4 стадия – в связи с разрушением всех слоев кожи и омертвлением подлежащих тканей необходимо хирургическое очищение раны с последующей дермопластикой. Дополнительно к препаратам, применяемым на 3 стадии, к лечению присоединяются физиотерапевтические процедуры: обработка пролежня ультразвуком или ультравысокочастотным электромагнитным полем, фонофорез в комбинации с антисептиками и электрофорез с применением антибиотиков15.
Поскольку одним из основных препятствий для заживления раны является инфекция, то для лечения пролежней с признаками инфицирования акцент делают на местных противомикробных средствах.
Пролежни – серьезная травма кожи, осложнения которой могут привести к сепсису (заражению крови), что нередко заканчивается летальным исходом, поэтому лечение необходимо проводить под строгим контролем врача.
Ответы на вопросы
Как избежать возникновения пролежней?
Чтобы предотвратить возникновение пролежня, рекомендуется менять положение пациента каждые 2-4 часа. Чтобы уменьшить давление на наиболее уязвимые у данного пациента области, используют подушки и т.п. Необходимо наблюдать за состоянием кожи и интенсивно за ней ухаживать.
Какие признаки пролежня?
Признаком пролежня может быть как локальное покраснение, так и возникновение раны различной глубины, также возможно появление корки или пузыря.
Можно ли лечить пролежни в домашних условиях?
Все зависит от стадии пролежня. Например, лечение в домашних условиях возможно для незначительных повреждений, тогда как при пролежнях 3-4 стадии необходима госпитализация в медицинское учреждение. В любом случае при возникновении пролежня лечение должно осуществляться под контролем врача.
Красковский Федор Янович
Врач-хирург.

- 1 стадия – на этом этапе кожные покровы не нарушены, а имеется лишь покраснение кожи. С целью предотвращения дальнейшего воздействия повреждающих факторов необходимо переворачивать пациента в кровати каждые 2 часа или использовать специальные средства для уменьшения локального давления на ткани. Следует соблюдать простые гигиенические правила ухода за лежачими больными, следить за чистотой и состоянием их кожи. Можно ограничиться очищением покрасневшей кожи с использованием, например физраствора, камфорного спирта15.
- 2 стадия – целями этого этапа контроля за пролежнем являются заживление поверхностной раны и профилактика инфицирования. После промывания необходимо использовать мази с противомикробным и восстанавливающим действием (например, повидон-йод Бетадин®, декспантенол). Необходимо аккуратно закрывать рану повязкой.
- 3 стадия – на данном этапе допустимо включить в лечение мази с ферментами (коллагеназа), которые будут способствовать очищению раны от омертвевших тканей и гноя. Также важно использовать противомикробные и противовоспалительные мази (повидон-йод Бетадин®, гидрокортизон ацетат). Нанесение этих средств позволит сократить сроки заживления и снизить риски осложнений.
- 4 стадия – в связи с разрушением всех слоев кожи и омертвлением подлежащих тканей необходимо хирургическое очищение раны с последующей дермопластикой. Дополнительно к препаратам, применяемым на 3 стадии, к лечению присоединяются физиотерапевтические процедуры: обработка пролежня ультразвуком или ультравысокочастотным электромагнитным полем, фонофорез в комбинации с антисептиками и электрофорез с применением антибиотиков15.
Поскольку одним из основных препятствий для заживления раны является инфекция, то для лечения пролежней с признаками инфицирования акцент делают на местных противомикробных средствах.
Пролежни – серьезная травма кожи, осложнения которой могут привести к сепсису (заражению крови), что нередко заканчивается летальным исходом, поэтому лечение необходимо проводить под строгим контролем врача.
Ответы на вопросы
Как избежать возникновения пролежней?
Чтобы предотвратить возникновение пролежня, рекомендуется менять положение пациента каждые 2-4 часа. Чтобы уменьшить давление на наиболее уязвимые у данного пациента области, используют подушки и т.п. Необходимо наблюдать за состоянием кожи и интенсивно за ней ухаживать.
Какие признаки пролежня?
Признаком пролежня может быть как локальное покраснение, так и возникновение раны различной глубины, также возможно появление корки или пузыря.
Можно ли лечить пролежни в домашних условиях?
Все зависит от стадии пролежня. Например, лечение в домашних условиях возможно для незначительных повреждений, тогда как при пролежнях 3-4 стадии необходима госпитализация в медицинское учреждение. В любом случае при возникновении пролежня лечение должно осуществляться под контролем врача.
Красковский Федор Янович
Врач-хирург.
Читать по теме

Пролежни
Пролежни образуются в результате длительного давления на участок ткани. Как лечат такие повреждения?
Подробнее
Пролежни
Пролежни образуются в результате длительного давления на участок ткани. Как лечат такие повреждения?
Подробнее
Повидон йод
Характеристики и свойства повидон-йода. Для чего применяется повидон-йод? Инструкция по применению раствора, мази, свечей Бетадин® с повидон-йодом.
Подробнее

Раствор йода
Какие бывают йодные растворы, и для чего их применяют?
Подробнее
Список литературы
- McInnes E, Dumville JC, Jammali-Blasi A, Bell-Syer SE. Support surfaces for treating pressure ulcers. Cochrane Database Syst Rev. 2011;(12):CD009490. Published 2011 Dec 7. doi:10.1002/14651858.CD009490.
- Zhao R, Liang H, Clarke E, Jackson C, Xue M. Inflammation in Chronic Wounds. Int J Mol Sci. 2016;17(12):2085. Published 2016 Dec 11. doi:10.3390/ijms17122085.
- Bosanquet DC, Wright AM, White RD, Williams IM. A review of the surgical management of heel pressure ulcers in the 21st century. Int Wound J. 2016;13(1):9-16. doi:10.1111/iwj.12416.
- Elliott D, Kufera JA, Myers RA. The microbiology of necrotizing soft tissue infections. Am J Surg. 2000;179(5):361-366. doi:10.1016/s0002-9610(00)00360-3.
- O’Neill DK, Tsui SM, Ayello EA, et al. Anesthesia protocol for heel pressure ulcer debridement. Adv Skin Wound Care. 2012;25(5):209-219. doi:10.1097/01.ASW.0000414704.48514.fb.
- Schiffman J, Golinko MS, Yan A, Flattau A, Tomic-Canic M, Brem H. Operative debridement of pressure ulcers. World J Surg. 2009;33(7):1396-1402. doi:10.1007/s00268-009-0024-4
- Westby MJ, Dumville JC, Soares MO, Stubbs N, Norman G. Dressings and topical agents for treating pressure ulcers. Cochrane Database Syst Rev. 2017;6(6):CD011947. Published 2017 Jun 22. doi:10.1002/14651858.CD011947.pub2.
- Nguyen R, Khanna NR, Safadi AO, Sun Y. Bacitracin Topical. In: StatPearls. Treasure Island (FL): StatPearls Publishing; November 25, 2021.
- Sauerbrei A. Bactericidal and virucidal activity of ethanol and povidone-iodine. Microbiologyopen. 2020;9(9):e1097. doi:10.1002/mbo3.1097
- Durani P, Leaper D. Povidone-iodine: use in hand disinfection, skin preparation and antiseptic irrigation. Int Wound J. 2008;5(3):376-387. doi:10.1111/j.1742-481X.2007.00405.x.
- Bigliardi PL, Alsagoff SAL, El-Kafrawi HY, Pyon JK, Wa CTC, Villa MA. Povidone iodine in wound healing: A review of current concepts and practices. Int J Surg. 2017;44:260-268. doi:10.1016/j.ijsu.2017.06.073.
- Bigliardi PL, Alsagoff SAL, El-Kafrawi HY, Pyon JK, Wa CTC, Villa MA. Povidone iodine in wound healing: A review of current concepts and practices. Int J Surg. 2017;44:260-268. doi:10.1016/j.ijsu.2017.06.073.
- Bigliardi PL, Alsagoff SAL, El-Kafrawi HY, Pyon JK, Wa CTC, Villa MA. Povidone iodine in wound healing: A review of current concepts and practices. Int J Surg. 2017;44:260-268. doi:10.1016/j.ijsu.2017.06.073.
- Yildirim A, Metzler P, Lanzer M, Lübbers HT, Yildirim V. Solcoseryl® Dental-Adhäsivpaste — Wirkmechanismus und Risiken. Swiss Dent J. 2015;125(5):612-613.
- Дибиров М.Д. Пролежни: профилактика и лечение// Медицинский совет № 3-4 2013
- Инструкция по медицинскому применению Коллагеназа, РЛС.
- Инструкция по медицинскому применению Банеоцин® мазь, РЛС.
- Инструкция по применению ЛП Бетадин® (раствор, мазь). РУ П№015282/03, РУ П№015282/02.
- Ахтямова Н.Е. Лечение пролежней у малоподвижных пациентов // РМЖ. 2015. № 26. С. 1549-1552.
- Инструкция по медицинскому применению Мупироцин, РЛС.Инструкция по медицинскому применению Мупироцин, РЛС.
- Инструкция по медицинскому применению Сульфаргин, мазь, РЛС.
- Инструкция по медицинскому применению Гидрокортизона ацета, РЛС.
- Инструкция по медицинскому применению Гидрокортизона ацета, РЛС.
Ихтиоловая мазь является препаратом для лечения кожных воспалений, прыщей. Она обладает противомикробным и антибактериальным эффектом, улучшает отток жидкости, ускоряет созревание фурункула. Разрешена для применения у детей от 6 лет, эффективна при рожистом воспалении и экземе.
Содержание
- Для чего назначают Ихтиоловую мазь?
- Как препарат действует на организм?
- Форма выпуска
- Как правильно использовать Ихтиоловую мазь?
- Можно ли мазь при беременности?
- Особые указания и меры предосторожности
- Взаимодействие с другими препаратами
- Побочные действия
- Противопоказания
- Возможные аналоги
Для чего назначают Ихтиоловую мазь?
Препарат в удобной форме легко наносится на кожу, используется при воспалительных заболеваниях. Активное вещество легко проникает через эпидермис, слегка раздражает нервные окончания. Это улучшает кровообращение, усиливает приток питательных веществ к пораженному участку.
Среди основных показаний, для чего применяется Ихтиоловая мазь:
- рожистое воспаление кожи;
- комплексное лечение термических ожогов, последствий переохлаждения;
- экземы;
- гнойные нарывы;
- фурункулез;
- невралгия травматического или воспалительного характера;
- хронический артрит.
Под наблюдением врача средство часто применяют в комплексной терапии гинекологических заболеваний, воспалительных патологий мочеполовой системы:
- инфекционного поражения маточных труб;
- простатита;
- параметрита;
- наружного геморроя.
Активное вещество в составе улучшает состояние воспаленной кожи, поэтому мазь часто применяют при лечении подростковой угревой сыпи. Она ускоряет созревание гнойничков, снижает риск образования рубцов и постакне.
Как препарат действует на организм?
Основу лекарства составляет активное вещество ихтаммол. Это продукт переработки ихтиоловой массы, полученной из битума зубных фланцев. Он содержащих останки ископаемых рыб, придает мази специфический и резкий запах, характерный темный оттенок.
Натуральная основа делает препарат полезным при многих заболеваниях, связанных с активностью патогенной микрофлоры, вредных бактерий и микроорганизмов. Активное вещество легко проникает в подкожный слой, воздействует на слизистые оболочки. Основные лечебные свойства Ихтиоловой мази:
- Обезболивающие. При попадании в глубокий слой воспаленных мышечных волокон ихтаммол провоцирует активную выработку ферментов, которые блокируют работу медиаторов воспаления. Уменьшается количество простагландинов, снижается интенсивность болевых ощущений, жжение, покалывание в области образования нагноения.
- Антибактериальный эффект. Активное вещество эффективно уничтожает различные виды бактерий, которые провоцируют высыпания, угревую болезнь, фурункулез. Ихтиоловую мазь можно применять при комплексном лечении кожных поражений золотистым стафилококком и стрептококками.
- Противогрибковое действие. Ихтаммол подавляет рост и активность различных дерматофитов, нарушает процесс деления кандидозных грибков, онихомикоза. Это позволяет применять препарат при терапии ногтевого и кожного грибка.
Одновременно при наружном использовании ихтаммол вызывает денатурацию белковых молекул. Это ускоряет созревание гноя, помогая человеку быстрее избавиться от болезненных фурункулов, карбункулов, угрей. В подкожном слое улучшается трофика тканей, снижается чувствительность нервных окончаний, проходит жжение, зуд, дискомфорт, снижается местная температура.
Форма выпуска
Ихтаммол является основным действующим веществом. Также в состав мази входит медицинский вазелин, который ускоряет распределение препарата по коже, создает защитную пленку на поверхности.
Имеются противопоказания. Необходима консультация специалиста.
Густая мазь темного цвета упакована в алюминиевые тубы или банки, которые надежно защищают препарат от воздействия солнечных лучей.
Как правильно использовать Ихтиоловую мазь?
Лекарственное средство используют только для наружного применения, не втирают в воспаленный участок кожи. Перед процедурой необходимо тщательно вымыть руки, чтобы исключить дополнительное инфицирование раны.
Инструкция по применению Ихтиоловой мази содержит следующие рекомендации по дозировке:
- При комплексном лечении фурункулеза на воспаленную железу или гнойник наносят небольшое количество мази. Сверху необходимо закрепить повязку из чистой марли или ткани, оставить на 6-8 часов. Процедуру повторяют в течение 3−5 дней до момента созревания гноя.
- При аллергических поражениях кожи небольшое количество мази распределяют тонким слоем, оставляют на ночь. Этот же метод рекомендован при лечении экземы или дерматитов, не требует применения повязок или бинтования.
- Лечение термических ожогов или обморожения. Ихтиоловую мазь можно применять после первичного заживления раны, появления тонкого слоя нового эпителия. Не более 2 г препарата распределяют по пораженному участку, оставляя на 8-10 часов. Процедуру повторяют в течение 3-5 дней. Это предотвращает вторичное инфицирование, снижает риск осложнений.
При лечении хронических артритов или невралгии средство наносят равномерным слоем, осторожно растирают по коже до появления приятного тепла. Необходимо закрыть обработанные в области сустава участок кожи согревающей повязкой, закрепить ее лейкопластырем. Это усиливает приток крови к эпидермису, ускоряет попадание лечебных веществ к тканям и нервным окончаниям.
Врачи разъясняют, можно ли наносить на рану Ихтиоловую мазь. Состав может спровоцировать раздражение, стимулировать приток крови, замедлить регенерацию эпителиального слоя. Препарат используют только на стадии заживления или при закрытых повреждениях.
Лечение угревой сыпи
Препарат активно применяют при комплексной борьбе с угревой сыпью в любом возрасте. Предварительно необходимо смыть декоративную косметику, аккуратно протереть лицо тоником на основе трав без содержания спирта. Ихтиоловую мазь наносят на каждый воспаленный участок, не втирают.
Средство оставляют на 2-3 часа, после чего осторожно смывают ватным тампоном, смоченном в салициловом спирте или косметическом тонике. Процедуру необходимо повторять ежедневно до устранения угревой сыпи.
Не менее полезной является маска от прыщей на основе Ихтиоловой мази. Косметологи рекомендуют добавлять в нее масло чайного дерева и другие полезные компоненты. Полученный состав наносят тонким слоем на лицо, избегая области вокруг глаз и губ, оставляют на 1 час. Маску можно смыть чистой водой или косметическим тоником. Процедуру повторяют не чаще 1 раза в неделю.
Применение при наружном геморрое
Ихтиоловая мазь применяется только период обострения: нередко при анальных трещинах или повреждении наружных геморроидальных узлов происходит вторичное инфицирование, повышается риск опасного парапроктита. Чтобы избежать осложнений, небольшое количество средства наносят на болезненный участок, не закрывая повязкой.
Ихтиоловую мазь от геморроя необходимо применять в течение 5-7 дней. Состав лучше наносить перед сном, оставлять на ночь, смывать чистой водой без мыла.
Использование при гинекологических заболеваниях
При воспалении органов малого таза мазь можно смешать в равных пропорциях с глицерином или касторовым маслом. Этим составом пропитать ватные тампоны, осторожно ввести их во влагалище. Процедуру повторяют перед сном в течение 3−4 дней. При появлении неприятных ощущений или жжения лечение лучше прекратить.
Можно ли мазь при беременности?
Важно помнить, что Ихтиоловую мазь применяют только наружно. Густым составом можно обрабатывать воспаленные участки и фурункулы на любом сроке беременности и при лактации. Активное вещество не проникает в системный кровоток, поэтому не вредит здоровью будущей матери или плода.
Несмотря на относительную безопасность состава, врачи не рекомендуют использовать Ихтиоловую мазь в качестве антисептика в грудном возрасте. Ее не назначают для лечения детей в возрасте до 6 лет.
Особые указания и меры предосторожности
Мазь не следует наносить на открытые кровоточащие раны, свежие порезы и ожоги. Ее нельзя использовать при обработке глаз, слизистых оболочек внутри ротовой полости. Она имеет специфический запах и оттенок, иногда оставляет следы на одежде или мебели. Поэтому после нанесения необходимо использовать защитные повязки из марли или чистой ткани.
Взаимодействие с другими препаратами
При использовании Ихтиоловой мази необходимо соблюдать меры предосторожности. Активное вещество может нанести вред при одновременном использовании с лекарствами, которые содержат следующие компоненты:
- йод;
- растворы на основе солей тяжелых металлов;
- различные алкалоиды растительного или синтетического происхождения.
В остальных случаях препарат можно применять одновременно с антибиотиками, антисептиками, противовоспалительными лекарствами.
Побочные действия
В редких случаях при использовании мази возникает аллергическая реакция на действующие вещества в составе. Она выражается в виде следующих симптомов:
- усиление сыпи, раздражение на коже;
- появление красных пятен;
- жжение;
- сильный зуд.
При появлении подобных признаков аллергии необходимо принять антигистаминный (противоаллергический) препарат, смыть остатки мази с кожи, обратиться за помощью к врачу.
Противопоказания
В большинстве случаев лечение Ихтиоловой мазью проходит без осложнений. Противопоказаниями является только наличие открытых ран в месте нанесения состава и индивидуальная непереносимость любого из компонентов.
Возможные аналоги
Наиболее эффективные антисептики, которыми при необходимости можно заменить Ихтиоловую мазь:
- раствор калия перманганата;
- Ихтиол;
- мазь Вишневского;
- Левомеколь;
- Антисепт;
- Фукорцин;
- Хлорофиллипт.
При лечении фурункулеза нередко врачи назначают мазь Вишневского, которая также является антисептиком, эффективна против бактерий, рекомендована для лечения инфицированных ран. Она также имеет натуральный состав.
Отличия мази Вишневского от Ихтиоловой мази:
- в составе присутствует березовый деготь и фенольный продукт ксероформ;
- мазь Вишневского не стимулирует созревание гнойника;
- имеет более выраженные бактерицидные свойства, поэтому чаще рекомендуется при лечении гнойных ран.
При выборе аналогов врач оценивает состояние кожи, наличие открытых ран и новообразований в месте нанесения препарата. Ихтиоловая мазь является обеззараживающим средством с антисептическим действием. Его не применяют для лечения открытых ран, но часто назначают для ускоренного созревания фурункулов, угрей, очищения кожи при акне.
Источники
- Тимошенко Л. В., Коханевич Е. В., Травянко Т. Д. и соавт. // Практическая гинекология. 2-е издание // Киев: Здоровье // 1988;
- Ихтиоловая мазь// Справочник лекарственных средств Vidal // 2022.
Информация представлена в ознакомительных целях и не является медицинской консультацией или руководством к лечению со стороны uteka.ru. Не занимайтесь самолечением, при появлении симптомов заболевания обратитесь к врачу.
Средний рейтинг 5 из 5 на основе 1 голоса
