0
- Главная
- Продукты
- Випидия (таблетки)
Инструкция по применению Випидия (таблетки)
Идентификация и классификация
Лекарственная форма
Таблетки, покрытые пленочной оболочкой
Состав
1 таблетка 12,5 мг содержит
Действующее вещество: алоглиптина бензоат 17 мг (в пересчете на алоглиптин 12,5 мг).
Вспомогательные вещества:
Ядро: маннитол 96,7 мг, целлюлоза микрокристаллическая 22,5 мг, гипролоза 4,5 мг, кроскармеллоза натрия 7,5 мг, магния стеарат 1,8 мг.
Пленочная оболочка: гипромеллоза 2910 5,34 мг, титана диоксид 0,6 мг, краситель железа оксид желтый 0,06 мг, макрогол-8000 cледовые количества, чернила серые F1 cледовые количества1.
1 таблетка 25 мг содержит
Действующее вещество: алоглиптина бензоат 34 мг (в пересчете на алоглиптин 25 мг).
Вспомогательные вещества:
Ядро: маннитол 79,7 мг, целлюлоза микрокристаллическая 22,5 мг, гипролоза 4,5 мг, кроскармеллоза натрия 7,5 мг, магния стеарат 1,8 мг.
Пленочная оболочка: гипромеллоза 2910 5,34 мг, титана диоксид 0,6 мг, краситель железа оксид красный 0,06 мг, макрогол-8000 следовые количества, чернила серые F1 следовые количества.
1 Чернила серые F1 содержат: шеллак 26 %, краситель железа оксид черный 10%, этанол 26 %, бутанол 38 %.
Описание
Дозировка 12,5 мг
Овальные двояковыпуклые таблетки, покрытые пленочной оболочкой желтого цвета, с нанесенными чернилами надписями «ТАК» и «ALG-12.5» на одной стороне.
Дозировка 25 мг
Овальные двояковыпуклые таблетки, покрытые пленочной оболочкой светло-красного цвета, с нанесенными чернилами надписями «ТАК» и «ALG-25» на одной стороне.
Фармакотерапевтическая группа
Гипогликемическое средство — дипептидилпептидазы-4 ингибитор (ДПП-4)
Фармакологические свойства. Фармакодинамика
Алоглиптин является сильнодействующим и высокоселективным ингибитором ДПП-4. Его избирательность в отношении ДПП-4 более чем в 10 000 раз превосходит его действие в отношении других родственных ферментов, включая ДПП-8 и ДПП-9. ДПП-4 является основным ферментом, участвующим в быстром разрушении гормонов семейства инкретинов: глюкагоноподобного пептида-1 (ГПП-1) и глюкозозависимого инсулинотропного полипептида (ГИП).
Гормоны семейства инкретинов секретируются в кишечнике, их концентрация повышается в ответ на прием пищи. ГПП-1 и ГИП увеличивают синтез инсулина и его секрецию бета-клетками поджелудочной железы. ГПП-1 также ингибирует секрецию глюкагона и уменьшает продукцию глюкозы печенью. Поэтому, повышая концентрацию инкретинов, алоглиптин увеличивает глюкозозависимую секрецию инсулина и уменьшает секрецию глюкагона при повышенной концентрации глюкозы в крови. У пациентов с сахарным диабетом 2 типа с гипергликемией эти изменения секреции инсулина и глюкагона приводят к снижению концентрации гликозилированного гемоглобина HbA1с и уменьшению концентрации глюкозы в плазме крови как натощак, так и постпрандиально.
Фармакологические свойства. Фармакокинетика
Фармакокинетика алоглиптина схожа у здоровых лиц и у пациентов с сахарным диабетом 2 типа.
Всасывание
Абсолютная биодоступность алоглиптина составляет приблизительно 100 %.
Одновременный прием с пищей с высоким содержанием жиров не оказывал влияние на площадь под кривой «концентрация-время» (AUC) алоглиптина, поэтому его можно принимать вне зависимости от приема пищи.
У здоровых лиц после однократного перорального приема до 800 мг алоглиптина отмечается быстрая абсорбция препарата с достижением средней максимальной концентрации (среднее ТСmax.) в интервале от 1 до 2 часов с момента приема.
Ни у здоровых добровольцев, ни у пациентов с сахарным диабетом 2 типа не наблюдалось клинически значимой кумуляции алоглиптина после многократного приема.
AUC алоглиптина пропорционально увеличивается при однократном приеме в терапевтическом диапазоне доз от 6,25 мг до 100 мг. Коэффициент вариабельности AUC алоглиптина среди пациентов небольшой (17 %).
AUC (0-inf) алоглиптина после однократного приема была схожа с AUC (0-24) после приема такой же дозы один раз в сутки в течение 6 дней. Это указывает на отсутствие временной зависимости в кинетике алоглиптина после многократного приема.
Распределение
После однократного внутривенного введения алоглиптина в дозе 12,5 мг у здоровых добровольцев объем распределения в терминальной фазе составлял 417 л, что указывает на то, что алоглиптин хорошо распределяется в тканях.
Связь с белками плазмы составляет примерно 20-30 %.
Метаболизм
Алоглиптин не подвергается интенсивному метаболизму, от 60 до 70 % алоглиптина выводится в неизмененном виде почками.
После введения 14С-меченного алоглиптина внутрь были определены два основных метаболита: N-деметилированный алоглиптин, M-I (˂ 1 % исходного вещества), и N-ацетилированный алоглиптин, M-II (˂ 6 % исходного вещества). M-I является активным метаболитом и высокоселективным ингибитором ДПП-4, схожим по действию с самим алоглиптином; M-II не проявляет ингибирующую активность по отношению к ДПП-4 или другим ДПП ферментам.
В исследованиях in vitro было выявлено, что CYP2D6 и CYP3A4 участвуют в ограниченном метаболизме алоглиптина.
Также исследования in vitro показывают, что алоглиптин не индуцирует CYP1A2, CYP2C9, CYP2B6 и не ингибирует CYP1A2, CYP2B6, CYP2C8, CYP2C9, CYP2C19, CYP2D6 или CYP3A4 в концентрациях, достигаемых при рекомендуемой дозе 25 мг алоглиптина. В условиях in vitro алоглиптин может в небольшой степени индуцировать CYP3A4, однако в условиях in vivo алоглиптин не индуцирует CYP3A4.
Алоглиптин не ингибирует почечные транспортеры органических анионов человека первого (ОАТ1), третьего (ОАТ3) типов и почечные транспортеры органических катионов человека второго (ОСТ2) типа.
Алоглиптин существует преимущественно в виде ®-энантиомера (> 99 %) и в условиях in vivo или в небольших количествах, или вообще не подвергается хиральному преобразованию в (S)-энантиомер. (S)-энантиомер не обнаруживается при приеме алоглиптина в терапевтических дозах.
Выведение
После перорального приема 14С-меченного алоглиптина 76 % общей радиоактивности было выведено почками и 13 % — через кишечник.
Средний почечный клиренс алоглиптина (170 мл/мин) больше, чем средняя скорость клубочковой фильтрации (около 120 мл/мин), что позволяет предположить, что алоглиптин частично выводится за счет активной почечной экскреции. Средний терминальный период полувыведения алоглиптина (Т1/2) составляет приблизительно 21 ч.
Фармакокинетика у отдельных групп пациентов
Пациенты с почечной недостаточностью
Исследование алоглиптина в дозе 50 мг в сутки было проведено у пациентов с различной степенью тяжести хронической почечной недостаточности. Включенные в исследование пациенты были разделены на 4 группы в соответствии с формулой Кокрофта-Голта: пациенты с легкой (клиренс креатинина от 50 до 80 мл/мин), средней степенью тяжести (клиренс креатинина от 30 до 50 мл/мин) и тяжелой почечной недостаточностью (клиренс креатинина менее 30 мл/мин), а также пациенты с терминальной стадией хронической почечной недостаточности, нуждающиеся в гемодиализе.
AUC алоглиптина у пациентов с легкой почечной недостаточностью увеличивалась приблизительно в 1,7 раз по сравнению с контрольной группой. Тем не менее данное увеличение AUC находилось в пределах допустимого отклонения для контрольной группы, поэтому коррекция дозы препарата у таких пациентов не требуется (см. Способ применения и дозы).
Увеличение AUC алоглиптина приблизительно в два раза по сравнению с контрольной группой отмечалось у пациентов с почечной недостаточностью средней степени тяжести. Приблизительно четырехкратное увеличение AUC отмечалось у пациентов с тяжелой почечной недостаточностью, а также у пациентов с терминальной стадией хронической почечной недостаточности по сравнению с контрольной группой. (Пациентам с терминальной стадией почечной недостаточности проводили гемодиализ сразу же после приема алоглиптина. Около 7 % дозы удалялось из организма в течение 3-х часового сеанса диализа.)
Таким образом, для достижения терапевтической концентрации алоглиптина в плазме крови, сходной с таковой у пациентов с нормальной функцией почек, необходима коррекция дозы у пациентов с почечной недостаточностью средней степени тяжести (см. Способ применения и дозы). Алоглиптин не рекомендуется принимать пациентам с тяжелой почечной недостаточностью, а также с терминальной стадией почечной недостаточности, требующей проведения гемодиализа.
Пациенты с печеночной недостаточностью
У пациентов со средней степенью тяжести печеночной недостаточности AUC и Сmax. алоглиптина уменьшаются приблизительно на 10 % и 8 % соответственно, по сравнению с пациентами с нормальной функцией печени. Данные значения клинически не значимы. Таким образом, коррекция дозы препарата при легкой и средней степени тяжести печеночной недостаточности (от 5 до 9 баллов по шкале Чайлд-Пью) не требуется. Нет клинических данных о применении алоглиптина у пациентов с тяжелой печеночной недостаточностью (более 9 баллов по шкале Чайлд-Пью, см. Способ применения и дозы).
Другие группы пациентов
Возраст (65-81 лет), пол, раса, масса тела пациентов не оказывали клинически значимого воздействия на фармакокинетические параметры алоглиптина. Коррекции дозы препарата не требуется (см. Способ применения и дозы).
Фармакокинетика у детей до 18 лет не исследовалась.
Показания к применению
Сахарный диабет 2 типа для улучшения гликемического контроля при неэффективности диетотерапии и физических нагрузок:
- у взрослых в качестве монотерапии, в сочетании с другими пероральными гипогликемическими средствами или с инсулином.
Противопоказания
- Повышенная чувствительность к алоглиптину или к любому вспомогательному веществу, или серьезные реакции гиперчувствительности к любому ДПП-4 ингибитору в анамнезе, в том числе анафилактические реакции, анафилактический шок и ангионевротический отек;
- сахарный диабет 1 типа;
- диабетический кетоацидоз;
- хроническая сердечная недостаточность (функциональный класс III-IV по функциональной классификации хронической сердечной недостаточности Нью-Йоркской кардиологической ассоциации);
- тяжелая печеночная недостаточность (более 9 баллов по шкале Чайлд-Пью) из-за отсутствия клинических данных о применении;
- тяжелая почечная недостаточность;
- беременность, период грудного вскармливания — в связи с отсутствием клинических данных по применению;
- детский возраст до 18 лет — в связи с отсутствием клинических данных по применению.
С осторожностью
Острый панкреатит в анамнезе (см. Особые указания).
У пациентов с почечной недостаточностью средней степени тяжести (см. Особые указания).
В комбинации с производным сульфонилмочевины или инсулином (см. Особые указания).
Прием трехкомпонентной комбинации препарата Випидия® с метформином и тиазолидиндионом (см. Особые указания).
Применение при беременности и в период грудного вскармливания
Не проводилось исследований применения алоглиптина у беременных женщин. Исследования на животных не показали прямого или непрямого негативного воздействия алоглиптина на репродуктивную систему. Однако в целях предосторожности применение препарата Випидия® во время беременности противопоказано.
Отсутствуют данные о проникновении алоглиптина в грудное молоко у людей. Исследования на животных показали, что алоглиптин проникает в грудное молоко, поэтому нельзя исключить риск возникновения побочных эффектов у грудных детей. В связи с этим применение препарата в период грудного вскармливания противопоказано.
Способ применения и дозы
Препарат принимают внутрь.
Рекомендуемая доза препарата Випидия® составляет 25 мг один раз в сутки в качестве монотерапии или в дополнение к метформину, тиазолидиндиону, производным сульфонилмочевины или инсулину, или в качестве трехкомпонентной комбинации с метформином, тиазолидиндионом или инсулином. Препарат Випидия® может приниматься независимо от приема пищи. Таблетки следует проглатывать целиком, не разжевывая, запивая водой.
В случае если пациент пропустил прием препарата Випидия®, он должен принять пропущенную дозу как можно быстрее. Недопустим прием двойной дозы препарата Випидия® в один и тот же день.
При назначении препарата Випидия® в дополнение к метформину или тиазолидиндиону дозу последних препаратов следует оставить без изменения.
При комбинировании препарата Випидия® с производным сульфонилмочевины или инсулином дозу последних целесообразно уменьшить для снижения риска развития гипогликемии.
В связи с риском развития гипогликемии следует соблюдать осторожность при назначении трехкомпонентной комбинации препарата Випидия® с метформином и тиазолидиндионом. В случае развития гипогликемии возможно рассмотреть уменьшение дозы метформина или тиазолидиндиона.
Эффективность и безопасность алоглиптина при приеме в тройной комбинации с метформином и производным сульфонилмочевины окончательно не установлены.
Пациенты с почечной недостаточностью
Пациентам с легкой почечной недостаточностью (клиренс креатинина от ˃50 до
≤80 мл/мин) коррекции дозы препарата Випидия® не требуется.
У пациентов с почечной недостаточностью средней степени тяжести (клиренс креатинина от ≥30 до ≤50 мл/мин) доза препарата Випидия® составляет 12,5 мг один раз в сутки.
Алоглиптин не должен применяться у пациентов с тяжелой почечной недостаточностью и пациентов с терминальной стадией почечной недостаточности, нуждающихся в гемодиализе (клиренс креатинина от <30 мл/мин). Алоглиптин не изучался у пациентов, проходящих перитонеальный диализ.
Пациентам с почечной недостаточностью рекомендуется проводить оценку функции почек до начала лечения препаратом Випидия® и периодически в процессе лечения.
Пациенты с печеночной недостаточностью
Не требуется коррекции дозы препарата Випидия® у пациентов с печеночной недостаточностью легкой и средней степени тяжести (от 5 до 9 баллов по шкале Чайлда-Пью). Препарат не исследовался у пациентов с тяжелой печеночной недостаточностью (более 9 баллов по шкале Чайлда-Пью), поэтому он не должен применяться у данной группы пациентов.
Пациенты старше 65 лет
Не требуется коррекции дозы препарата Випидия® у пациентов старше 65 лет. Тем не менее следует особенно тщательно подбирать дозу алоглиптина в связи с потенциальной возможностью снижения функции почек у данной группы пациентов.
Побочное действие
Частота побочных эффектов препарата расценивается следующим образом:
Очень частые: ≥ 1/10
Частые: ≥ 1/100, < 1/10
Нечастые: ≥ 1/1000, < 1/100
Редкие: ≥ 1/10 000, < 1/1000
Очень редкие: < 1/10 000
Частота не установлена (данные постмаркетинговых наблюдений)
Нарушения со стороны нервной системы:
Часто: головная боль.
Нарушения со стороны желудочно-кишечного тракта:
Часто: боль в эпигастральной области, гастроэзофагеальная рефлюксная болезнь, диарея.
Частота не установлена: острый панкреатит.
Нарушения со стороны печени и желчевыводящих путей:
Частота не установлена: нарушение функции печени, в том числе печеночная недостаточность.
Нарушения со стороны кожи и подкожных тканей:
Часто: зуд, сыпь.
Частота не установлена: эксфолиативные кожные заболевания, включая синдром Стивенса-Джонсона, полиморфная эритема, ангионевротический отек, крапивница, буллезный пемфигоид.
Инфекционные или паразитарные заболевания:
Часто: инфекции верхних дыхательных путей, назофарингит.
Нарушения со стороны иммунной системы:
Частота не установлена: реакции гиперчувствительности, включая анафилактическую реакцию.
Нарушения со стороны обмена веществ и питания:
Часто: гипогликемия в случае совместного применения с производными сульфонилмочевины или препаратами инсулина.
Нарушения со стороны почек и мочевыводящих путей:
Частота не установлена: интерстициальный нефрит.
Передозировка
Максимальная доза алоглиптина в клинических исследованиях составляла 800 мг/сут у здоровых добровольцев и 400 мг/сут у пациентов с сахарным диабетом 2 типа в течение 14 дней. Это в 32 и 16 раз соответственно превышает рекомендуемую суточную дозу
25 мг алоглиптина.
Какие-либо серьезные нежелательные явления при приеме препарата в этих дозах отсутствовали.
При передозировке может быть рекомендовано промывание желудка и симптоматическое лечение.
Алоглиптин слабо диализируется. В клинических исследованиях только 7 % дозы удалялось из организма в течение 3 часового сеанса диализа. Данных об эффективности перитонеального диализа алоглиптина нет.
Взаимодействие с другими лекарственными препаратами
Влияние других лекарственных препаратов на алоглиптин
Алоглиптин в основном выводится из организма в неизмененном виде почками и в незначительной степени метаболизируется ферментной системой цитохрома (CYP) Р450.
В исследованиях по взаимодействию с другими лекарственными средствами на фармакокинетику алоглиптина не оказывали клинически значимого эффекта следующие препараты: гемфиброзил (ингибитор CYP2С8/9), флюконазол (ингибитор CYP2С9), кетоконазол (ингибитор CYP3А4), циклоспорин (ингибитор p-гликопротеина), ингибитор α-гликозидазы, дигоксин, метформин, циметидин, пиоглитазон или аторвастатин.
Влияние алоглиптина на другие лекарственные препараты
В исследованиях in vitro показано, что алоглиптин не ингибирует и не индуцирует изоформы CYP 450 в концентрациях, достигаемых при приеме алоглиптина в рекомендуемой дозе 25 мг. Взаимодействия с изоформами CYP 450 не ожидается и выявлено не было.
В исследованиях in vitro выявлено, что алоглиптин не является ни субстратом, ни ингибитором ОАТ1, ОАТ3 и ОСТ2. Кроме того, данные клинических исследований не указывают на взаимодействие с ингибиторами или субстратами р-гликопротеина.
В клинических исследованиях по взаимодействию с другими лекарственными средствами алоглиптин не оказывал клинически значимого влияния на фармакокинетику следующих препаратов: кофеина, ®— и (S)-варфарина, пиоглитазона, глибенкламида, толбутамида, декстрометорфана, аторвастатина, мидазолама, пероральных контрацептивов (норэтиндрон и этинилэстрадиол), дигоксина, фексофенадина, метформина или циметидина. Основываясь на этих данных, алоглиптин не ингибирует изоферменты системы цитохрома CYP1А2, CYP3А4, CYP2D6, CYP2С9, р-гликопротеин и ОСТ2.
Алоглиптин не оказывал воздействия на протромбиновый индекс или Международное нормализованное отношение (МНО) у здоровых добровольцев при одновременном приеме с варфарином.
Прием алоглиптина в комбинации с метформином, или пиоглитазоном (тиазолидиндион), или ингибитором α-гликозидазы, или глибенкламидом (производное сульфонилмочевины) не показал клинически значимых фармакокинетических взаимодействий.
Особые указания
Применение с другими гипогликемическими препаратами
С целью уменьшения риска развития гипогликемии рекомендуется снижение дозы производных сульфонилмочевины, инсулина или комбинации пиоглитазона (тиазолидиндиона) с метформином при одновременном применении с препаратом Випидия® (см. Способ применения и дозы).
Неизученные комбинации
Эффективность и безопасность применения препарата Випидия® в комбинации с ингибиторами натрий-зависимых котранспортеров глюкозы 2 или аналогами глюкагоноподобного пептида и в тройной комбинации с метформином и производными сульфонилмочевины не исследовались.
Почечная недостаточность
Т.к. пациентам с почечной недостаточностью средней степени тяжести требуется проводить коррекцию дозы препарата Випидия®, рекомендуется проводить оценку функции почек до начала и периодически в течение лечения (см. Способ применения и дозы).
Опыт применения алоглиптина у пациентов, находящихся на гемодиализе, ограничен. Препарат Випидия® не должен применяться у пациентов с тяжелой почечной недостаточностью, а также у пациентов с терминальной стадией хронической почечной недостаточностью, требующей гемодиализа (см. Способ применения и дозы). Алоглиптин не изучался у пациентов, проходящих перитонеальный диализ.
Острый панкреатит
Применение ингибиторов ДПП-4 связано с потенциальным риском развития острого панкреатита. В обобщенном анализе 13 клинических исследований применения алоглиптина в дозе 25 мг/сут, 12,5 мг/сут, препарата сравнения и плацебо частота развития острого панкреатита составила 2, 1, 1 или 0 случаев на 1000 пациенто-лет в каждой группе соответственно. В исследовании сердечно-сосудистых исходов частота выявления острого панкреатита у пациентов, проходивших лечение алоглиптином или плацебо, составила 3 и 2 случая на 1000 пациенто-лет соответственно. Пациенты должны быть проинформированы о характерных симптомах острого панкреатита: стойкая сильная боль в животе, которая может иррадиировать в спину. При подозрении на развитие острого панкреатита прием препарата Випидия® прекращают; при подтверждении острого панкреатита прием препарат не возобновляют. Нет данных о том, существует ли повышенный риск развития панкреатита на фоне приема препарата Випидия® у пациентов с панкреатитом в анамнезе. Поэтому пациентам с панкреатитом в анамнезе следует соблюдать осторожность.
Печеночная недостаточность
Были получены постмаркетинговые сообщения о нарушениях функции печени, включая печеночную недостаточность при приеме алоглиптина. Их связь с применением препарата не была установлена. Однако пациентов необходимо тщательно обследовать на наличие возможных отклонений функции печени. Если обнаружены отклонения в функции печени и альтернативная этиология их возникновения не установлена, следует рассмотреть возможность прекращения лечения препаратом.
Буллезный пемфигоид
В пострегистрационном периоде наблюдения были получены сообщения о буллезном пемфигоиде у пациентов, принимающих ингибиторы ДПП-4, включая алоглиптин. При подозрении на буллезный пемфигоид применение препарата должно быть прекращено.
Влияние на способность к управлению транспортными средствами и работе с механизмами
Препарат Випидия® не оказывает или оказывает незначительное влияние на способность управлять транспортными средствами и механизмами. Тем не менее необходимо учитывать риск развития гипогликемии при применении препарата в сочетании с другими гипогликемическими препаратами (производные сульфонилмочевины, инсулин или комбинированная терапия с пиоглитазоном и метформином) и соблюдать осторожность при управлении транспортными средствами и механизмами.
Форма выпуска
Таблетки, покрытые пленочной оболочкой, 12,5 мг и 25 мг.
При упаковке на Такеда Айлэнд Лимитед, Ирландия
По 14 таблеток в блистер из фольги алюминиевой печатной лакированной и фольги алюминиевой, ламинированной поливинилхлоридной и полиамидной пленкой.
По 2 блистера вместе с инструкцией по медицинскому применению лекарственного препарата в пачку из картона.
При упаковке на ООО «Такеда Фармасьютикалс», Россия
По 14 таблеток в контурную ячейковую упаковку из фольги алюминиевой печатной лакированной и фольги алюминиевой, ламинированной поливинилхлоридной и полиамидной пленкой.
По 2 контурных ячейковых упаковки вместе с инструкцией по медицинскому применению лекарственного препарата в пачку из картона со склеенными боковыми клапанами.
Условия хранения
Хранить при температуре не выше 25 °C.
Хранить в недоступном для детей месте.
Срок годности
3 года.
Не применять по истечении срока годности.
Условия отпуска
Производитель
Владелец РУ
ШТАДА Арцнаймиттель АГ, Германия
Штадаштрассе 2-18, 61118, Бад-Фильбель
Производитель/Выпускающий контроль качества
Такеда Айлэнд Лимитед
Брей Бизнес Парк, Килраддери, Ко. Уиклоу, Ирландия
или
ООО «Такеда Фармасьютикалс», Россия
150030, г. Ярославль, ул. Технопарковая, д. 9
Претензии потребителей направлять по адресу:
АО «Нижфарм», Россия
603950, г. Нижний Новгород, ул. Салганская, д. 7
Тел.: (831) 278-80-88;
Факс: (831) 430-72-28
E-mail: med@stada.ru
Ссылки
Адрес аптеки или её название
сб-вс: 09:00 — 21:00
Другие продукты
Заполните форму «Сообщить о проблеме», чтобы мы связались с вами в самое ближайшее время и помогли!»
Самыми высокими дозами алоглиптина, которые принимали субъекты во время клинических исследований, были разовые дозы 800 мг здоровыми добровольцами и 400 мг 1 раз в сутки в течение 14 суток пациентами с сахарным диабетом 2 типа (соответственно в 32 и 16 раз больше рекомендованной суточной дозы 25 мг алоглиптина).
Лечение
В случае передозировки следует применять стандартные поддерживающие меры в соответствии с клиническим статусом пациента.
Минимальные количества алоглиптина удаляются посредством гемодиализа (на протяжении трехчасового сеанса гемодиализа выводилось приблизительно 7% лекарственного средства). Таким образом, проведение гемодиализа представляет малую клиническую пользу при передозировке. Неизвестно, выводится ли алоглиптин из организма при проведении перитонеального диализа.
Фармакологические свойства
Фармакодинамика
Фармакотерапевтическая группа
Средства для лечения сахарного диабета; ингибиторы дипептидилпептидазы-4 (ДПП-4).
Код ATX: А10ВН04.
Механизм действия
Алоглиптин является сильнодействующим и высокоселективным ингибитором ДПП-4, его избирательность в отношении ДПП-4 более чем в 10000 раз превосходит его действие в отношении других родственных ферментов, включая ДПП-8 и ДПП-9. ДПП-4 является основным ферментом, участвующим в быстрой деградации инкретиновых гормонов: глюкагоноподобного пептида-1 (ГПП-1) и глюкозозависимого инсулинотропного полипептида (ТИП). Инкретиновые гормоны секретируются в кишечнике, их уровень повышается в ответ на прием пищи. ГПП-1 и ГИП усиливают биосинтез и секрецию инсулина бета-клетками поджелудочной железы. Кроме того, ГПП-1 также ингибирует секрецию глюкагона и продуцирование глюкозы печенью. Поэтому алоглиптин улучшает гликемический контроль с помощью глюкозозависимого механизма, который обеспечивает усиление высвобождения инсулина и подавляет высвобождение глюкагона в условиях высоких концентраций глюкозы.
Клиническая эффективность
Алоглиптин изучали в качестве монотерапии, в качестве начальной комбинированной терапии с метформином или тиазолидиндионом, в качестве дополнительной терапии к метформину, или производному сульфонилмочевины, или тиазолидиндиону (с/без применения метформина или производного сульфонилмочевины), или инсулину (с/без применения метформина).
Применение 25 мг алоглиптина пациентами с сахарным диабетом 2 типа приводило к пиковому ингибированию ДПП-4 в течение 1-2 часов и превышало 93% как после применения разовой дозы 25 мг, так и после применения однократно в сутки в течение 14 дней. Ингибирование ДПП-4 оставалось на уровне выше 81% через 24 часа после применения в течение 14 дней.
Когда постпрандиальные концентрации глюкозы на протяжении четырехчасового периода достигли среднего значения после завтрака, обеда и ужина, применение в течение 14 дней алоглиптина в дозе 25 мг показало среднее снижение с корректировкой на плацебо относительно исходного уровня: -35,2 мг/дл.
25 мг алоглиптина и в качестве монотерапии, и в комбинации с 30 мг пиоглитазона продемонстрировали значительное снижение постпрандиального уровня глюкозы и постпрандиального уровня глюкагона, при незначительном увеличении уровней постпрандиального активного ГПП-1 на 16-й неделе по сравнению с плацебо (р<0,05).
Кроме того, применение 25 мг алоглиптина в качестве монотерапии и в комбинации с 30 мг пиоглитазона вызывало статистически значимое снижение (р<0,001) общих
триглицеридов на 16-й неделе согласно показателям изменения постпрандиальной инкрементальной AUC(0-8) относительно исходного уровня по сравнению с плацебо.
В общей сложности 14779 пациентов с сахарным диабетом 2 типа, в том числе 6448 пациентов, получавших лечение 25 мг алоглиптина, и 2476 пациентов, получавших лечение 12,5 мг алоглиптина, участвовали в одном клиническом исследовании 2 фазы или 13 клинических исследованиях 3 фазы (включая исследование по оценке сердечно-сосудистых исходов), которые были двойными слепыми, плацебо-контролируемыми или с применением активного контроля и были проведены для оценки влияния алоглиптина на гликемический контроль, а также для оценки его безопасности. 2257 участников этих исследований, получавших лечение алоглиптином, были ≥65 лет, и 386 участников, получавших лечение алоглиптином, были ≥75 лет. В исследованиях алоглиптина приняли участие 5744 пациента с легкой степенью почечной недостаточности, 1290 пациентов с умеренной степенью почечной недостаточности и 82 пациента с тяжелой степенью почечной недостаточности и с терминальной стадией почечной недостаточности.
В целом, рекомендованная суточная доза 25 мг алоглиптина, примененная в качестве монотерапии, в качестве начальной или дополнительной комбинированной терапии улучшало гликемический контроль. Это было определено по клинически и статистически значимому снижению уровней гликированного гемоглобина (HbAlc) и уровня глюкозы в плазме крови натощак по сравнению с контролем от исходного значения до конечной точки исследования. Снижение уровня HbAlc было схожим в разных подгруппах пациентов, в том числе с нарушением функции почек, различного возраста, пола и индекса массы тела, в то время как расовые различия (между представителями белой расы и другими расами) были небольшими. При применении 25 мг алоглиптина также наблюдалось клинически значимое снижение уровня HbAlc по сравнению с контролем независимо от исходного фонового лечения. Более высокий исходный уровень HbAlc был связан с более высоким снижением HbAlc. В основном влияние алоглиптина на массу тела и липиды было нейтральным.
Монотерапия алоглиптином
Лечение 25 мг алоглиптина 1 раз в сутки привело к статистически значимому улучшению по сравнению с исходными значениями HbAlc и глюкозы в плазме крови натощак на 26 неделе (Таблица 3).
Алоглиптин в качестве дополнительной терапии к метформину
Добавление 25 мг алоглиптина 1 раз в сутки к терапии метформина гидрохлоридом (средняя доза = 1847 мг) привело к статистически значимому улучшению по сравнению с исходными значениями HbAlc и глюкозы в плазме крови натощак на 26 неделе по сравнению с добавлением плацебо (Таблица 3). Значительно большее количество пациентов, получавших 25 мг алоглиптина (44,4%), достигло целевого уровня HbAlc, равного ≤7,0%, по сравнению с теми, кто получал плацебо (18,3%) на 26 неделе (р<0,001).
Добавление 25 мг алоглиптина 1 раз в сутки к терапии метформина гидрохлоридом (средняя доза = 1835 мг) привело к статистически значимому улучшению по сравнению с исходными значениями HbAlc на 52 неделе и на 104 неделе. На 52 неделе снижение уровня HbAlc после применения 25 мг алоглиптина и метформина (-0,76%, Таблица 4) было подобно снижению после применения глипизида (средняя доза = 5,2 мг) и метформина гидрохлоридом (средняя доза = 1,824 мг, -0,73%). На 104 неделе снижение уровня HbAlc после применения 25 мг алоглиптина плюс метформин (-0,72%, Таблица 4) было большим по сравнению со снижением после применения глипизида и метформина (-0,59%). Среднее изменение по сравнению с исходным уровнем глюкозы в плазме крови натощак на 52 неделе после применения 25 мг алоглиптина и метформина было значительно большим, чем после применения глипизида и метформина (р<0,001). К 104 неделе среднее изменение по сравнению с исходным уровнем глюкозы в плазме натощак после применения 25 мг алоглиптина и метформина составило -3,2 мг/дл по сравнению с 5,4 мг/дл после применения глипизида и метформина. Большее количество пациентов, получавших 25 мг алоглиптина и метформин (48,5%), достигло целевого уровня HbAlc, равного ≤7,0%, по сравнению с теми, кто получал глипизид и метформин (42,8%) (р<0,004).
Алоглиптин в качестве дополнительной терапии к производному сулъфонилмочевины
Добавление 25 мг алоглиптина 1 раз в сутки к терапии глибуридом (средняя доза — 12,2 мг) привело к статистически значимому улучшению по сравнению с исходными значениями уровня HbAlc на 26 неделе по сравнению с добавлением плацебо (Таблица 3). Среднее изменение по сравнению с исходным уровнем глюкозы в плазме крови натощак на 26 неделе после применения 25 мг алоглиптина показало снижение на 8,2 мг/дл по сравнению с увеличением на 2,2 мг/дл после применения плацебо. Значительно большее количество пациентов, получавших 25 мг алоглиптина (34,8%), достигло целевого уровня HbAlc, равного ≤7,0%, по сравнению с теми, кто получал плацебо (18,2%) на 26 неделе (р<0,002).
Алоглиптин в качестве дополнительной терапии к тиазолидиндиону
Добавление 25 мг алоглиптина 1 раз в сутки к терапии пиоглитазоном (средняя доза = 35,0 мг, с/без метформина или производного сулъфонилмочевины) привело к статистически значимому улучшению по сравнению с исходными значениями HbAlc и глюкозы в плазме крови натощак на 26 неделе по сравнению с добавлением плацебо (Таблица 3). Также наблюдалось клинически значимое снижение уровня HbAlc по ) сравнению с плацебо при применении 25 мг алоглиптина, независимо от того, получали пациенты сопутствующее лечение метформином или производным сулъфонилмочевины. Значительно большее количество пациентов, получавших 25 мг алоглиптина (49,2%), достигло целевого уровня HbAlc, равного ≤7,0%, по сравнению с теми, кто получал плацебо (34,0%) на 26 неделе (р<0,004).
Алоглиптин в качестве дополнительной терапии к тиазолидиндиону с метформином
Добавление 25 мг алоглиптина 1 раз в сутки к 30 мг пиоглитазона в комбинации с метформина гидрохлоридом (средняя доза = 1867 ,9 мг) привело к улучшению уровня HbAlc по сравнению с исходными значениями на 52 неделе, которое было сопоставимо и статистически превосходило улучшения, полученные после применения 45 мг пиоглитазона в сочетании с метформина гидрохлоридом (средняя доза = 1847,6 мг, Таблица 4). Значительное снижение уровня HbAlc у пациентов, получавших 25 мг алоглиптина плюс 30 мг пиоглитазона и метформин, наблюдалось на протяжении всего 52-недельного периода лечения по сравнению с теми, кто получал 45 мг пиоглитазона и метформин (21,3%) (р<0,001 во все контрольные моменты времени). Кроме того, среднее изменение по сравнению с исходным уровнем глюкозы в плазме крови натощак на 52 неделе после применения 25 мг алоглиптина, 30 мг пиоглитазона и метформина было значительно большим, чем после применения 45 мг пиоглитазона и метформина (р<0,001). Значительно большее количество пациентов, получавших 25 мг алоглиптина и 30 мг пиоглитазона и метформина (33,2%), достигло целевого уровня HbAlc, равного <7,0%, по сравнению с теми, кто получал 45 мг пиоглитазона и метформин (21,3%) на 52 неделе (р<0,001).
Алоглиптин в качестве дополнительной терапии к инсулину (с/без метформина)
Добавление 25 мг алоглиптина 1 раз в сутки к терапии инсулином (средняя доза = 56,5 ME, с/без метформина) привело к статистически значимому улучшению по сравнению с исходными значениями HbAlc и глюкозы в плазме крови натощак на 26 неделе по сравнению с добавлением плацебо (Таблица 3). Также наблюдалось клинически значимое снижение уровня HbAlc по сравнению с плацебо при применении 25 мг
алоглиптина, независимо от того, получали ли пациенты сопутствующее лечение. Большее количество пациентов, получавших 25 мг алоглиптина (7,8%), достигло целевого уровня HbAlc, равного ≤7,0%, по сравнению с теми, кто получал плацебо (0,8%) на 26 неделе.
| Таблица 3: Изменение уровня HbAlc (%) по сравнению с исходным уровнем после применения 25 мг алоглиптина на 26 неделе в плацебо-контролируемом исследовании (FAS, LOCF) | |||
| Исследование | Средний исходный уровень HbAlc (%) (станд. отклонение) | Среднее изменение по сравнению с исходным уровнем HbAlc (%)↑ (стандартная ошибка) | Изменение с корректировкой на плацебо по сравнению с исходным уровнем HbAlc (%)↑ (2-сторонний 95% ДИ) |
| Плацебо-контролируемое исследование монотерапии | |||
| Алоглиптин 25 мг 1 раз в сутки (n=128) | 7,91 (0,788) | -0,59 (0,066) | -0,57*(-0,80, -0,35) |
| Плацебо-контролируемые исследования дополнительной комбинированной терапии | |||
| Алоглиптин 25 мг 1 раз в сутки с метформином (n=203) | 7,93 (0,799) | -0,59 (0,054) | -0,48*(-0,67, -0,30) |
| Алоглиптин 25 мг 1 раз в сутки с производным сульфонилмочевины (n=197) | 8,09 (0,898) | -0,52 (0,058) | -0,53*(-0,73, -0,33) |
| Алоглиптин 25 мг 1 раз в сутки с тиазолидиндионом ± метформин или производное сульфонилмочевины | 8,01 (0,837) | -0,80 (0,056) | -0,61*(-0,80, -0,41) |
| Алоглиптин 25 мг 1 раз в сутки с инсулином + метформин (n=126) | 9,27(1.127) | -0,71 (0,078) | -0,59*(-0,80, -0,37) |
| FAS = полная выборка пациентов для анализаLOCF = метод переноса данных последнего наблюдения вперед↑Средние наименьших квадратов с поправкой на предшествующую противодиабетическую терапию и исходные значения*р < 0,001 по сравнению с плацебо или плацебо + комбинированное лечение |
| Таблица 4: Изменение уровня HbAlc (%) по сравнению с исходным уровнем после применения 25 мг алоглиптина в исследовании с активным контролем | |||
| (PPS, LOCFF) | |||
| Исследование | Средний исходный уровень HbAlc (%) (стандартное отклонение) | Среднее изменение по сравнению с исходным уровнем HbAlc (%)↑(стандартная ошибка) | Изменение с корректировкой на лечение по сравнению с исходным уровнем HbAlc (%)↑ (1-сторонний ДИ) |
| Исследования дополнительной комбинированной терапии | |||
| Алоглиптин 25 мг 1 раз в сутки с метформином в сравнении с производное сульфонилмочевины + метформин | |||
| Изменение на 52 неделе (n=382)Изменение на 104 неделе (n=382) | 7,61 (0,526)7,61(0,526) | -0,76 (0,027)-0,72(0,037) | -0,03(-бесконечность, 0,059)-0,13*(-бесконечность, -0,006) |
| Алоглиптин 25 мг 1 раз в сутки с тиазолидиндионом + метформинв сравнении с титрованием тиазолидиндиона + метформинИзменение на 26 неделе (n=303)Изменение на 52 неделе (n=303) | 8,25 (0,820)8,25(0,820) | -0,89 (0,042)-0,70(0,048) | -0,47*(-бесконечность, -0,35)-0,42*(-бесконечность, -0,28) |
| PPS = выборка пациентов, завершивших участие в исследовании и выполнивших все условия протокола LOCF = метод переноса данных последнего наблюдения вперед *Сопоставимость и превосходство статистически доказаны↑Средние наименьших квадратов с поправкой на предшествующую противодиабетическую терапию и исходные значения |
Пациенты с почечной недостаточностью
Эффективность и безопасность рекомендованных доз алоглиптина были отдельно изучены в подгруппе пациентов с сахарным диабетом 2 типа и тяжелой почечной недостаточностью/терминальной стадией заболевания почек в плацебо-контролируемом исследовании (59 пациентов в группе алоглиптина и 56 пациентов в группе плацебо в течение 6 месяцев), и они соответствовали профилю, полученному у пациентов с нормальной функцией почек.
Пациенты пожилого возраста (≥65 лет)
В ходе объединенного анализа пяти 26-недельных плацебо-контролируемых исследований эффективность алоглиптина у пациентов с сахарным диабетом 2 типа и ≥65 лет соответствовала профилю, полученному у пациентов <65 лет.
Кроме того, лечение 25 мг алоглиптина 1 раз в сутки привело к улучшению по сравнению с исходными значениями уровня HbAlc на 52 неделе, которые были подобны изменениям после лечения глипизидом (средняя доза = 5,4 мг).
Важно отметить, что, несмотря на похожие изменения по сравнению с исходным уровнем HbAlc и глюкозы в плазме натощак после лечения алоглиптином и глипизидом, эпизоды гликемии были значительно менее частыми у пациентов, получавших 25 мг алоглиптина (5,4%), чем у пациентов, получавших глипизид (26,0%).
Клиническая безопасность
Сердечно-сосудистая безопасность
Согласно совокупному анализу данных 13 исследований общее количество полученных сообщений о смертельных исходах по причине сердечно-сосудистой патологии, случаях нефатального инфаркта миокарда и нефатального инсульта были сравнимы у пациентов, получающих лечение алоглиптином 25 мг в исследованиях с активным контролем или плацебо.
Кроме того, было проведено проспективное рандомизированное исследование безопасности по оценке сердечно-сосудистых исходов с участием 5380 пациентов с высокой предрасположенностью к сердечно-сосудистым заболеваниям, чтобы изучить влияние алоглиптина по сравнению с плацебо (при добавлении к стандарту лечения) на развитие значительных нежелательных явлений со стороны сердечно-сосудистой системы (МАСЕ), включая время до появления первого из явлений, ведущих к смерти по причине сердечно-сосудистой патологии, нефатальному инфаркту миокарда или нефатальному инсульту у пациентов с недавним случаем (от 15 до 90 дней) острого коронарного приступа. На начальном этапе средний возраст пациентов составлял 61 год, средняя продолжительность диабета — 9,2 года, средний уровень HbAlc — 0,8%.
Исследование продемонстрировало, что алоглиптин не увеличивает риск развития МАСЕ по сравнению с плацебо [отношение рисков: 0,96; 1-сторонний 99% доверительный интервал: 0-1,16]. В группе алоглиптина МАСЕ наблюдались у 11,3% пациентов по сравнению с 11,8% пациентов в группе плацебо.
| Таблица 5. Сообщения о МАСЕ, полученные в ходе исследования по оценке сердечно-сосудистых исходов | ||
| Количество пациентов (%) | ||
| Алоглиптин 25 мг | Плацебо | |
| N=2701 | N=2679 | |
| Первичная комбинированная конечная точка [первый случай смерти по причине сердечнососудистой патологии, нефатального инфаркта миокарда или нефатального инсульта] | 305 (11,3) | 316 (11,8) |
| Смерть по причине сердечно-сосудистой патологии* | 89 (3,3) | 111 (4,1) |
| Нефатальный инфаркт миокарда | 187 (6,9) | 173 (6,5) |
| Нефатальный инсульт | 29 (1,1) | 32 (1,2) |
| *Всего умерло 153 субъекта (5,7%) в группе алоглиптина, и 173 субъекта (6,5%) — в группе плацебо (смерть по любой причине). |
У 703 пациентов наблюдался случай в рамках вторичной комбинированной конечной точки МАСЕ (первый случай смерти по причине сердечно-сосудистой патологии, нефатального инфаркта миокарда, нефатального инсульта и срочной реваскуляризации по причине нестабильной стенокардии). В группе алоглиптина у 12,7% (344 субъекта исследования) наблюдался случай в рамках вторичной комбинированной конечной точки МАСЕ по сравнению с 13,4% (359 субъектов) в группе плацебо [отношение рисков = 0,95; 1-сторонний 99% доверительный интервал: 0-1,14].
Гипогликемия
Согласно совокупному анализу данных 12 исследований общее количество случаев гипогликемии было ниже у пациентов, получавших лечение 25 мг алоглиптина, чем у пациентов, получавших лечение 12,5 мг алоглиптина, в исследованиях с активным контролем или в плацебо-контролируемых исследованиях (3,6%, 4,6%, 12,9% и 6,2%, соответственно). Большинство из этих случаев были от легкой до средней степени тяжести. Общее количество случаев тяжелой гипогликемии было сравнимо у пациентов, получавших лечение 25 мг или 12,5 мг алоглиптина, и ниже, чем у пациентов, получавших лечение в исследованиях с активным контролем или плацебо (0,1%, 0,1%, 0,4% и 0,4%, соответственно). В ходе проспективного рандомизированного контролируемого исследования сердечно-сосудистых исходов частота сообщенных исследователем случаев гипогликемии была схожей у пациентов, получавших плацебо (6,5%), и у пациентов, получавших алоглиптин (6,7%), в дополнение к стандартной терапии.
В клиническом исследовании алоглиптина в качестве монотерапии частота случаев развития гипогликемии была такой же, как и при применении плацебо, и ниже, чем в другом исследовании при применении плацебо в качестве дополнительной терапии к производному сульфонилмочевины.
Большее количество случаев гипогликемии наблюдалось при трехкомпонентной терапии с тиазолидиндионом и метформином и в комбинации с инсулином, как это наблюдается при применении других ингибиторов ДПП-4.
Пациенты (≥65 лет) с сахарным диабетом 2 типа считаются более предрасположенными к гипогликемическим эпизодам, чем пациенты <65 лет. Согласно совокупному анализу данных 12 исследований общее количество эпизодов гипогликемии было таким же у пациентов ≥65 лет, получавших лечение 25 мг алоглиптина (3,8%), что и у пациентов <65 лет (3,6%).
Фармакокинетика
Было показано, что фармакокинетика алоглиптина является схожей у здоровых лиц и пациентов с сахарным диабетом 2 типа.
Всасывание
Абсолютная биодоступность алоглиптина составляет приблизительно 100 %.
Одновременный прием с пищей с высоким содержанием жиров не оказывал влияние на суммарное и пиковое воздействие алоглиптина. Поэтому лекарственное средство Випидия можно принимать вне зависимости от приема пищи.
У здоровых субъектов после однократного перорального приема 800 мг алоглиптина отмечалось быстрое всасывание с достижением пиковой концентрации в плазме крови в интервале от 1 до 2 ч (среднее Тmax) с момента приема.
Ни у здоровых добровольцев, ни у пациентов с сахарным диабетом 2 типа не наблюдалось клинически значимой кумуляции алоглиптина после многократного приема.
Суммарное и пиковое воздействие алоглиптина пропорционально увеличивается при однократном приеме (в терапевтическом диапазоне доз) от 6,25 мг до 100 мг. Коэффициент вариабельности AUC алоглиптина среди пациентов был небольшой (17%).
Распределение
После однократного внутривенного введения алоглиптина в дозе 12,5 мг у здоровых добровольцев объем распределения в терминальной фазе составлял 417 л, что указывает на то, что алоглиптин хорошо распределяется в тканях.
Связь с белками плазмы у алоглиптина составляет 20-30%.
Метаболизм
Алоглиптин не подвергается выраженному метаболизму, от 60 до 70% алоглиптина выводится в неизмененном виде почками.
После перорального приема [14С-меченного] алоглиптина были определены два второстепенных метаболита: N-деметилированный алоглиптин, Ml (<1% исходного вещества), и N-ацетилированный алоглиптин, М2 (<6% исходного вещества). Ml является активным метаболитом и высокоселективным ингибитором ДПП-4, схожим по действию с самим алоглиптином; М2 не проявляет ингибирующую активность по отношению к ДПП-4 или другим ДПП-ферментам. В исследованиях in vitro было выявлено, что CYP2D6 и CYP3A4 участвуют в ограниченном метаболизме алоглиптина. Исследования in vitro показывают, что алоглиптин не индуцирует CYP1A2, CYP2B6, CYP2C9 и не ингибирует CYP1A2, CYP2B6, CYP2C8, CYP2C9, CYP2C19, CYP2D6 или CYP3A4 в концентрациях, достигаемых при рекомендуемой дозе 25 мг алоглиптина. Исследования in vitro показали, что алоглиптин может в небольшой степени индуцировать CYP3A4, однако в условиях in vivo алоглиптин не индуцирует CYP3A4.
В исследованиях in vitro алоглиптин не ингибировал следующие почечные транспортеры: ОАТ1, ОАТЗ и ОСТ2.
Алоглиптин существует преимущественно в виде (R)-энантиомера (>99%) и в условиях in vivo либо в небольших количествах, либо вообще не подвергается хиральному преобразованию в (S)-энантиомер. (S)-энантиомер не обнаруживается при приеме алоглиптина в терапевтических дозах.
Выведение
Средний терминальный период полувыведения (T1/2) алоглиптина составляет приблизительно 21ч.
После перорального приема [14С-меченного] алоглиптина 76% общей радиоактивности было выведено почками и 13% через кишечник.
Средний почечный клиренс алоглиптина (170 мл/мин) был больше, чем средняя СКФ (около 120 мл/мин), что позволяет предположить, что алоглиптин частично выводится за счет активной почечной экскреции.
Временная зависимость
Суммарное воздействие (AUC(0-inf)) алоглиптина после однократного приема было схожим с воздействием во время интервала между введением доз (AUC(0-24)) после приема такой же дозы один раз в сутки в течение 6 дней. Это указывает на отсутствие временной зависимости в кинетике алоглиптина после многократного приема.
Особые группы пациентов
Почечная недостаточность
Исследование алоглиптина в дозе 50 мг в сутки было проведено у пациентов с различной степенью тяжести почечной недостаточности (клиренса креатинина (CrCl)). Включенные в исследование пациенты были разделены на 4 группы в соответствии с формулой Кокрофта-Голта: пациенты с легкой степенью (клиренс креатинина от = >50 до ≤80 мл/мин), со средней степенью (клиренс креатинина от = >30 до ≤50 мл/мин) и с тяжелой степенью почечной недостаточности (клиренс креатинина = <30 мл/мин), а также пациенты с терминальной стадией почечной недостаточности, нуждающиеся в гемодиализе.
AUC алоглиптина у пациентов с легкой степенью почечной недостаточности увеличивалась приблизительно в 1,7 раза. Тем не менее, данное увеличение AUC находилось в пределах допустимого отклонения для контрольной группы, поэтому коррекция дозы алоглиптина у пациентов с легкой степенью почечной недостаточности не требуется (см. раздел «Способ применения и дозировка»).
Увеличение системного воздействия алоглиптина приблизительно в 2 и 4 раза, соответственно, отмечалось у пациентов со средней и тяжелой степенью почечной недостаточности, а также у пациентов с терминальной стадией почечной недостаточности, нуждающихся в гемодиализе. (Пациентам с терминальной стадией почечной недостаточности проводили гемодиализ сразу же после приема алоглиптина. На основе средних концентраций диализата на протяжении трехчасового сеанса гемодиализа выводилось приблизительно 7% лекарственного средства.) Таким образом, для достижения терапевтической концентрации алоглиптина в плазме крови, сходной с таковой у пациентов с нормальной функцией почек, следует принимать более низкие дозы алоглиптина пациентам со средней и тяжелой степенью почечной недостаточности, а также с терминальной стадией почечной недостаточности, требующей проведения гемодиализа (см. раздел «Способ применения и дозировка»).
Печеночная недостаточность
У пациентов со средней степенью печеночной недостаточности суммарное воздействие и пиковое воздействие алоглиптина уменьшаются приблизительно на 10% и 8%, соответственно, по сравнению с этими показателями у пациентов с нормальной функцией печени. Данные изменения не рассматриваются как клинически значимые. Таким образом, коррекция дозы при легкой и средней степени печеночной недостаточности (от 5 до 9 баллов по шкале Чайлд-Пью) не требуется. Нет клинических данных о применении алоглиптина у пациентов с тяжелой степенью печеночной недостаточности (> 9 баллов по шкале Чайлд-Пью, см. раздел «Способ применения и дозировка»).
Возраст, пол, раса, масса тела
Возраст (65-81 год), пол, раса (белая, черная и азиаты), масса тела пациентов не оказывали клинически значимого воздействия на фармакокинетические параметры алоглиптина. Коррекция дозы не требуется (см. раздел «Способ применения и дозировка»).
Дети
Фармакокинетика алоглиптина у детей и подростков в возрасте <18 лет не установлены. Данные отсутствуют (см. раздел «Способ применения и дозировка»).
Фармацевтические свойства
Перечень вспомогательных веществ
Маннитол
Целлюлоза микрокристаллическая
Гидроксипропилцеллюлоза
Натрия кроскармеллоза
Магния стеарат
Пленочная оболочка
Гипромеллоза 2910
Титана диоксид (Е171)
12,5 мг: железа оксид жёлтый (Е172)
25 мг: железа оксид красный (Е172)
Макрогол 8000
Чернила серые F1
Шеллак
Железа оксид черный (Е172)
Этанол
Бутанол
Несовместимость
Не применимо.
Срок годности
3 года.
Условия хранения
Хранить при температуре не выше 25°С.
Хранить в недоступном для детей месте.
Упаковка
Таблетки, покрытые пленочной оболочкой.
По 14 таблеток в Ал/Ал блистер, 2 блистера вместе с инструкцией по применению помещают в картонную пачку.
Особые указания по применению и меры предосторожности при утилизации
Любое неиспользованное количество лекарственного средства или его отходов следует уничтожать в соответствии с местными требованиями.
Условия отпуска из аптек
По рецепту врача.
Производитель
Такеда Айлэнд Лимитед
Брэй Бизнес Парк
Килраддери, Гр. Уиклоу
Ирландия
Претензии потребителей на территории Республики Беларусь направлять по адресу
Представительство ООО «Takeda Osteuropa Holding GmbH» (Австрийская Республика) в Республике Беларусь
пр-т Победителей, 84, офис 27, 220020, Минск, Республика Беларусь
тел. +375 17 240 41 20, факс +375 17 240 41 30
Информацию о нежелательных реакциях направлять по адресу
Республиканское унитарное предприятие «Центр экспертиз и испытаний в здравоохранении»
Товарищеский пер., 2а, 220037, Минск, Республика Беларусь
e-mail: rcpl@rceth.by
Випидия™ (25 мг)
МНН: Алоглиптин
Производитель: Такеда Айлэнд Лимитед
Анатомо-терапевтическо-химическая классификация: Алоглиптин (alogliptin)
Номер регистрации в РК:
№ РК-ЛС-5№021177
Информация о регистрации в РК:
11.02.2020 — бессрочно
- Скачать инструкцию медикамента
Торговое название
Випидия™
Международное непатентованное название
Алоглиптин
Лекарственная форма
Таблетки, покрытые пленочной оболочкой 12,5 мг и 25 мг
Состав
Одна таблетка содержит
активное вещество: алоглиптина бензоат 17 мг (эквивалентно 12,5 мг алоглиптина) и 34 мг (эквивалентно 25 мг алоглиптина)
вспомогательные вещества:
Ядро: маннитол, целлюлоза микрокристаллическая, гидроксипропилцеллюлоза, натрия кроскармеллоза, магния стеарат,
Состав пленочной оболочки: гипромеллоза 2910, титана диоксид (Е 171), железа оксид желтый (Е 172), железа оксид красный (Е 172), полиэтиленгликоль 8000, чернила серые F1
Описание
Овальные двояковыпуклые таблетки, покрытые пленочной оболочкой желтого цвета, с надписью «TAK» и «ALG-12.5» на одной стороне таблетки (для дозировки 12.5 мг);
Овальные двояковыпуклые таблетки, покрытые пленочной оболочкой светло-красного цвета, с надписью «TAK» и «ALG-25» на одной стороне таблетки (для дозировки 25 мг).
Фармакотерапевтическая группа
Средства для лечения сахарного диабета. Сахароснижающие препараты для перорального приема. Ингибиторы дипептидилпептидазы-4 (ДПП-4). Алоглиптин
Код АТХ A10BH04
Фармакологические свойства
Фармакокинетика
Фармакокинетика алоглиптина изучалась в исследованиях с участием как здоровых добровольцев, так и пациентов с сахарным диабетом 2 типа. У здоровых добровольцев после однократного перорального приема до 800мг алоглиптина отмечается быстрая абсорбция препарата с достижением максимальной концентрации в плазме от одного до двух часов с момента приема (среднее Тmax). После приема максимальной рекомендуемой терапевтической дозы препарата (25мг) конечный период полувыведения (T1/2) в среднем составлял 21 час.
После многократного приема до 400 мг в течение 14 дней у больных диабетом 2 типа наблюдалось минимальное накопление алоглиптина с увеличением площади под фармакокинетической кривой (АUC) и максимальной концентрации в плазме крови (Сmax) на 34% и 9% соответственно. Как при однократном, так и при многократном приеме алоглиптина AUC и Cmax увеличиваются пропорционально увелечению дозы от 25 мг до 400 мг. Коэффициент вариации AUC алоглиптина среди пациентов небольшой (17 %).
Всасывание
Абсолютная биодоступность алоглиптина составляет приблизительно 100%. Так как при приеме алоглиптина вместе с пищей с высоким содержанием жира не было обнаружено влияния на AUC и Сmax, препарат может приниматься независимо от приема пищи.
Распределение
После однократного внутривенного введения алоглиптина в дозе 12,5 мг у здоровых добровольцев объем распределения в терминальной фазе составил 417 л, что указывает на то, что алоглиптин хорошо распределяется в тканях.
Связь с белками плазмы составляет 20%.
Метаболизм
Алоглиптин не подвергается экстенсивному метаболизму, в результате чего от 60% до 71% введенной дозы выводится с мочой в неизменном виде. После перорального введения 14С-меченного алоглиптина были определены два второстепенных метаболита: N-деметилированный алоглиптин M-I (˂1% исходного вещества) и N-ацетилированный алоглиптин M-II (˂6% исходного вещества). M-I является активным метаболитом и селективным ингибитором ДПП-4, схожим по действию с алоглиптином; M-II не проявляет ингибирующую активность по отношению к ДПП-4 или другим ДПП схожим ферментам. В исследованиях in vitro было выявлено, что CYP2D6 и CYP3A4 способствуют ограниченному метаболизму алоглиптина. Алоглиптин существует преимущественно в виде (R)-энантиомера (>99%) и в условиях in vivo в незначительных количествах подвергается хиральному преобразованию в (S)-энантиомер. (S)-энантиомер не обнаруживается при приеме алоглиптина в терапевтических дозах (25 мг).
Выведение
После приема 14С-меченного алоглиптина, 76% общей радиоактивности выводится почками и 13% − через кишечник, достигая выведения 89% введенной радиоактивной дозы. Почечный клиренс алоглиптина (9,6 л/ч) указывает на почечно-канальцевую секрецию. Системный клиренс составляет 14,0 л/ч.
Фармакокинетика у особых групп пациентов:
Нарушение функции почек
AUC алоглиптина у пациентов с нарушенной функцией почек легкой степени тяжести (60≤клиренс креатинина (CrCl)<90 мл/мин) увеличивалась приблизительно в 1,2 раза. Увеличение AUC алоглиптина приблизительно в два раза отмечалось у пациентов с нарушенной функцией почек умеренной степени тяжести (30≤CrCl<60 мл/мин). Приблизительно трех- и четырехкратное увеличение AUC алоглиптина отмечалось у пациентов с нарушением функции почек тяжелой степени (15≤CrCl<30 мл/мин) и с терминальной стадией хронической почечной недостаточности (CrCl<15мл/мин или когда требуется диализ) соответственно.
Нарушение функции печени
У пациентов с нарушенной функцией печени умеренной степени тяжести (класс В по шкале Чайлд-Пью) AUC и Сmax алоглиптина уменьшаются приблизительно на 10 % и 8 % соответственно по сравнению со здоровыми субъектами. Данные значения клинически не значимы. Пациенты с нарушениями функции печени тяжелой степени (класс С по шкале Чайлд-Пью) не изучались.
Возраст, пол, расовая принадлежность
Пожилой и старческий возраст (65-81 лет), пол и расовая принадлежность не имеют клинически значимого эффекта на фармакокинетические свойства алоглиптина.
Пациенты детского возраста
Фармакокинетика алоглиптина у детей и подростков младше 18 лет не изучалась; какие-либо данные отсутствуют.
Фармакодинамика
Применение разовой дозы алоглиптина здоровыми лицами приводило к максимальному ингибированию ДПП-4 в течение двух-трех часов. Максимальное ингибирование ДПП-4 превышало 93% в диапазоне доз от 12,5мг до 800мг. Ингибирование ДПП-4 оставалось на уровне выше 80% через 24 часа после приема дозы выше или равной 25мг. Максимальное и общее воздействие глюкагоноподобного пептида-1 (ГПП-1) на протяжении более 24 часов было в три-четыре раза выше у алоглиптина (в дозах 25-200мг), чем у плацебо. В 16-недельном, двойном слепом, плацебо-контролируемом исследовании алоглиптин 25мг показал понижение уровней постпрандиального глюкагона и повышение уровней постпрандиального активного ГПП-1 по сравнению с плацебо на протяжении восьмичасового периода после приема стандартизированной пищи. Неизвестно, как эти результаты относятся к изменениям в общем гликемическом контроле у пациентов с сахарным диабетом 2 типа. В этом исследовании применение алоглиптина 25мг показало понижение двухчасовых постпрандиальный уровней глюкозы по сравнению с плацебо (-30мг/дл против 17мг/дл, соответственно).
Однократный прием суточной дозы (нескольких разовых доз) алоглиптина у пациентов с диабетом 2 типа в течение 14 дней, также приводил к максимальному ингибированию ДПП-4 в течение одного-двух часов. Ингибирование превышало 93% для всех доз 25мг, 100 мг и 400мг. После 14 дней применения алоглиптина в этих дозах ингибирование ДПП-4 оставалось выше 81% в течение 24 часов.
Влияние на электрофизиологические параметры сердца
В рандомизированном, плацебо-контролируемом исследовании в четырех параллельных группах участвовало 257 пациентов, которые получали алоглиптин 50мг, алоглиптин 400мг, моксифлоксацин 400мг или плацебо один раз в сутки на протяжении семи дней. Прием любой из доз алоглиптина не сопровождался увеличением продолжительности интервала QTc. После приема дозы 400 мг пиковая концентрация алоглиптина в плазме крови была в 19 раз выше, чем пиковая концентрация после приема максимальной рекомендуемой терапевтической дозы 25мг.
Показания к применению
Препарат Випидия™ показан в дополнение к диете и физическим упражнениям для улучшения гликемического контроля у взрослых пациентов с сахарным диабетом 2 типа в виде монотерапии и в комбинации с другими препаратами.
Способ применения и дозы
Дозировка
Випидия™ выпускается в виде покрытых пленочной оболочкой таблеток, содержащих 25мг и 12,5мг препарата, что позволяет выбрать оптимальный режим дозирования.
Рекомендуемой дозой является одна таблетка Випидия™ 25мг один раз в сутки.
Особые указания по дозировке для отдельных групп пациентов
Нарушение функции почек
-
для пациентов с нарушением функции почек легкой степени тяжести (60≤CrCl<90мл/мин), коррекция дозы препарата Випидия™ не требуется
-
рекомендуемой дозой препарата Випидия™ для пациентов с нарушением функции почек умеренной степени тяжести 30≤CrCl<60мл/мин) является 12,5мг
Рекомендуется определять показатели функции почек перед началом приема данного препарата, а также периодически в процессе лечения.
Способ применения
Пероральный прием.
Препарат Випидия™ следует принимать один раз в день независимо от приема пищи. Таблетки следует проглатывать целиком и запивать водой.
В случае если пациент пропустил прием препарата Випидия™, он должен принять его сразу после того, как вспомнит о пропущенном приеме препарата. Не допустим прием двойной дозы препарата Випидия™.
Побочные действия
Так как клинические испытания проводились при очень различающихся условиях, то нет возможности провести прямое сравнение частот нежелательных реакций, наблюдавшихся в клинических испытаниях препарата, с частотами, наблюдавшимися в клинических испытаниях других препаратов, а также такие частоты не всегда могут отражать ситуацию применения препарата на практике.
В объединенном анализе 14 контролируемых клинических исследований, общая частота неблагоприятных событий составила 66% у пациентов, получавших алоглиптин 25мг, 62% в группе плацебо и 70% в группе с другим препаратом сравнения. В целом частота прекращения терапии из-за нежелательных явлений была 4,7% в группе алоглиптина 25мг, 4,5% в группе плацебо или 6,2% группе с другим активным средством сравнения.
Зарегистрированы сообщения о нежелательных побочных реакциях превышающих 4%, у пациентов которые получали алоглиптин: назофарингит, головная боль, инфекции верхних дыхательных путей.
Панкреатит
При проведении клинических испытаний, случаи панкреатита наблюдались в 0,2% у пациентов, получавших ежедневно 25мг алоглиптина и меньше 0,1% у пациентов, получающих другие средства сравнения.
Реакции гиперчувствительности
В объединенном анализе, общая частота реакций гиперчувствительности в группе алоглиптина 25мг составила 0,6% и 0,8% у всех препаратов сравнения. Был отмечен один случай сывороточной болезни у пациента, получавшего 25мг.
Гипогликемия
Случаи гипогликемии были зарегистрированы на основании значений уровня глюкозы в крови и/или клинических признаков и симптомов гипогликемии. В исследовании монотерапии частота гипогликемии наблюдалась у 1,5% и 1,6% пациентов в группах алоглиптина и плацебо соответственно. Применение алоглиптина в качестве дополнения к терапии глибурида или инсулина не увеличивают частоту развития гипогликемии по сравнению с плацебо. В исследовании монотерапии, сравнивающих алоглиптин с препаратами сульфонилмочевины у пациентов пожилого возраста, частота развития гипогликемии была 5,4% и 26% в группах алоглиптина и глипизида.
Основные физиологические показателей
Клинически значимые отклонения основных физиологических показателей либо результатов ЭКГ у пациентов, которые получали препарат Випидия™, отсутствовали.
Отклонения лабораторных показателей
Алоглиптин:
Клинически значимых различий среди групп лечения в отношении результатов анализов крови, биохимии и мочи у пациентов, получавших алоглиптин, не наблюдалось.
Постмаркетинговый опыт
Алоглиптин:
В ходе постмаркетингового использования алоглиптина были выявлены следующие побочные реакции — гиперчувствительность (анафилаксия, отек Квинке, сыпь, крапивница), тяжелые кожные побочные реакции (включая синдром Стивенса-Джонсона), повышение уровня печеночных ферментов, фульминантную печеночную недостаточность, тяжелую и приводящую к инвалидизации артралгию и острый панкреатит.
Так как эти побочные реакции сообщались добровольно в популяции неопределенного размера, не представляется возможным достоверно оценить их частоту, поэтому частота классифицируется как неизвестная.
Противопоказания
-
гиперчувствительность к алоглиптину или к любому вспомогательному веществу
-
наличие в анамнезе тяжелых реакций гиперчувствительности, включая анафилактическую реакцию, анафилактический шок и ангионевротический отек, к любому ингибитору дипептидилпептидазы-4
-
сахарный диабет 1 типа
-
острый или хронический метаболический ацидоз, включая диабетический кетоацидоз (диабетический кетоацидоз необходимо лечить инсулином)
-
пациенты с нарушениями функции печени тяжелой степени (класс С по шкале Чайлд-Пью) не изучались, поэтому таким пациентам назначение препарата Випидия™ не рекомендовано
-
нарушения функции почек тяжелой степени (15≤CrCl<30мл/мин) или с терминальной стадией хронической почечной недостаточности (CrCl<15мл/мин или когда требуется диализ)
-
возраст до 18 лет
-
беременность
Лекарственные взаимодействия
Алоглиптин, в основном, выводится из организма почками и лишь в незначительной степени метаболизируется ферментной системой цитохрома (CYP) Р450. В ходе исследований не было выявлено какого-либо значительного взаимодействия с субстратами или ингибиторами цитохрома или с другими средствами, которые выводятся из организма через почки.
Оценка лекарственных взаимодействий in vitro
Исследования in vitro предполагают, что алоглиптин не индуцирует CYP1A2, CYP2B6, CYP2C9, CYP2C19 и CYP3A4, а также не ингибирует CYP1A2, CYP2C8, CYP2C9, CYP2C19, CYP3A4 и CYP2D6 в клинически значимых концентрациях.
Оценка лекарственных взаимодействий in vivo
Влияние алоглиптина на другие лекарственные средства
В ходе клинических исследований не было выявлено влияния алоглиптина на фармакокинетические параметры метформина, циметидина, (R)-варфарина, кофеина, пиоглитазона, глибурида, (S)-варфарина, толбутамида, декстрометорфана, аторвастатина, этинилэстрадиола, норэтиндрона, мидазолама, дигоксина, фексофенадина что подтверждает низкую вероятность взаимодействия с субстратами CYP1A2, CYP2С8, CYP2С9, CYP2D6, CYP3A4.
Действие других лекарственных средств на фармакокинетику алоглиптина
Не наблюдались клинически значимые изменения в фармакокинетике при применении алоглиптина одновременно с метформином, циметидином гемфиброзилом (CYP2C8/9), пиоглитазоном (CYP2C8), флюконазолом (CYP2C9), кетоконазолом (CYP3A4), аторвастатином (CYP3A4), циклоспорином, дигоксином.
Особые указания
Острый панкреатит
В постмаркетинговом периоде были получены спонтанные сообщения о нежелательных реакциях в виде острого панкреатита. После начала лечения препаратом Випидия™, у пациентов необходимо вести внимательное наблюдение на предмет симптомов и признаков панкреатита. Если заподозрен панкреатит, следует немедленно отменить Випидия™ и назначить соответствующее лечение. Неизвестно, можно ли относить пациентов с панкреатитом в анамнезе в группу повышенного риска развития панкреатита при применении препарата Випидия™.
Реакции гиперчувствительности
В постмаркетинговый период поступали сообщения о серьезных реакциях повышенной чувствительности у пациентов, получавших алоглиптин. Эти реакции включают анафилактические реакции, ангионевротический отек и эксфолиативные кожные реакции, такие как синдром Стивенса-Джонсона; Если появляются подозрения на серьезную реакцию повышенной чувствительности, необходимо приостановить применение препарата Випидия™, провести оценку других потенциальных причин появившегося осложнения и назначить альтернативное лечение диабета. Препарат необходимо применять с осторожностью у пациентов, имеющих в анамнезе ангионевротический отек к другим ингибиторами ДПП-4, так как неизвестно – могут ли такие пациенты быть предрасположены к ангионевротическому отеку при применении препарата Випидия™.
Влияние на печень
В постмаркетинговых отчетах сообщались случаи печеночной недостаточности с фатальным и нефатальным исходами у пациентов, принимавших препарат Випидия™, хотя они содержат недостаточно информации, необходимой для установления вероятной причины. В рандомизированных контролируемых исследованиях наблюдались повышения сывороточной аланинаминотрансферазы (АЛТ) до уровня, который в более чем в три раза превышал верхний предел диапазона нормальных значений (ВПДНЗ): 1,3% пациентов, получавших алоглиптин, и 1,5% пациентов получавших все другие препараты сравнения.
У пациентов с диабетом 2 типа сопутствующей патологией может быть жировой гепатоз печени, который может вызывать отклонения в результатах анализов функции печени. Кроме того, они могут страдать другими формами болезней печени, многие из которых поддаются лечению. Поэтому рекомендуется делать анализы функции печени и проводить оценку состояния пациента перед началом терапии. При нарушении функции печени, препарат Випидия™ должен назначаться с осторожностью.
Необходимо провести анализы функции печени у пациентов, у которых отмечаются симптомы, которые могут указывать на повреждение печени, включая утомляемость, анорексию, дискомфорт в верхней правой области живота, потемнение мочи или желтуху. Если у пациента обнаруживаются клинически значительные повышения печеночных ферментов, и если отклонения в результатах анализов функции печени остаются стойкими или ухудшаются, необходимо прекратить применение препарата Випидия™ и провести обследование с целью установления их вероятной причины. У таких пациентов нельзя возобновлять применение препарата Випидия™ без получения другого объяснения отклонений в результатах анализов функции печени.
Комбинированный прием с другими сахароснижающими препаратами и риск гипогликемии
Как известно, инсулин и секретогены инсулина, такие как производные сульфонилмочевины, вызывают гипогликемию. Таким образом, может потребоваться более низкая доза инсулина или секретогенов инсулина, чтобы минимизировать риск гипогликемии при использовании в сочетании с препаратом Випидия™.
Артралгия
Были зарегистрированы постмаркетинговые случаи суставных болей у пациентов, принимающих ингибиторы дипептидилпептидазы-4 (ДПП-4). Время начала симптомов артралгии после начала лекарственной терапии, колебалось от одного дня до нескольких лет. При появлении серьезных и постоянных болей в суставах, необходимо рассмотреть применение ингибитора дипептидилпептидазы-4 (ДПП-4) в качестве возможной причины сильной боли суставах и прекратить прием препарат, если это необходимо.
Макрососудистые результаты
В клинических исследованиях не было получено окончательных и убедительных доказательств понижения макрососудистого риска при применении препарата Випидия™ или любого другого противодиабетического препарата.
Применение у особых групп пациентов
Репродуктивная функция
Влияние алоглиптина на репродуктивную функцию человека не изучалось. Какие-либо неблагоприятные эффекты в отношении репродуктивной функции в опытах на животных отсутствовали. Согласно результатам исследований на животных, можно предположить, что препарат Випидия™ не повышает риск аномалий развития. Поскольку результаты исследований на животных по влиянию препарата на репродуктивную функцию не всегда позволяют предсказать его воздействие на организм человека, применение препарата Випидия™, как и других противодиабетических лекарственных препаратов, во время беременности возможно только по строгим показаниям.
Применение алоглиптина у беременных кроликов и крыс в период органогенеза не было тератогенным при дозах до 200 и 500мг/кг, или в 149 и 180 раз, соответственно, выше клинической дозы на основании плазменной экспозиции препарата (ППК).
Дозы алоглиптина до 250мг/кг (приблизительно в 95 раз выше клинической экспозиции на основании ППК) у беременных крыс, введенные начиная с 6 дня беременности и до 20 дня лактации, не оказывали вредного действия на развитие эмбриона, а также не оказывали воздействие на рост и развитие детенышей.
Наблюдалось проникновение алоглиптина через плаценту и попадание в плод после перорального введения у беременных крыс.
Период лактации
В исследованиях, было показано, что алоглиптин, проникает в грудное молоко у крыс, осуществляющих грудное вскармливание в соотношении 2:1 к плазменной концентрации. Неизвестно о возможности проникновения алоглиптина в грудное молоко у человека. Нельзя исключить риск для ребенка, находящегося на грудном вскармливании. Випидия™ необходимо применять с осторожностью у женщин, осуществляющих грудное вскармливание.
Пациенты детского возраста
Безопасность и эффективность применения препарата Випидия™ у детей и подростков младше 18 лет не установлены. Какие-либо данные об использовании препарата Випидия™ у этой категории пациентов отсутствуют.
Пожилые пациенты ( ≥ 65 лет):
Среди всех пациентов (N=8507), участвовавших в клинических исследованиях безопасности и эффективности алоглиптина, 2064 (24,3%) пациента были возрастом 65 лет и старше и 341 (4%) пациент был возрастом 75 лет и старше. В целом, не наблюдалось различий в безопасности и эффективности между пациентами возрастом 65 лет и старше и пациентами более молодого возраста.
Особенности влияния лекарственного средства на способность управлять транспортным средством или потенциально опасными механизмами
Препарат Випидия™ не оказывает значимого влияния на способность управлять автомобилем и другими механизмами. Тем не менее, необходимо предупредить пациентов о риске развития гипогликемии, особенно при использовании препарата в сочетании с производным сульфонилмочевины, инсулином, либо в комбинации с тиазолидиндионом и метформином.
Передозировка
Максимальные дозы алоглиптина в клинических исследованиях составляли 800мг однократно у здоровых добровольцев и 400мг 1 раз в сутки на протяжении 14 дней у пациентов с сахарным диабетом 2 типа, что в 32 и 16 раз соответственно превышает максимально рекомендуемую терапевтическую дозу 25мг.
В случае передозировки препаратом Випидия™ целесообразно удалить неабсорбированное вещество из желудочно-кишечного тракта и обеспечить необходимое медицинское наблюдение, а также симптоматическую терапию.
За 3 часа гемодиализа удается удалить около 7% алоглиптина. Таким образом, целесообразность гемодиализа при передозировке маловероятна. Данные о выведении алоглиптина путем перитонеального диализа отсутствуют.
Форма выпуска и упаковка
По 7 таблеток помещают в контурную ячейковую упаковку из фольги алюминиевой.
По 4 контурные упаковки вместе с инструкцией по медицинскому применению на государственном и русском языках вкладывают в пачку картонную.
Условия хранения
Хранить при температуре не выше 25 ºС.
Хранить в недоступном для детей месте!
Срок хранения
3 года
Не применять по истечении срока годности, указанного на упаковке.
Условия отпуска из аптек
По рецепту
Производитель
Такеда Айлэнд Лимитед, Ирландия
Наименование и страна владельца регистрационного удостоверения
Такеда Фармасьютикалс США, Инк., США
Наименование и страна организации-упаковщика
Пэкеджинг Координаторс, ООО, США
Адрес организации, принимающей на территории Республики Казахстан претензии от потребителей по качеству продукции (товара)
Представительство компании «Takeda Osteuropa Holding GmbH» (Австрия) в Казахстане
г. Алматы, ул. Шашкина 44
Номер телефона (727) 2444004,
Номер факса (727) 2444005
Адрес электронной почты: DSO-KZ@takeda.com
| 855030951477976537_ru.doc | 48.47 кб |
| 016726431477977693_kz.doc | 65.74 кб |
Отправить прикрепленные файлы на почту
Национальный центр экспертизы лекарственных средств, изделий медицинского назначения и медицинской техники
Випидия — инструкция по применению
Синонимы, аналоги
Статьи
ИНСТРУКЦИЯ
по применению лекарственного препарата
для медицинского применения
Регистрационный номер:
ЛП-002644
Торговое название препарата:
Випидия
Международное непатентованное название:
Алоглиптин
Лекарственная форма:
Таблетки покрытые пленочной оболочкой
Состав
1 таблетка 12,5 мг содержит
Активное вещество:
алоглиптина бензоат — 17 мг (в пересчете на алоглиптин — 12,5 мг).
Вспомогательные вещества:
Ядро: маннитол 96,7 мг, целлюлоза микрокристаллическая 22,5 мг, гипролоза 4,5 мг, кроскармеллоза натрия 7,5 мг, магния стеарат 1,8 мг.
Пленочная оболочка: гипромеллоза 2910 5,34 мг, титана диоксид 0,6 мг, краситель железа оксид желтый 0,06 мг, макрогол-8000 следовые количества, чернила серые F1 следовые количества1.
1 таблетка 25 мг содержит
Активное вещество: алоглиптина бензоат — 34 мг (в пересчете на алоглиптин -25 мг).
Вспомогательные вещества:
Ядро: маннитол 79,7 мг, целлюлоза микрокристаллическая 22,5 мг, гипролоза 4,5 мг, кроскармеллоза натрия 7,5 мг, магния стеарат 1,8 мг.
Пленочная оболочка: гипромеллоза 2910 5,34 мг, титана диоксид 0,6 мг, краситель железа оксид красный 0,06 мг, макрогол-8000 следовые количества, чернила серые F1 следовые количества1.
| 1Чернила серые F1 содержат: шеллак 26%, краситель железа оксид черный 10%, этанол 26%, бутанол 38%. |
Описание
Дозировка 12,5 мг
Овальные двояковыпуклые таблетки, покрытые пленочной оболочкой желтого цвета, с нанесенными чернилами надписями «ТАК» и «ALG-12.5» на одной стороне.
Дозировка 25 мг
Овальные двояковыпуклые таблетки, покрытые пленочной оболочкой светло-красного цвета, с нанесенными чернилами надписями «ТАК» и «ALG-25» на одной стороне.
Фармакотерапевтическая группа
Гипогликемическое средство — дипептидилпептидазы-4 ингибитор (ДПП-4).
Код АТХ: А10ВН04.
Фармакологические свойства
Фармакодинамика
Алоглиптин является сильнодействующим и высокоселективным ингибитором ДПП-4. Его избирательность в отношении ДПП-4 более чем в 10000 раз превосходит его действие в отношении других родственных ферментов, включая ДПП-8 и ДПП-9. ДПП-4 является основным ферментом, участвующим в быстром разрушении гормонов семейства инкретинов: глюкагоноподобного пептида-1 (ГПП-1) и глюкозозависимого инсулинотропного полипептида (ГИП).
Гормоны семейства инкретинов секретируются в кишечнике, их концентрация повышается в ответ на прием пищи. ГПП-1 и ГИП увеличивают синтез инсулина и его секрецию бета-клетками поджелудочной железы. ГПП-1 также ингибирует секрецию глюкагона и уменьшает продукцию глюкозы печенью. Поэтому повышая концентрацию инкретинов, алоглиптин увеличивает глюкозозависимую секрецию инсулина и уменьшает секрецию глюкагона при повышенной концентрации глюкозы в крови. У пациентов с сахарным диабетом 2 типа с гипергликемией эти изменения секреции инсулина и глюкагона приводят к снижению концентрации гликозилированного гемоглобина HbA1c и уменьшению концентрации глюкозы в плазме крови как натощак, так и постпрандиальной глюкозы.
Фармакокинетика
Фармакокинетика алоглиптина схожа у здоровых лиц и у пациентов с сахарным диабетом 2 типа.
Всасывание
Абсолютная биодоступность алоглиптина составляет приблизительно 100%. Одновременный прием с пищей с высоким содержанием жиров не оказывал влияние на площадь под кривой «концентрация-время» (AUC) алоглиптина, поэтому его можно принимать вне зависимости от приема пищи. У здоровых лиц после однократного перорального приема до 800 мг алоглиптина отмечается быстрая абсорбция препарата с достижением средней максимальной концентрации (среднее ТСmах.) в интервале от 1 до 2 часов с момента приема.
Ни у здоровых добровольцев, ни у пациентов с сахарным диабетом 2 типа не наблюдалось клинически значимой кумуляции алоглиптина после многократного приема.
AUC алоглиптина пропорционально увеличивается при однократном приеме в терапевтическом диапазоне доз от 6,25 мг до 100 мг. Коэффициент вариабельности AUC алоглиптина среди пациентов небольшой (17%). AUC (О-inf) алоглиптина после однократного приема была схожа с AUC (0-24) после приема такой же дозы один раз в сутки в течение 6 дней. Это указывает на отсутствие временной зависимости в кинетике алоглиптина после многократного приема.
Распределение
После однократного внутривенного введения алоглиптина в дозе 12,5 мг у здоровых добровольцев объем распределения в терминальной фазе составлял 417 л, что указывает на то, что алоглиптин хорошо распределяется в тканях. Связь с белками плазмы составляет примерно 20-30%.
Метаболизм
Алоглиптин не подвергается интенсивному метаболизму, от 60 до 70% алоглиптина выводится в неизмененном виде почками.
После введения 14С-меченного алоглиптина внутрь были определены два основных метаболита: N-деметилированный алоглиптин, M-I (<1% исходного вещества), и N-ацетилированный алоглиптин, M-II (<6% исходного вещества). M-I является активным метаболитом и высокоселективным ингибитором ДПП-4, схожим по действию с самим алоглиптином; M-II не проявляет ингибирующую активность по отношению к ДПП-4 или другим ДПП ферментам.
В исследованиях in vitro было выявлено, что CYP2D6 и CYP3A4 участвуют в ограниченном метаболизме алоглиптина.
Также исследования in vitro показывают, что алоглиптин не индуцирует CYP1A2, CYP2C9, CYP2B6 и не ингибирует CYP1A2, CYP2B6, CYP2C8, CYP2C9, CYP2C19, CYP2D6 или CYP3A4 в концентрациях, достигаемых при рекомендуемой дозе 25 мг алоглиптина. В условиях in vitro алоглиптин может в небольшой степени индуцировать CYP3A4, однако в условиях in vivo алоглиптин не индуцирует CYP3A4.
Алоглиптин не ингибирует почечные транспортеры органических анионов человека первого (ОАТ1), третьего (ОАТЗ) типов и почечные транспортеры органических катионов человека второго (ОСТ2) типа.
Алоглиптин существует преимущественно в виде (11)-энантиомера (>99%) и в условиях in vivo или в небольших количествах, или вообще не подвергается хиральному преобразованию в (8)-энантиомер. (8)-энантиомер не обнаруживается при приеме алоглиптина в терапевтических дозах.
Выведение
После перорального приема 14С-меченного алоглиптина 76% общей радиоактивности было выведено почками и 13% — через кишечник. Средний почечный клиренс алоглиптина (170 мл/мин) больше, чем средняя скорость клубочковой фильтрации (около 120 мл/мин), что позволяет предположить, что алоглиптин частично выводится за счет активной почечной экскреции. Средний терминальный период полувыведения алоглиптина (Т½) составляет приблизительно 21ч.
Фармакокинетика у отдельных групп пациентов
Пациенты с почечной недостаточностью
Исследование алоглиптина в дозе 50 мг в сутки было проведено у пациентов с различной степенью тяжести хронической почечной недостаточности. Включенные в исследование пациенты были разделены на 4 группы в соответствии с формулой Кокрофта-Голта: пациенты с легкой (клиренс креатинина от 50 до 80 мл/мин), средней степени тяжести (клиренс креатинина от 30 до 50 мл/мин) и тяжелой почечной недостаточностью (клиренс креатинина менее 30 мл/мин), а также пациенты с терминальной стадией хронической почечной недостаточности, нуждающиеся в гемодиализе.
AUC алоглиптина у пациентов с легкой почечной недостаточностью увеличивалась приблизительно в 1,7 раз по сравнению с контрольной группой. Тем не менее данное увеличение AUC находилось в пределах допустимого отклонения для контрольной группы, поэтому коррекция дозы препарата у таких пациентов не требуется (см. Способ применения и дозы). Увеличение AUC алоглиптина приблизительно в два раза по сравнению с контрольной группой отмечалось у пациентов с почечной недостаточностью средней степени тяжести. Приблизительно четырехкратное увеличение AUC отмечалось у пациентов с тяжелой почечной недостаточностью, а также у пациентов с терминальной стадией хронической почечной недостаточности по сравнению с контрольной группой. (Пациентам с терминальной стадией почечной недостаточности проводили гемодиализ сразу же после приема алоглиптина. Около 7 % дозы удалялось из организма в течение 3-х часового сеанса диализа.)
Таким образом, для достижения терапевтической концентрации алоглиптина в плазме крови, сходной с таковой у пациентов с нормальной функцией почек, необходима коррекция дозы у пациентов с почечной недостаточностью средней степени тяжести (см. Способ применения и дозы). Алоглиптин не рекомендуется принимать пациентам с тяжелой почечной недостаточностью, а также с терминальной стадией почечной недостаточности, требующей проведения гемодиализа.
Пациенты с печеночной недостаточностью
У пациентов со средней степенью тяжести печеночной недостаточности AUC и Сmах. алоглиптина уменьшаются приблизительно на 10 % и 8 %, соответственно, по сравнению с пациентами с нормальной функцией печени. Данные значения клинически не значимы. Таким образом, коррекция дозы препарата при легкой и средней степени тяжести печеночной недостаточности (от 5 до 9 баллов по шкале Чайлд-Пью) не требуется. Нет клинических данных о применении алоглиптина у пациентов с тяжелой печеночной недостаточностью (более 9 баллов по шкале Чайлд-Пью, см. Способ применения и дозы).
Другие группы пациентов
Возраст (65-81 лет), пол, раса, масса тела пациентов не оказывали клинически значимого воздействия на фармакокинетические параметры алоглиптина. Коррекции дозы препарата не требуется (см. Способ применения и дозы).
Фармакокинетика у детей до 18 лет не исследовалась.
Показания к применению
Сахарный диабет 2 типа для улучшения гликемического контроля при неэффективности диетотерапии и физических нагрузок:
у взрослых в качестве монотерапии, в сочетании с другими пероральными гипогликемическими средствами или с инсулином.
Противопоказания
- повышенная чувствительность к алоглиптину или к любому вспомогательному веществу, или серьезные реакции гиперчувствительности к любому ДПП-4 ингибитору в анамнезе, в том числе анафилактические реакции, анафилактический шок и ангионевротический отек;
- сахарный диабет 1 типа;
- диабетический кетоацидоз;
- хроническая сердечная недостаточность (функциональный класс III-IV по функциональной классификации хронической сердечной недостаточности Нью-Йоркской кардиологической ассоциации);
- тяжелая печеночная недостаточность (более 9 баллов по шкале Чайлд-Пью) из-за отсутствия клинических данных о применении;
- тяжелая почечная недостаточность;
- беременность, период грудного вскармливания — в связи с отсутствием клинических данных по применению;
- детский возраст до 18 лет — в связи с отсутствием клинических данных по применению.
С осторожностью
Острый панкреатит в анамнезе (см. Особые указания).
У пациентов с почечной недостаточностью средней степени тяжести (см. Особые указания).
В комбинации с производным сульфонилмочевины или инсулином (см. Особые указания).
Прием трехкомпонентной комбинации препарата Випидия с метформином и тиазолидиндионом (см. Особые указания).
Применение во время беременности и в период грудного вскармливания
Не проводилось исследований применения алоглиптина у беременных женщин. Исследования на животных не показали прямого или непрямого негативного воздействия алоглиптина на репродуктивную систему. Однако в целях предосторожности применение препарата Випидия во время беременности противопоказано.
Отсутствуют данные о проникновении алоглиптина в грудное молоко у людей. Исследования на животных показали, что алоглиптин проникает в грудное молоко, поэтому нельзя исключить риск возникновения побочных эффектов у грудных детей. В связи с этим применение препарата в период грудного вскармливания противопоказано.
Способ применения и дозы
Препарат принимают внутрь.
Рекомендуемая доза препарата Випидия составляет 25 мг один раз в сутки в качестве монотерапии или в дополнение к метформину, тиазолидиндиону, производным сульфонилмочевины или инсулину, или в качестве трехкомпонентной комбинации с метформином, тиазолидиндионом или инсулином. Препарат Випидия может приниматься независимо от приема пищи. Таблетки следует проглатывать целиком, не разжевывая, запивая водой.
В случае если пациент пропустил прием препарата Випидия, он должен принять пропущенную дозу как можно быстрее. Недопустим прием двойной дозы препарата Випидия в один и тот же день.
При назначении препарата Випидия в дополнение к метформину или тиазолидиндиону, дозу последних препаратов следует оставить без изменения.
При комбинировании препарата Випидия с производным сульфонилмочевины или инсулином дозу последних целесообразно уменьшить для снижения риска развития гипогликемии. В связи с риском развития гипогликемии следует соблюдать осторожность при назначении трехкомпонентной комбинации препарата Випидия с метформином и тиазолидиндионом. В случае развития гипогликемии возможно рассмотреть уменьшение дозы метформина или тиазолидиндиона. Эффективность и безопасность алоглиптина при приеме в тройной комбинации с метформином и производным сульфонилмочевины не исследовались.
Пациенты с почечной недостаточностью
Пациентам с легкой почечной недостаточностью (клиренс креатинина от >50 до <80 мл/мин) коррекции дозы препарата Випидия не требуется. У пациентов с почечной недостаточностью средней степени тяжести (клиренс креатинина от >30 до <50 мл/мин) доза препарата Випидия составляет 12,5 мг один раз в сутки.
Алоглиптин не должен применяться у пациентов с тяжелой почечной недостаточностью и пациентов с терминальной стадией почечной недостаточности, нуждающихся в гемодиализе (клиренс креатинина от <30 мл/мин).
Пациентам с почечной недостаточностью рекомендуется проводить оценку функции почек до начала лечения препаратом Випидия и периодически в процессе лечения.
Пациенты с печеночной недостаточностью
Не требуется коррекции дозы препарата Випидия у пациентов с печеночной недостаточностью легкой и средней степени тяжести (от 5 до 9 баллов по шкале Чайлда-Пью). Препарат не исследовался у пациентов с тяжелой печеночной недостаточностью (более 9 баллов по шкале Чайлда-Пью), поэтому он не должен применяться у данной группы пациентов.
Пациенты старше 65 лет
Не требуется коррекции дозы препарата Випидия у пациентов старше 65 лет. Тем не менее следует особенно тщательно подбирать дозу алоглиптина в связи с потенциальной возможностью снижения функции почек у данной группы пациентов.
Побочное действие
Частота побочных эффектов препарата расценивается следующим образом:
Очень частые: >1/10
Частые: >1/100, <1/10
Нечастые: >1/1000, <1/100
Редкие: >1/10 000, <1/1000
Очень редкие: <1/10 000
Частота не установлена (данные постмаркетинговых наблюдений)
Нарушения со стороны нервной системы:
Часто: головная боль.
Нарушения со стороны желудочно-кишечного тракта:
Часто: боль в эпигастральной области, гастроэзофагеальная рефлюксная болезнь.
Частота не установлена: острый панкреатит.
Нарушения со стороны печени и желчевыводящих путей:
Частота не установлена: нарушение функции печени, в том числе печеночная недостаточность.
Нарушения со стороны кожи и подкожных тканей:
Часто: зуд, сыпь.
Частота не установлена: эксфолиативные кожные заболевания, включая синдром Стивенса-Джонсона, ангионевротический отек, крапивница.
Инфекционные или паразитарные заболевания
Часто: инфекции верхних дыхательных путей, назофарингит.
Нарушения со стороны иммунной системы
Частота не установлена: реакции гиперчувствительности, включая анафилактическую реакцию.
Передозировка
Максимальная доза алоглиптина в клинических исследованиях составляла 800 мг/сут у здоровых добровольцев и 400 мг/сут у пациентов с сахарным диабетом 2 типа в течение 14 дней. Это в 32 и 16 раз, соответственно, превышает рекомендуемую суточную дозу 25 мг алоглиптина. Какие-либо серьезные нежелательные явления при приеме препарата в этих дозах отсутствовали.
При передозировке может быть рекомендовано промывание желудка и симптоматическое лечение.
Алоглиптин слабо диализируется. В клинических исследованиях только 7% дозы удалялось из организма в течение 3 часового сеанса диализа. Данных об эффективности перитонеального диализа алоглиптина нет.
Взаимодействие с другими лекарственными препаратами
Влияние других лекарственных препаратов на алоглиптин
Алоглиптин в основном выводится из организма в неизмененном виде почками, и в незначительной степени метаболизируется ферментной системой цитохрома (CYP) Р450.
В исследованиях по взаимодействию с другими лекарственными средствами на фармакокинетику алоглиптина не оказывали клинически значимого эффекта следующие препараты: гемфиброзил (ингибитор CYP2C8/9), флюконазол (ингибитор CYP2C9), кетоконазол (ингибитор CYP3A4), циклоспорин (ингибитор р-гликопротеина), ингибитор α-гликозидазы, дигоксин, метформин, циметидин, пиоглитазон или аторвастатин. Влияние алоглиптина на другие лекарственные препараты В исследованиях in vitro показано, что алоглиптин не ингибирует и не индуцирует изоформы CYP 450 в концентрациях, достигаемых при приеме алоглиптина в рекомендуемой дозе 25 мг. Взаимодействия с изоформами CYP 450 не ожидается, и выявлено не было.
В исследованиях in vitro выявлено, что алоглиптин не является ни субстратом, ни ингибитором ОАТ1, ОАТЗ и ОСТ2. Кроме того, данные клинических исследований не указывают на взаимодействие с ингибиторами или субстратами р-гликопротеина.
В клинических исследованиях по взаимодействию с другими лекарственными средствами алоглиптин не оказывал клинически значимого влияния на фармакокинетику следующих препаратов: кофеина, (R)- и (S)-варфарина, пиоглитазона, глибенкламида, толбутамида, декстрометорфана, аторвастатина, мидазолама, пероральных контрацептивов (норэтиндрон и этинилэстрадиол), дигоксина, фексофенадина, метформина или циметидина. Основываясь на этих данных, алоглиптин не ингибирует изоферменты системы цитохрома CYP1A2, CYP3A4, CYP2D6, CYP2C9, р-гликопротеин и ОСТ2.
Алоглиптин не оказывал воздействия на протромбиновый индекс или Международное нормализованное отношение (MHO) у здоровых добровольцев при одновременном приеме с варфарином. Прием алоглиптина в комбинации с метформином, или пиоглитазоном (тиазолидиндион), или ингибитором α-гликозидазы, или глибенкламидом (производное сульфонилмочевины) не показал клинически значимых фармакокинетических взаимодействий.
Особые указания
Применение с другими гипогликемическими препаратами
С целью уменьшения риска развития гипогликемии рекомендуется снижение дозы производных сульфонилмочевины, инсулина или комбинации пиоглитазона (тиазолидиндиона) с метформином при одновременном применении с препаратом Випидия (см. Способ применения и дозы).
Неизученные комбинации
Эффективность и безопасность применения препарата Випидия в комбинации с ингибиторами натрий-зависимых котранспортеров глюкозы 2 или аналогами глюкагоноподобного пептида и в тройной комбинации с метформином и производными сульфонилмочевины не исследовались.
Почечная недостаточность
Т.к. пациентам с почечной недостаточностью средней степени тяжести требуется проводить коррекцию дозы препарата Випидия, рекомендуется проводить оценку функции почек до начала и периодически в течение лечения (см. Способ применения и дозы).
Препарат Випидия не должен применяться у пациентов с тяжелой почечной недостаточностью, а также у пациентов с терминальной стадией хронической почечной недостаточностью, требующей гемодиализа (см. Способ применения и дозы).
Острый панкреатит
Применение ингибиторов ДПП-4 связано с потенциальным риском развития острого панкреатита. В обобщенном анализе 13 клинических исследований применения алоглиптина в дозе 25 мг/сут, 12,5 мг/сут, препарата сравнения и плацебо частота развития острого панкреатита составила 3, 1, 1 или 0 случаев на 1000 пациенто-лет в каждой группе соответственно. Пациенты должны быть проинформированы о характерных симптомах острого панкреатита: стойкая сильная боль в животе, которая может иррадиировать в спину. При подозрении на развитие острого панкреатита прием препарата Випидия прекращают; при подтверждении острого панкреатита прием препарат не возобновляют. Нет данных о том, существует ли повышенный риск развития панкреатита на фоне приема препарата Випидия у пациентов с панкреатитом в анамнезе. Поэтому пациентам с панкреатитом в анамнезе следует соблюдать осторожность.
Печеночная недостаточность
Были получены постмаркетинговые сообщения о нарушениях функции печени, включая печеночную недостаточность при приеме алоглиптина. Их связь с применением препарата не была установлена. Однако пациентов необходимо тщательно обследовать на наличие возможных отклонений функции печени. Если обнаружены отклонения в функции печени и альтернативная этиология их возникновения не установлена, следует рассмотреть возможность прекращения лечения препаратом.
Влияние на способность управлять транспортными средствами и механизмами
Препарат Випидия не оказывает или оказывает незначительное влияние на способность управлять транспортными средствами и механизмами. Тем не менее необходимо учитывать риск развития гипогликемии при применении препарата в сочетании с другими гипогликемическими препаратами (производные сульфонилмочевины, инсулин или комбинированная терапия с пиоглитазоном и метформином) и соблюдать осторожность при управлении транспортными средствами и механизмами.
Форма выпуска
Таблетки покрытые пленочной оболочкой 12,5 мг и 25 мг.
По 7 таблеток в Ал/Ал блистер, по 4 блистера вместе с инструкцией по применению помещают в картонную пачку.
Срок годности
3 года.
Не применять по истечении срока годности.
Условия хранения
Хранить при температуре не выше 25°С.
Хранить в недоступном для детей месте.
Условия отпуска
Отпускается по рецепту.
Производитель
Владелец РУ
Takeda Pharmaceuticals U.S.A., Inc.
One Takeda Parkway, Deerfield, IL 60015, United States
Такеда Фармасьютикалс США, Инк.
Уан Такеда Паркуэй, Дирфилд, Иллинойс 60015, США
Производитель/Выпускающий контроль качества
Takeda Ireland Ltd.
Bray Business Park, Kilruddery, Co. Wicklow, Ireland
Такеда Айлэнд Лимитед
Брей Бизнес Парк, Килраддери, Ко. Уиклоу, Ирландия
Претензии потребителей направлять по адресу:
ООО «Такеда Фармасьютикалс»
119048 Москва, ул. Усачева, д. 2, стр. 1
Купить Випидия в planetazdorovo.ru
*Цена в Москве. Точная цена в Вашем городе будет указана на сайте аптеки.
Комментарии
(видны только специалистам, верифицированным редакцией МЕДИ РУ)
| Метформин | |
|---|---|
| Metformin | |
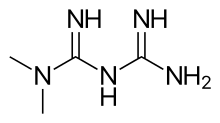 |
|
 |
|
| Химическое соединение | |
| ИЮПАК | N,N-диметилимиддикарбоимид диамид (и в виде гидрохлорида) |
| Брутто-формула | C4H11N5 |
| Молярная масса |
129.164 г/моль 165.63 г/моль(HCl) |
| CAS | 657-24-9 |
| PubChem | 4091 |
| DrugBank | APRD01099 |
| Состав | |
| Классификация | |
| Фармакол. группа | Гипогликемические синтетические и другие средства |
| АТХ | A10BA02 |
| МКБ-10 | E11 |
| Фармакокинетика | |
| Биодоступн. | 50—60 % |
| Период полувывед. | 6.2 ч. |
| Экскреция | почками |
| Лекарственные формы | |
| Таблетки, таблетки покрытые оболочкой, таблетки пролонгированного действия покрытые оболочкой. | |
| Способы введения | |
| Перорально | |
| Другие названия | |
| Багомет, Гликон, Глиформин, Глюкофаж, Глюкофаж лонг, Метфогамма, Метформин, Метформин-БМС, Сиофор, Формин Плива | |
Метформи́н — таблетированное сахароснижающее лекарственное средство класса бигуанидов для приёма внутрь. Этот препарат применяется при лечении сахарного диабета 2-го типа, особенно у лиц с избыточным весом и ожирением и при этом сохранённой нормальной функцией почек[1][2][3]. Проводятся исследования по применению метформина при гестационном диабете и синдроме поликистозных яичников. Препарат исследован и для других заболеваний, при которых резистентность к инсулину может быть важным фактором.
При правильном назначении метформин вызывает мало побочных эффектов (среди которых чаще возникают желудочно-кишечные расстройства) и связан с низким риском гипогликемии. Лактоацидоз (накопление молочной кислоты в крови) может быть серьёзной проблемой при передозировке и при назначении людям с противопоказаниями, но в остальном значительного риска нет. Метформин способствует снижению уровня холестерина ЛПНП и триглицеридов и не вызывает увеличения массы тела. Один из наиболее значимых эффектов Метформина — достоверное снижение смертности от осложнений сердечно-сосудистых заболеваний при сахарном диабете. Входит в список важнейших лекарственных препаратов Всемирной организации здравоохранения наряду с другим пероральным антидиабетическим препаратом глибенкламидом[4].
Метформин применяется в форме гидрохлорида[5].
История[править | править код]
Метформин впервые был описан в научной литературе в 1922 году Эмилем Вернером и Джеймсом Беллом как продукт в синтезе N, N -диметилгуанидина[6]. В 1929 году Слотта и Чеше обнаружили его сахароснижающее действие у кроликов, отметив, что он был самым сильным из бигуанидов, которые они изучали[7]. Эти результаты были забыты, как и работы над другими аналогами гуанидина, такие как синталин, на фоне популярности инсулина[8].
Интерес к метформину, однако, вернулся в конце 1940-х годов. В 1950 году было обнаружено, что метформин, в отличие от некоторых других подобных соединений, не снижает артериальное давление и частоту сердечных сокращений у животных.[9]. В этом же году филиппинский врач Эусебио Гарсия[10] применял метформин (который называл флюамин) для лечения гриппа. Он заметил, что препарат «снижает уровень сахара в крови до минимального физиологического уровня» при лечении пациентов и был нетоксичен. Гарсия также считал, что метформин обладает бактериостатическим, противовирусным, противомалярийным, антипиретическим и обезболивающим эффектами[11]. В серии статей в 1954 году польский фармаколог Януш Супневский[12] не смог подтвердить большинство из этих эффектов, в том числе снижение уровня сахара в крови, но наблюдал некоторые антивирусные эффекты у человека[13][14].

В больнице Сальпетриер французский диабетолог Жан Стерн изучал сахароснижающие свойства галегина (алкалоид, выделенный из козлятника аптечного), структурно связанного с метформином и наблюдал за краткосрочным его использованием в качестве антидиабетического средства до того, как были разработаны синталины[15]. Позднее, работая в лабораториях Aron в Париже, он повторно исследовал сахароснижающую активность метформина и нескольких аналогичных бигуанидов. Стерн был первым, кто попытался применить метформин для лечения сахарного диабета у человека; он придумал название «Глюкофаж» (фр. «Glucophage» — «пожиратель глюкозы») для этого препарата и опубликовал свои результаты в 1957 году[8][15].
Метформин стал доступен в Британском национальном формуляре в 1958 году и начал впервые продаваться в Великобритании[16].
Широкий интерес к метформину возродился только после вывода из лекарственного оборота других бигуанидов в 1970-х годах. Метформин был одобрен в Канаде в 1972 году[17], а в США он был одобрен FDA для лечения сахарного диабета 2 типа только в 1994 году[18]. Произведённый по лицензии компанией Bristol Myers Squibb Глюкофаг был первым торговым названием метформина для продажи в США, начиная с 3 марта 1995 года[19]. Дженерики теперь доступны в нескольких странах, и метформин, как полагают, стал наиболее часто выписываемым антидиабетическим препаратом в мире[15][20].
В XXI веке метформин рассматривается энтузиастами как потенциальный препарат для продления активной жизни человека. В экспериментах на модельных животных учёные показали, что употребление метформина продляет им жизнь. В 2020-х AFARruen (англ. American Federation for Aging Research) планирует исследовать метформин на пожилых людях с краудфандинговым финансированием, поскольку ни у государственных служб, ни у крупных фармкомпаний нет интереса к такому исследованию)[21].
Получение и свойства вещества[править | править код]
Стандартный синтез метформина был впервые описан в 1922 году. Он образуется во время реакции гидрохлорида диметиламина c 2-цианогуанидином (дициандиамид) при нагревании:[6][22].
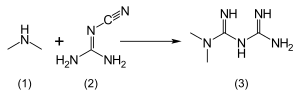
В соответствии с процедурой, описанной в 1975 году в патенте Aron и Энциклопедии фармацевтического производства (англ. Pharmaceutical Manufacturing Encyclopedia), эквимолярное количество диметиламина и 2-цианогуанидина растворяют в толуоле с охлаждением для достижения концентрированного раствора, а затем медленно добавляют эквимолярное количество хлористого водорода. Смесь начинает кипеть сама по себе, и после охлаждения образуется осадок гидрохлорида метформина с 96 % выходом[23][24].
До 2005 года не было точных данных об электронной структуре метформина, как и остальных производных бигуанидаruen. Учёные только предполагали, что метформин находится в протонированной таутомерной форме, и в 2005 году было проведено уточняющее исследование. Разница между рассчитанными энергиями у настоящей таутомерной форме метформина и по ранее существовавшему представлению о ней составила около 9 ккал/моль[25][5]. В 2009 году была уточнена структура гидрохлорида метформина[5].
В 2008 году было опубликовано описание улучшенного метода синтеза гидрохлорида метформина (экологически чистый метод с использованием только нескольких миллиграмм реагентов и нескольких капель растворителя), который включает пятиминутную реакцию в сверхвысокочастотных волнах[26].
Фармакодинамика[править | править код]
Метформин снижает концентрацию глюкозы в крови путём угнетения образования глюкозы (глюконеогенеза) в печени[27]. У больного сахарным диабетом 2 типа скорость глюконеогенеза в 3 раза выше от нормы. Метформин снижает этот показатель более чем на одну треть[28]. Метформин активизирует АМФ-активируемую протеинкиназу (АМФК) — фермент печени, который играет важную роль в инсулиновой сигнализации, во всём энергетическом балансе организма и метаболизме глюкозы и жиров[29]. Активация АМФК необходима для ингибирующего эффекта метформина на глюконеогенез в печени[30]. В исследовании, опубликованном в 2008 году, механизм действия метформина был описан более подробно. Оно показало, что активация АМФК необходима для увеличения экспрессии белка SHP (англ. Small heterodimer partner), который в свою очередь подавляет экспрессию фосфоенолпируват карбоксикиназы и глюкозо-6-фосфатазы, участвующих в глюконеогенезе[31]. Метформин часто применяют в исследованиях AICA (англ. aminoimidazole carboxamide) рибонуклеотида как агониста АМФК. Механизм, посредством которого бигуаниды активируют АМФК, остаётся непонятным, однако исследования показывают, что метформин увеличивает количество цитозольного АМФ[32].
Показано, что метформин обладает умеренным ингибиторным эффектом дыхательного комплекса I; по-видимому, данное свойство препарата лежит в основе механизма его действия[33].
В дополнение к подавлению глюконеогенеза в печени метформин увеличивает чувствительность тканей к инсулину, усиливает периферический захват глюкозы (путём фосфорилирования транспортера GLUT4), повышает окисление жирных кислот[34] и уменьшает всасывание глюкозы из желудочно-кишечного тракта. Увеличение периферической утилизации глюкозы может быть связано с улучшением связывания инсулина с рецепторами инсулина[35] АМФК, вероятно, также играет в этом роль, так как назначение метформина увеличивает активность АМФК в скелетных мышцах[36]. АМФК, как известно, вызывает встраивание GLUT4 в плазматическую мембрану, в результате чего происходит инсулин-независимое поглощение глюкозы. Некоторые метаболические эффекты метформина, по всей видимости, происходят по АМФК-независимым механизмам; исследование в 2008 году показало, что «метаболические эффекты метформина в сердечной мышце могут возникать независимо от изменений активности АМФК и могут быть опосредованы p38 МАРК (англ. p38 mitogen-activated protein kinases) и РКС-зависимыми механизмами»[37].
Препарат снижает концентрацию в сыворотке крови ТГ, холестерина и ЛПНП (определяемых натощак) и не изменяет концентрацию липопротеинов других плотностей. Стабилизирует или снижает массу тела. При отсутствии в крови инсулина терапевтический эффект не проявляется. Гипогликемических реакций не вызывает. Улучшает фибринолитические свойства крови за счёт подавления ингибитора активатора профибринолизина (плазминогена) тканевого типа.
С помощью терапии метформином можно добиться снижения уровня глюкозы на 20 %, а содержание гликозилированного гемоглобина на 1,5 %. Монотерапия метформином по сравнению с другими средствами для снижения концентрации глюкозы в крови (пиоглитазоном, акарбозой, препаратами сульфонилмочевины), а также по сравнению с диетой, инсулином или плацебо снижает риск развития инфаркта миокарда, а также снижает общую смертность в популяции лиц с сахарным диабетом второго типа («инсулиннезависимого»), что было продемонстрировано в систематическом обзоре 29 клинических исследований, опубликованном в библиотеке Кохрейна (Cochrane Collaboration) в 2005 году (источник dokta.ru, секция о метформине).
Фармакокинетика[править | править код]
Абсолютная биодоступность (натощак) составляет 50—60 %, приём с пищей снижает Cmax на 40 % и замедляет её достижение на 35 мин[38][39]. Пик концентрации в плазме (С max) достигается в течение одного-трёх часов (1,81—2,69 ч) с немедленным высвобождением метформина и от четырёх до восьми часов с формой замедленного высвобождения[en][38][39]. Связывание метформина с белками плазмы незначительно, о чём свидетельствует очень высокий объём распределения (654 ± 358 л после однократной дозы 850 мг). Стабильный эффект обычно достигается через один или два дня[38].
Метформин не метаболизируется. Он выводится из организма с мочой в неизменном виде путём канальцевой секреции; метформин не обнаруживается в плазме крови в течение 24 часов после однократного приёма[38][40]. Средний период полувыведения в плазме крови составляет 6,2 часа (начальный T1/2 — от 1,7 до 3 ч, окончательный — от 9 до 17 ч)[38]. Метформин распределяется (и возможно накапливается) в эритроцитах с гораздо бо́льшим периодом полувыведения: 17,6 ч[38] (сообщается о значениях в пределах 18,5-31,5 часов при однодозовом изучении лиц, не страдающих сахарным диабетом)[40].
Абсорбция — 48—52 %. Быстро всасывается в желудочно-кишечном тракте. Концентрация в плазме не превышает 1 мкг/мл (в течение 24—48 ч).
Показания[править | править код]
Лечение сахарного диабета[править | править код]
Основное назначение метформина — лечение сахарного диабета 2 типа, особенно людей с избыточным весом. В этой группе более 10 лет лечения, метформин снижал риск осложнений сахарного диабета и смертность в целом примерно на 30 % по сравнению с инсулином и препаратами сульфонилмочевины (глибенкламид и хлорпропамид) и примерно на 40 % по сравнению с группой, получавшей только рекомендации по диете[41]. Эти различия сохраняются у пациентов, которые наблюдались в течение 5-10 лет после исследования[42]. Так как интенсивный контроль глюкозы в крови с применением метформина уменьшает риск диабет-связанных конечных точек у больных сахарным диабетом с избыточной массой тела и это связано с меньшим набором веса и меньшими гипогликемическими приступами, чем в группе, получавшей инсулин и препараты сульфонилмочевины, метформин может быть препаратом выбора у таких пациентов[41][43].
Метформин имеет более низкий риск гипогликемии, чем препараты сульфонилмочевины[44][45], хотя она иногда возникает во время интенсивных физических нагрузок, дефицита калорий или при использовании с другими сахароснижающими препаратами[46][47]. Метформин также не связан с увеличением веса и умеренно уменьшает уровень ЛПНП и триглицеридов[44][45].
Кроме того, может применяться в комплексной терапии с другими препаратами при лечении ожирения.
Экспериментальные показания[править | править код]
Метформин всё чаще используют при лечении синдрома поликистозных яичников (СПКЯ)[48], неалкогольных жировых болезней печени[49] и преждевременном половом созревании[50] — при других заболеваниях, которые проявляются резистентностью к инсулину. Эти показания ещё считаются экспериментальными. Преимущество метформина при неалкогольных жировых болезнях печени не было широко изучено;[51], хотя некоторые рандомизированные контролируемые испытания обнаружили значительное улучшение при его использовании, доказательств по-прежнему недостаточно[52][53].
Предиабет[править | править код]
Лечение метформином людей, имеющих риск развития сахарного диабета 2 типа, может уменьшить вероятность развития болезни, хотя интенсивные физические упражнения и коррекция диеты значительно лучше подходят для этой цели. В крупном исследовании США, известном как Программа по профилактике сахарного диабета, участники были разделены на группы. Одна группа получала плацебо, другая — метформин, а третья — рекомендации по изменению образа жизни; все три наблюдались в среднем в течение трёх лет. Интенсивная программа по изменению образа жизни включала 16 уроков по диете и физическим упражнениям; пациентам была поставлена цель снижения массы тела на 7 % и физическая активность не менее 150 минут в неделю. Заболеваемость сахарным диабетом была на 58 % ниже в группе с модификацией образа жизни и на 31 % в группе, получавшей метформин. Среди молодых людей с более высоким индексом массы тела изменение образа жизни не было более эффективным, чем применение метформина, а для пожилых людей с низким индексом массы тела метформин был не лучше, чем плацебо в профилактике сахарного диабета[54]. После десяти лет заболеваемость сахарным диабетом была на 34 % ниже в группе с модификацией образа жизни и на 18 % ниже в группе, получавшей метформин[55]. Неясно, замедлял ли метформин прогрессирование предиабета в сахарный диабет (истинный профилактический эффект) или же снижение риска развития сахарного диабета было просто из-за его сахароснижающего действия (лечебный эффект)[56].
Синдром поликистозных яичников[править | править код]
Антидиабетическая терапия была предложена с конца 1980-х годов в качестве лечения синдрома поликистозных яичников (СПКЯ), при котором часто возникает резистентность к инсулину[57]. О применении метформина при СПКЯ впервые сообщалось в 1994 году, в небольшом исследовании, проведённом в Андском университете, Венесуэла[58][59]. Национальный институт здоровья Великобритании в 2004 году рекомендовал женщинам с СПКЯ и индексом массы тела выше 25 назначать метформин для лечения ановуляции и бесплодия, когда другие методы лечения не принесли положительных результатов[60]. Однако два крупных клинических исследования, проведённые в 2006—2007 годах, получили в основном отрицательные результаты: применение метформина при СПКЯ не эффективнее плацебо и комбинация метформина и кломифена не эффективнее, чем монотерапия кломифеном[61][62]. Учитывая это, в последующих обзорах было отмечено, что крупные рандомизированные контролируемые исследования в целом не подтвердили перспективность такой терапии, предложенной в ранних небольших исследованиях. Международные руководства по клинической практике не рекомендуют метформин в качестве первой линии лечения СПКЯ[63] или вообще не рекомендуют, за исключением женщин с нарушением толерантности к глюкозе[64]. Руководства предлагают кломифен как препарат первой линии и подчёркивают важность изменения образа жизни независимо от медикаментозного лечения.
По другому мнению, систематический обзор четырёх сравнительных испытаний метформина и кломифена показал их одинаковую эффективность для лечения бесплодия[65]. Редакционный совет BMJ отметил, что четыре исследования показали положительные результаты применения метформина у пациенток, у которых кломифен был неэффективен, и предложил использовать метформин в качестве препарата второй линии, когда лечение кломифеном неэффективно[66]. В другом обзоре рекомендован метформин как препарат первой линии, потому что он оказывает положительное влияние не только на ановуляцию, но и на резистентность к инсулину, гирсутизм и ожирение, которые часто связаны с СПКЯ[67]. Большой обзор Cochrane Collaboration 27 рандомизированных клинических испытаний установил, что метформин улучшает овуляцию и наступление беременности, особенно в сочетании с кломифеном, но это не связано с увеличением числа живорождённых[68].
Результаты последних исследований показали, что прием метформина может снижать вероятность преждевременных родов и позднего самопроизвольного аборта у пациенток с синдромом поликистозных яичников, но при этом препарат не отражается на риске развития гестационного диабета[69].
В ходе испытаний было выявлено, что риск позднего самопроизвольного аборта (во втором триместре беременности) и преждевременных родов (до 37-й недели) примерно в два раза ниже у пациенток, получавших метформин. Только 9 женщинам (5 %) из 211 завершивших клинические исследования в метформиновой группе не удалось выносить беременность. В контрольной группе этот показатель составил 10 % (23 участницы из 223 человек). Всего в исследовании были задействованы 487 пациенток[70].
Гестационный диабет[править | править код]
Несколько обзорных и рандомизированных контролируемых исследований показали, что метформин столь же эффективен и безопасен, как и инсулин для лечения гестационного диабета,[71][72][73] и в небольших исследованиях по типу случай-контроль пришли к мнению, что дети матерей, получавших метформин вместо инсулина, могут быть здоровее в неонатальном периоде[74]. Тем не менее, некоторые проблемы были подняты в отношении исследований, опубликованных до сих пор, и доказательства долгосрочной безопасности метформина для матери и ребёнка по-прежнему отсутствуют[75].
Исследовательские находки[править | править код]
Крупное исследование по типу случай-контроль, проведённое в MD Anderson Cancer Center, показало, что метформин может защитить от рака поджелудочной железы. Риск рака поджелудочной железы у испытуемых, принимавших метформин, оказался на 62 % ниже, чем у участников исследования, которые не принимали его, а у испытуемых, которые получали инсулин или препараты сульфонилмочевины, было обнаружено повышение в 5 раз и 2,5 раза риска развития рака поджелудочной железы, соответственно, по сравнению с участниками, которые ничего не получали[76]. Исследование имело некоторые ограничения, однако, и причина этого снижения риска пока неясна[76]. Наблюдательные исследования, проведённые в Университете Данди, показали снижение на 25-37 % случаев заболевания раком у диабетиков, принимавших метформин[77][78].
Несколько эпидемиологических и случай-контроль исследований показали, что диабетики, применяющие метформин, могут иметь риск развития рака ниже по сравнению с теми, кто использует другие сахароснижающие препараты. Причины этого явления остаются неясными, и результаты требуют подтверждения в контролируемых исследованиях[79].
Одно рандомизированное контролируемое исследование показало, что метформин может уменьшить набор веса у пациентов, принимающих атипичные антипсихотические препараты, особенно в сочетании с изменением образа жизни (обучение, диета и упражнения)[80].
В эксперименте Национального института изучения проблем старения продолжительность жизни мышей, получавших метформин в относительно низкой дозировке, выросла на 5,83 % по сравнению с обычной, при этом начало возрастных заболеваний было отсрочено. В то же время более высокие дозы оказались токсичными, и продолжительность жизни получавших их мышей была невысока[81]. Метформин воздействует сразу на несколько механизмов старения, включая усиление аутофагии, активацию сенсора нехватки питательных веществ AMPK, ингибирует митохондриальное дыхание, ослабляет клеточное старение адипоцитов, подавляет воспаление и приводит к благоприятному сдвигу в структуре кишечного микробиома[82][83].
Противопоказания[править | править код]
Метформин противопоказан людям с любыми состояниями, которые могут увеличить риск развития лактатацидоза, включая заболевания почек (уровень креатинина более 150 мкмоль/л (1,7 мг/дл)[84], хотя это условная граница), лёгких и печени, алкоголизм. По информации производителей, сердечная недостаточность, в частности, нестабильная или острая застойная сердечная недостаточность увеличивает риск лактатацидоза при использовании метформина[85]. Однако систематический обзор контролируемых клинических исследований в 2007 году показал, что метформин — единственный антидиабетический препарат, безвредный для людей с сердечной недостаточностью, и что он может уменьшить смертность по сравнению с другими антидиабетическими средствами[86].
Рекомендуется временно отменять метформин за двое суток перед любым радиографическим исследованием с введением йодированного контраста (например, при КТ или ангиографии с контрастным усилением), так как контрастное вещество может временно снижать функцию почек, опосредованно приводя к лактатацидозу и вызывая задержку метформина в организме[87][88]. Рекомендуют возобновлять приём метформина только через двое суток, когда происходит восстановление функции почек[87][88].
Также противопоказания: гиперчувствительность, гипергликемическая кома, кетоацидоз, острый инфаркт миокарда, дегидратация, гипокалорийная диета (менее 1 000 ккал/сут), лактатацидоз (в том числе, в анамнезе), беременность, период лактации.
C осторожностью[править | править код]
Возраст старше 60 лет, выполнение тяжёлой физической работы (повышенная опасность развития лактатацидоза).
Побочные эффекты[править | править код]
Желудочно-кишечные[править | править код]
Наиболее распространённые побочные эффекты метформина — желудочно-кишечные расстройства, в том числе «металлический» привкус во рту, снижение аппетита, диарея, кишечные колики, тошнота, рвота и метеоризм; метформин чаще ассоциируется с желудочно-кишечными побочными эффектами, чем большинство других антидиабетических препаратов[45].
В клиническом исследовании, в котором приняло участие 286 пациентов, 53,2 % из 141 участника, которые получали метформин немедленного высвобождения, сообщали о возникновении диареи, по сравнению с 11,7 % в группе, получавшей плацебо, и 25,5 % сообщали о возникновении тошноты, рвоты, по сравнению с 8,3 % в группе плацебо[89].
Желудочно-кишечное расстройство может вызвать сильный дискомфорт для пациента; оно возникает чаще при первом назначении метформина или при увеличении дозы. Дискомфорт часто можно избежать, начиная с низкой дозы (1-1,7 г в сутки) и постепенно увеличивая дозу. Желудочно-кишечные расстройства после длительного, постоянного использования возникают реже.
Длительное применение метформина было связано с повышением уровня гомоцистеина[90] и нарушением всасывания витамина B12[91][92]. Высокие дозы и длительное применение связаны с повышением заболеваемости недостаточностью витамина B12[93], и некоторые исследователи рекомендуют раннее выявление и профилактику таких состояний[94].
Лактатацидоз[править | править код]
Лактатацидоз — наиболее тяжёлый побочный эффект при применении бигуанидов. Фенформин, другой бигуанид, был отозван с фармакологического рынка из-за высокого риска развития лактатацидоза (40—64 случая на миллион человеко-лет). Однако метформин безопаснее, чем фенформин[95]. Данное осложнение при применении метформина встречается очень редко, и подавляющее большинство таких случаев связано с сопутствующими состояниями, такими как нарушения функции печени или почек[96].
Поглощение лактата печенью уменьшается при применении метформина, потому что лактат является субстратом для печёночного глюконеогенеза — процесс, который ингибирует метформин. У здоровых лиц этот небольшой избыток просто удаляется с помощью других механизмов (в том числе поглощение почками, когда их функция не нарушена), и происходит незначительное повышение уровня лактата в крови.[44] Однако при нарушенной функции почек удаление метформина и лактата снижается, что приводит к повышению их уровня в крови и в итоге вызывает лактатацидоз за счёт накопления молочной кислоты. Поскольку метформин снижает поглощение печенью лактата, любое состояние, которое может вызвать лактатацидоз, является противопоказанием к его использованию. Наиболее частые причины повышенного образования молочной кислоты: алкоголизм (из-за истощения запасов НАД+), сердечная недостаточность и заболевания дыхательных путей (из-за недостаточной оксигенации тканей); заболевания почек — наиболее частая причина нарушения экскреции молочной кислоты[97].
Кроме того, предполагают, что метформин увеличивает образование лактата в тонкой кишке; потенциально это может способствовать развитию лактатацидоза у больных с факторами риска[27]. Однако клиническое значение этого явления неизвестно, и риск развития метформин-связанного лактатацидоза чаще всего объясняется снижением печёночной поглощения, а не увеличением образования в тонкой кишке[44][97][98].
Другие побочные эффекты[править | править код]
Также обнаружено, что метформин снижает уровень тиреотропного гормона в крови у больных с гипотиреозом[99], а у мужчин снижает уровень тестостерона[100][101]. Клиническое значение этих изменений до сих пор неизвестно. При аллергии на препарат возможна кожная сыпь. В единичных случаях развивается мегалобластная анемия[102].
В случаях возникновения побочных эффектов дозу следует уменьшить или отменить приём препарата.
Взаимодействие[править | править код]
Блокатор H2-гистаминовых рецепторов циметидин приводит к увеличению в плазме концентрации метформина за счёт сокращения выведения его из организма почками[103], так как метформин и циметидин выводятся из организма путём канальцевой секреции, то, в частности, катионная (положительно заряженная) форма циметидина может конкурировать с метформином за один и тот же механизм транспорта[38]. Небольшое двойное слепое рандомизированное исследование показало, что цефалексин также увеличивает концентрацию метформина по такому же механизму. Теоретически, любой другой катионный препарат (амилорид, дигоксин, морфин, прокаинамид, хинидин, хинин, ранитидин, триамтерен и ванкомицин) может привести к подобному эффекту[38]. Несовместим с этанолом (лактатацидоз). С осторожностью назначают в сочетании с непрямыми антикоагулянтами. Производные сульфонилмочевины, инсулин, акарбоза, ингибиторы МАО, окситетрациклин, ингибиторы АПФ, клофибрат, циклофосфамид и салицилаты усиливают действие. При одновременном применении с ГКС, гормональными контрацептивами для приёма внутрь, эпинефрином, глюкагоном, гормонами щитовидной железы, производными фенотиазина, тиазидными диуретиками, производными никотиновой кислоты возможно уменьшение гипогликемического действия метформина. Нифедипин повышает абсорбцию, Cmax, замедляет выведение.
Режим дозирования[править | править код]

Внутрь, во время или непосредственно после еды, пациентам, не получающим инсулин, — по 1 г (2 таблетки) 2 раза в день в первые 3 дня или по 500 мг 3 раза в день, в последующем с 4 по 14 день — по 1 г 3 раза в день; через 15 дней дозировку можно уменьшить с учётом содержания глюкозы в крови и моче. Поддерживающая суточная доза — 1—2 г. Таблетки ретард (850 мг) принимают по 1 утром и вечером. Максимальная суточная доза — 3 г. При одновременном применении инсулина в дозе менее 40 ЕД/сут режим дозирования метформина тот же, при этом дозу инсулина можно постепенно снижать (на 4—8 ЕД/сут через день). При дозе инсулина более 40 ЕД/сут применение метформина и снижение дозы инсулина требуют большой осторожности и проводятся в стационаре[104].
Передозировка[править | править код]
Обзор сообщений в течение пяти лет об умышленных и случайных передозировках метформином показал, что случаи серьёзных побочных явлений были редки, хотя у пожилых пациентов риск был выше[105]. Аналогичное исследование, где зарегистрированные случаи передозировки анализировались в центре контроля за ядами Техаса в период с 2000 по 2006 год, установило, что приём дозы более 5 г часто вызывал серьёзные медицинские последствия у взрослых[106]. В медицинской литературе зарегистрированы случаи выживаемости после преднамеренной передозировки до 63 г метформина[107]. Смертельные исходы передозировки редки, но случаются[108][109][110]. У здоровых детей дозы менее 1,700 мг не вызывают значительные токсические эффекты[111].
Наиболее распространённые симптомы передозировки: тошнота, рвота, диарея, боли в животе, тахикардия, сонливость и редко гипогликемия или гипергликемия[106][109]. Главное потенциально опасное для жизни осложнение передозировки метформином — лактатацидоз, который приводит к накоплению лактата в организме[112][113]. Пациенты с признаками лактатацидоза требуют немедленной госпитализации. Специфического антидота при передозировке метформином нет. Вначале при лактатацидозе возможно применение раствора бикарбоната натрия, хотя большие дозы не рекомендуются, поскольку это может увеличить внутриклеточный ацидоз[110]. Ацидоз, который не реагирует на введение бикарбоната натрия, требует применения стандартного гемодиализа или непрерывной вено-венозной гемофильтрации. Кроме того, из-за низкомолекулярности метформина и отсутствия связывания его с белками плазмы, эти методы весьма эффективны при удалении метформина из плазмы крови, предотвращая дальнейшее накопление лактата[114][115][116].
Определение уровня метформина в плазме или сыворотке крови возможно для контроля лечения, для подтверждения диагноза передозировки у госпитализированных пациентов или при судмедэкспертизе для установки причины смерти. Концентрация метформина в крови или плазме, как правило, составляет 1-4 мг/л у лиц, получающих препарат в терапевтических целях, 40-120 мг/л у лиц с передозировкой и 80-200 мг/л при смертельном исходе. Обычно применяют хроматографические методы[117][118].
При дозе 85 г метформина гипогликемия не развивалась, даже если в этих же условиях развивался лактатацидоз, который также может быть вызван передозировкой метформина гидрохлорида или сопутствующими факторами риска. Ранними симптомами молочнокислого ацидоза являются повышение температуры тела, боль в животе, миалгия, в дальнейшем могут отмечаться тахипноэ, головокружение, нарушение сознания и развитие комы.
Особые указания[править | править код]
При лечении необходим контроль функции почек; определение лактата в плазме следует проводить не реже 2 раз в год, а также при появлении миалгии. При развитии лактатацидоза приём метформина следует незамедлительно прекратить. Не рекомендуется назначение при опасности дегидратации. Большие хирургические вмешательства и травмы, обширные ожоги, инфекционные заболевания с лихорадкой могут потребовать отмены пероральных гипогликемических лекарственных средств и назначения инсулина. При сочетанном лечении с производными сульфонилмочевины необходим тщательный контроль концентрации глюкозы в крови. Комбинированное применение с инсулином рекомендуется проводить в стационаре.
Примечания[править | править код]
- ↑ Clinical Guidelines Task Force, International Diabetes Federation (2005). «Glucose control: oral therapy»PDF. In: Global Guideline for Type 2 Diabetes Архивная копия от 13 июня 2011 на Wayback Machine. Brussels: International Diabetes Federation, 35—38.
- ↑ National Collaborating Centre for Chronic Conditions. Type 2 diabetes: national clinical guideline for management in primary and secondary care (update) (англ.). — London: Royal College of Physicians, 2008. — P. 86. — ISBN 9781860163333. Архивированная копия. Дата обращения: 12 декабря 2010. Архивировано из оригинала 26 июня 2013 года.
- ↑ American Diabetes Association. Standards of medical care in diabetes—2009 (англ.) // Diabetes Care (англ.) (рус. : journal. — 2009. — Vol. 32 Suppl 1. — P. S13—61. — doi:10.2337/dc09-S013. — PMID 19118286.
- ↑ WHO Model List of Essential Medicines : [англ.]. — 16th ed. — World Health Organization, 2010. — March. — P. 24.
- ↑ 1 2 3 Patel D. S., Bharatam P. V. Novel N(L)2 species with two lone pairs on nitrogen: systems isoelectronic to carbodicarbenes : [англ.] // Chemical Communicationsruen : journal. — 2009. — № 9. — С. 1064—1066. — doi:10.1039/b816595e.
- ↑ 1 2 Werner E., Bell J. The preparation of methylguanidine, and of ββ-dimethylguanidine by the interaction of dicyanodiamide, and methylammonium and dimethylammonium chlorides respectively (англ.) // J Chem Soc, Transactions : journal. — 1921. — Vol. 121. — P. 1790—1795. — doi:10.1039/CT9222101790.
- ↑ See Chemical Abstracts, v.23, 42772 (1929) K. H. Slotta, R. Tschesche. Uber Biguanide. II. Die Blutzuckersenkende Wirkung der Biguanides (нем.) // Berichte der Deutschen Chemischen Gesellschaft B: Abhandlungen : magazin. — 1929. — Bd. 62. — S. 1398—1405. — doi:10.1002/cber.19290620605.
- ↑ 1 2 Metformin—life begins at 50: A symposium held on the occasion of the 43rd Annual Meeting of the European Association for the Study of Diabetes, Amsterdam, The Netherlands, September 2007 (англ.) // The British Journal of Diabetes & Vascular Disease (англ.) (рус. : journal / Campbell I. W.. — 2007. — Vol. 7. — P. 247—252. — doi:10.1177/14746514070070051001.
- ↑ Dawes G. S., Mott J. C. Circulatory and respiratory reflexes caused by aromatic guanidines (англ.) // Br J Pharmacol Chemother (англ.) (рус. : journal. — 1950. — March (vol. 5, no. 1). — P. 65—76. — PMID 15405470. — PMC 1509951.
- ↑ About Eusebio Y. Garcia, see: Carteciano J. Search for DOST-NRCP Dr. Eusebio Y. Garcia Award. Philippines Department of Science and Technology (2005). Дата обращения: 5 декабря 2009. Архивировано из оригинала 27 августа 2011 года.
- ↑ Quoted from Chemical Abstracts, v.45, 24828 (1951) Garcia E. Y. Fluamine, a new synthetic analgesic and antiflu drug (англ.) // J Philippine Med Assoc : journal. — 1950. — Vol. 26. — P. 287—293.
- ↑ About Janusz Supniewski, see: Wołkow P. P., Korbut R. Pharmacology at the Jagiellonian University in Kracow, short review of contribution to global science and cardiovascular research through 400 years of history (англ.) // J Physiol Pharmacol : journal. — 2006. — April (vol. 57 Suppl 1). — P. 119—136. — PMID 16766803. Архивировано 24 октября 2009 года. Архивированная копия. Дата обращения: 11 декабря 2010. Архивировано из оригинала 24 октября 2009 года.
- ↑ See Chemical Abstracts, v.52, 22272 (1958) SUPNIEWSKI J., CHRUSCIEL T. [N-dimethyl-di-guanide and its biological properties.] (польск.) // Arch Immunol Ther Exp (Warsz). — 1954. — Т. 2. — С. 1—15. — PMID 13269290.
- ↑ Quoted from Chemical Abstracts, v.49, 74699 (1955) Supniewski J., Krupinska, J. [Effect of biguanide derivatives on experimental cowpox in rabbits.] (фр.) // Bulletin de l’Academie Polonaise des Sciences, Classe 3: Mathematique, Astronomie, Physique, Chimie, Geologie et Geographie. — 1954. — Т. 2(Classe II). — С. 161—165.
- ↑ 1 2 3 Bailey C. J., Day C. Metformin: its botanical background (неопр.) // Practical Diabetes International. — 2004. — Т. 21, № 3. — С. 115—117. — doi:10.1002/pdi.606. (недоступная ссылка)
- ↑ Hadden D. R. Goat’s rue — French lilac — Italian fitch — Spanish sainfoin: gallega officinalis and metformin: the Edinburgh connection (англ.) // J R Coll Physicians Edinb (англ.) (рус. : journal. — 2005. — October (vol. 35, no. 3). — P. 258—260. — PMID 16402501.
- ↑ Lucis O. J. The status of metformin in Canada (неопр.) // Can Med Assoc J (англ.) (рус.. — 1983. — January (т. 128, № 1). — С. 24—6. — PMID 6847752. — PMC 1874707.
- ↑ U.S. Food and Drug Administration (December 30, 1994). FDA Approves New Diabetes Drug. Пресс-релиз. Архивировано из первоисточника 29 сентября 2007. Проверено 2007-01-06.
- ↑ GLUCOPHAGE Label and Approval History Архивная копия от 14 августа 2009 на Wayback Machine. U.S. Food and Drug Administration.
- ↑ 2009 Top 200 generic drugs by total prescriptionsPDF. Drug Topics (June 17, 2010).
- ↑ Targeting the Biology of Aging : The TAME Trial : [англ.] : [арх. 1 июня 2020] // AFAR.
- ↑ Shapiro, S. L. Hypoglycemic Agents. I Chemical Properties of β-Phenethylbiguanide. A New Hypoglycemic Agent : [англ.] / S. L. Shapiro, V. A. Parrino, L. Freedman // Journal of the American Chemical Societyruen. — 1959. — Vol. 81, № 9. — С. 2220—2225. — doi:10.1021/ja01518a052.
- ↑ Procédé de préparation de chlorhydrate de diméthylbiguanide : Patent FR 2322860 : [фр.]. — 1975.
- ↑ Pharmaceutical Manufacturing Encyclopedia : [англ.] / Ed.: M. Sittig. — 3rd ed. — Norwich, NY : William Andrew, 2007. — Vol. 3. — С. 2208. — ISBN 0-8155-1526-X.
- ↑ Bharatam, P. V. Pharmacophoric Features of Biguanide Derivatives: An Electronic and Structural Analysis : [англ.] / P. V. Bharatam, D. S. Patel, P. Iqbal // Journal of Medicinal Chemistryruen. — 2005. — Vol. 48, no. 24. — P. 7615—7622. — doi:10.1021/jm050602z.
- ↑ Shalmashi, A. New Route to Metformin Hydrochloride (N,N-dimethylimidodicarbonimidic diamide hydrochloride) Synthesis : [англ.] // Molbank (англ.) (рус. : journal. — 2008.
- ↑ 1 2 Kirpichnikov D., McFarlane S. I., Sowers J. R. Metformin: an update (англ.) // Ann Intern Med (англ.) (рус. : journal. — 2002. — Vol. 137, no. 1. — P. 25—33. — PMID 12093242.
- ↑ Hundal R., Krssak M., Dufour S., Laurent D., Lebon V., Chandramouli V., Inzucchi S., Schumann W., Petersen K., Landau B., Shulman G. Mechanism by which metformin reduces glucose production in type 2 diabetes (англ.) // Diabetes : journal. — 2000. — Vol. 49, no. 12. — P. 2063—2069. — doi:10.2337/diabetes.49.12.2063. — PMID 11118008.
- ↑ Towler M. C., Hardie D. G. AMP-activated protein kinase in metabolic control and insulin signaling (англ.) // Circ Res (англ.) (рус. : journal. — 2007. — Vol. 100, no. 3. — P. 328—341. — doi:10.1161/01.RES.0000256090.42690.05. — PMID 17307971.
- ↑ Zhou G., Myers R., Li Y., Chen Y., Shen X., Fenyk-Melody J., Wu M., Ventre J., Doebber T., Fujii N., Musi N., Hirshman M., Goodyear L., Moller D. Role of AMP-activated protein kinase in mechanism of metformin action (англ.) // J Clin Invest (англ.) (рус. : journal. — 2001. — Vol. 108, no. 8. — P. 1167—1174. — doi:10.1172/JCI13505. — PMID 11602624.
- ↑ Kim Y. D., Park K. G., Lee Y. S., et al. Metformin inhibits hepatic gluconeogenesis through AMP-activated protein kinase-dependent regulation of the orphan nuclear receptor SHP (англ.) // Diabetes : journal. — 2008. — Vol. 57, no. 2. — P. 306—314. — doi:10.2337/db07-0381. — PMID 17909097.
- ↑ Zhang L., He H., Balschi J. A. Metformin and phenformin activate AMP-activated protein kinase in the heart by increasing cytosolic AMP concentration (англ.) // American Physiological Society (англ.) (рус. : journal. — 2007. — Vol. 293, no. 1. — P. H457—66. — doi:10.1152/ajpheart.00002.2007. — PMID 17369473.
- ↑ Viollet B., Guigas B., Sanz Garcia N., Leclerc J., Foretz M., Andreelli F. Cellular and molecular mechanisms of metformin: an overview (англ.) // Clinical Science (London) (англ.) (рус. : journal. — 2012. — March (vol. 122, no. 6). — P. 253—270. — doi:10.1042/CS20110386. — PMID 22117616.
- ↑ Collier C. A., Bruce C. R., Smith A. C., Lopaschuk G., Dyck D. J. Metformin counters the insulin-induced suppression of fatty acid oxidation and stimulation of triacylglycerol storage in rodent skeletal muscle (англ.) // American Physiological Society (англ.) (рус. : journal. — 2006. — Vol. 291, no. 1. — P. E182—E189. — doi:10.1152/ajpendo.00272.2005. — PMID 16478780.
- ↑ Bailey C. J., Turner R. C. Metformin (англ.) // N Engl J Med : journal. — 1996. — Vol. 334, no. 9. — P. 574—579. — doi:10.1056/NEJM199602293340906. — PMID 8569826.
- ↑ Musi N., Hirshman M. F., Nygren J., et al. Metformin increases AMP-activated protein kinase activity in skeletal muscle of subjects with type 2 diabetes (англ.) // Diabetes : journal. — 2002. — Vol. 51, no. 7. — P. 2074—2081. — doi:10.2337/diabetes.51.7.2074. — PMID 12086935.
- ↑ Saeedi R., Parsons H. L., Wambolt R. B., et al. Metabolic actions of metformin in the heart can occur by AMPK-independent mechanisms (англ.) // American Physiological Society (англ.) (рус. : journal. — 2008. — Vol. 294, no. 6. — P. H2497—506. — doi:10.1152/ajpheart.00873.2007. — PMID 18375721.
- ↑ 1 2 3 4 5 6 7 8 Bristol-Myers Squibb. Glucophage® (metformin hydrochloride tablets) Label Information. U.S. Food and Drug Administration (August 27, 2008). Дата обращения: 8 декабря 2009. Архивировано 30 января 2012 года.
- ↑ 1 2 Heller J. B. Metformin overdose in dogs and cats (неопр.) // Veterinary Medicine. — 2007. — № April. — С. 231—233. Архивировано 23 октября 2007 года. Архивированная копия. Дата обращения: 12 декабря 2010. Архивировано из оригинала 23 октября 2007 года.
- ↑ 1 2 Robert F., Fendri S., Hary L., Lacroix C., Andréjak M., Lalau J. D. Kinetics of plasma and erythrocyte metformin after acute administration in healthy subjects (англ.) // Diabetes Metab : journal. — 2003. — June (vol. 29, no. 3). — P. 279—283. — PMID 12909816.
- ↑ 1 2 Effect of intensive blood-glucose control with metformin on complications in overweight patients with type 2 diabetes (UKPDS 34). UK Prospective Diabetes Study (UKPDS) Group (англ.) // The Lancet : journal. — Elsevier, 1998. — Vol. 352, no. 9131. — P. 854—865. — doi:10.1016/S0140-6736(98)07037-8. — PMID 9742977.
- ↑ Holman R. R., Paul S. K., Bethel M. A., Matthews D. R., Neil H. A. 10-year follow-up of intensive glucose control in type 2 diabetes (англ.) // N Engl J Med : journal. — 2008. — October (vol. 359, no. 15). — P. 1577—1589. — doi:10.1056/NEJMoa0806470. — PMID 18784090.
- ↑ Selvin E., Bolen S., Yeh H. C., et al. Cardiovascular outcomes in trials of oral diabetes medications: a systematic review (англ.) // JAMA : journal. — 2008. — October (vol. 168, no. 19). — P. 2070—2080. — doi:10.1001/archinte.168.19.2070. — PMID 18955635.
- ↑ 1 2 3 4 Maharani U. Chapter 27: Diabetes Mellitus & Hypoglycemia // CURRENT Medical Diagnosis and Treatment 2010 (англ.) / Papadakis M. A., McPhee S. J.. — 49th. — McGraw-Hill Medical, 2009. — P. 1092—1093. — ISBN 0-07-162444-9.
- ↑ 1 2 3 Bolen S., Feldman L., Vassy J., et al. Systematic review: comparative effectiveness and safety of oral medications for type 2 diabetes mellitus (англ.) // Ann Intern Med (англ.) (рус. : journal. — 2007. — Vol. 147, no. 6. — P. 386—399. — PMID 17638715.
- ↑ DiPiro, Joseph T.; Talbert, Robert L.; Yee, Gary C.; Matzke, Gary R.; Wells, Barbara G.; Posey, L. Michael. Pharmacotherapy: a pathophysiologic approach (англ.). — New York: McGraw-Hill Education, 2005. — ISBN 0071416137.
- ↑ «Glucophage package insert» (англ.). DailyMed. U. S. National Library of Medicine.. Princeton, NJ: Bristol-Myers Squibb Company; 2009.
- ↑ Lord J. M., Flight IHK, Norman R. J. Metformin in polycystic ovary syndrome: systematic review and meta-analysis (англ.) // BMJ : journal. — 2003. — Vol. 327, no. 7421. — P. 951—953. — doi:10.1136/bmj.327.7421.951. — PMID 14576245. — PMC 259161.
- ↑ Marchesini G., Brizi M., Bianchi G., Tomassetti S., Zoli M., Melchionda N. Metformin in non-alcoholic steatohepatitis (англ.) // The Lancet : journal. — Elsevier, 2001. — Vol. 358, no. 9285. — P. 893—894. — doi:10.1016/S0140-6736(01)06042-1. — PMID 11567710.
- ↑ Ibáñez L., Ong K., Valls C., Marcos M. V., Dunger D. B., de Zegher F. Metformin treatment to prevent early puberty in girls with precocious pubarche (англ.) // J Clin Endocrinol Metab (англ.) (рус. : journal. — 2006. — Vol. 91, no. 8. — P. 2888—2891. — doi:10.1210/jc.2006-0336. — PMID 16684823.
- ↑ Nair S., Diehl A. M., Wiseman M., Farr GH Jr, Perrillo R. P. Metformin in the treatment of non-alcoholic steatohepatitis: a pilot open label trial (англ.) // Aliment Pharmacol Ther (англ.) (рус. : journal. — 2004. — Vol. 20, no. 1. — P. 23—28. — doi:10.1111/j.1365-2036.2004.02025.x. — PMID 15225167.
- ↑ Angelico F., Burattin M., Alessandri C., Del Ben M., Lirussi F. Drugs improving insulin resistance for non-alcoholic fatty liver disease and/or non-alcoholic steatohepatitis (англ.) // Cochrane Database of Systematic Reviews : journal. — 2007. — January (vol. 24, no. 1). — P. CD005166. — doi:10.1002/14651858.CD005166.pub2. — PMID 17253544. Архивировано 16 июля 2010 года.
- ↑ Socha P., Horvath A., Vajro P., Dziechciarz P., Dhawan A., Szajewska H. Pharmacological interventions for nonalcoholic fatty liver disease in adults and in children: a systematic review (англ.) // J Pediatr Gastroenterol Nutr (англ.) (рус. : journal. — 2009. — May (vol. 48, no. 5). — P. 587—596. — PMID 19412008.
- ↑ Knowler W. C., Barrett-Connor E., Fowler S. E., et al. Reduction in the incidence of type 2 diabetes with lifestyle intervention or metformin (англ.) // N Engl J Med : journal. — 2002. — February (vol. 346, no. 6). — P. 393—403. — doi:10.1056/NEJMoa012512. — PMID 11832527. — PMC 1370926.
- ↑ Knowler W. C., Fowler S. E., Hamman R. F., et al. 10-year follow-up of diabetes incidence and weight loss in the Diabetes Prevention Program Outcomes Study (англ.) // The Lancet : journal. — Elsevier, 2009. — November (vol. 374, no. 9702). — P. 1677—1686. — doi:10.1016/S0140-6736(09)61457-4. — PMID 19878986.
- ↑ Lilly M., Godwin M. Treating prediabetes with metformin: systematic review and meta-analysis (англ.) // Can Fam Physician (англ.) (рус. : journal. — 2009. — April (vol. 55, no. 4). — P. 363—369. — PMID 19366942. — PMC 2669003.
- ↑ Kidson W. Polycystic ovary syndrome: a new direction in treatment (англ.) // Med J Aust (англ.) (рус. : journal. — 1998. — November (vol. 169, no. 10). — P. 537—540. — PMID 9861912.
- ↑ Velazquez E. M., Mendoza S., Hamer T., Sosa F., Glueck C. J. Metformin therapy in polycystic ovary syndrome reduces hyperinsulinemia, insulin resistance, hyperandrogenemia, and systolic blood pressure, while facilitating normal menses and pregnancy (англ.) // Metab Clin Exp : journal. — 1994. — May (vol. 43, no. 5). — P. 647—654. — PMID 8177055.
- ↑ Teede H. Insulin sensitizers in polycystic ovary syndrome // Polycystic ovary syndrome (неопр.) / Kovács G. T., Norman R. W.. — Cambridge, UK: Cambridge University Press, 2007. — С. 65—81. — ISBN 0-521-84849-0.
- ↑ National Collaborating Centre for Women’s and Children’s Health. Fertility: assessment and treatment for people with fertility problems (англ.). — London: Royal College of Obstetricians and Gynaecologists, 2004. — P. 58—9. — ISBN 1900364972.
- ↑ Legro R. S., Barnhart H. X., Schlaff W. D., et al. Clomiphene, metformin, or both for infertility in the polycystic ovary syndrome (англ.) // N Engl J Med : journal. — 2007. — February (vol. 356, no. 6). — P. 551—566. — doi:10.1056/NEJMoa063971. — PMID 17287476.
- ↑ Moll E., Bossuyt P. M., Korevaar J. C., Lambalk C. B., van der Veen F. Effect of clomifene citrate plus metformin and clomifene citrate plus placebo on induction of ovulation in women with newly diagnosed polycystic ovary syndrome: randomised double blind clinical trial (англ.) // BMJ : journal. — 2006. — June (vol. 332, no. 7556). — P. 1485. — doi:10.1136/bmj.38867.631551.55. — PMID 16769748. — PMC 1482338.
- ↑ Balen A. Metformin therapy for the management of infertility in women with polycystic ovary syndrome (PDF) (недоступная ссылка — история). Scientific Advisory Committee Opinion Paper 13. Royal College of Obstetricians and Gynaecologists (декабрь 2008). Дата обращения: 13 декабря 2009. Архивировано 30 января 2012 года.
- ↑ The Thessaloniki ESHRE/ASRM-Sponsored PCOS Consensus Workshop Group. Consensus on infertility treatment related to polycystic ovary syndrome (англ.) // Hum Reprod (англ.) (рус. : journal. — 2008. — March (vol. 23, no. 3). — P. 462—477. — doi:10.1093/humrep/dem426. — PMID 18308833.
- ↑ Palomba S., Pasquali R., Orio F., Nestler J. E. Clomiphene citrate, metformin or both as first-step approach in treating anovulatory infertility in patients with polycystic ovary syndrome (PCOS): a systematic review of head-to-head randomized controlled studies and meta-analysis (англ.) // Clin. Endocrinol. (Oxf) : journal. — 2009. — February (vol. 70, no. 2). — P. 311—321. — doi:10.1111/j.1365-2265.2008.03369.x. — PMID 18691273.
- ↑ Al-Inany H., Johnson N. Drugs for anovulatory infertility in polycystic ovary syndrome (англ.) // BMJ : journal. — 2006. — June (vol. 332, no. 7556). — P. 1461—1462. — doi:10.1136/bmj.332.7556.1461. — PMID 16793784. — PMC 1482323.
- ↑ Radosh L. Drug treatments for polycystic ovary syndrome (англ.) // Am Fam Physician (англ.) (рус. : journal. — 2009. — April (vol. 79, no. 8). — P. 671—676. — PMID 19405411.
- ↑ Tang T., Lord J. M., Norman R. J., Yasmin E., Balen A. H. Insulin-sensitising drugs (metformin, rosiglitazone, pioglitazone, D-chiro-inositol) for women with polycystic ovary syndrome, oligo amenorrhoea and subfertility (англ.) // Cochrane Database of Systematic Reviews : journal. — 2009. — No. 4. — P. CD003053. — doi:10.1002/14651858.CD003053.pub3. — PMID 19821299. (недоступная ссылка)
- ↑ Метформин снижает риск невынашивания у пациенток с поликистозом яичников. Remedium.ru. Ремедиум (21 марта 2018). Дата обращения: 24 марта 2018. Архивировано 24 марта 2018 года.
- ↑ Metformin lowers risk of late miscarriage, preterm birth in pregnant women with PCOS (англ.). medicalxpress.com. MedicalXpress (20 марта 2018). Дата обращения: 24 марта 2018. Архивировано 24 марта 2018 года.
- ↑ Tertti K., Ekblad U., Vahlberg T., Rönnemaa T. Comparison of metformin and insulin in the treatment of gestational diabetes: a retrospective, case-control study (англ.) // Rev Diabet Stud : journal. — 2008. — Vol. 5, no. 2. — P. 95—101. — doi:10.1900/RDS.2008.5.95. — PMID 18795211. — PMC 2556447.
- ↑ Rowan J. A., Hague W. M., Gao W., Battin M. R., Moore MP; MiG Trial Investigators. Metformin versus insulin for the treatment of gestational diabetes (англ.) // N Engl J Med : journal. — 2008. — May (vol. 258, no. 19). — P. 2003—2015. — PMID 18463376.
- ↑ Nicholson W., Bolen S., Witkop C. T., Neale D., Wilson L., Bass E. Benefits and risks of oral diabetes agents compared with insulin in women with gestational diabetes: a systematic review (англ.) // Obstet Gynecol (англ.) (рус. : journal. — 2009. — January (vol. 113, no. 1). — P. 193—205. — PMID 19104375.
- ↑ Balani J., Hyer S. L., Rodin D. A., Shehata H. Pregnancy outcomes in women with gestational diabetes treated with metformin or insulin: a case-control study (англ.) // Diabet Med : journal. — 2009. — August (vol. 26, no. 8). — P. 798—802. — PMID 19709150.
- ↑ Cheung N. W. The management of gestational diabetes (англ.) // Vasc Health Risk Manag (англ.) (рус. : journal. — 2009. — Vol. 5, no. 1. — P. 153—164. — PMID 19436673. — PMC 2672462.
- ↑ 1 2 Li D., Yeung S. C., Hassan M. M., Konopleva M., Abbruzzese J. L. Antidiabetic therapies affect risk of pancreatic cancer (англ.) // Gastroenterology : journal. — 2009. — August (vol. 137, no. 2). — P. 482—488. — doi:10.1053/j.gastro.2009.04.013. — PMID 19375425.
- ↑ Evans J. M., Donnelly L. A., Emslie-Smith A. M., Alessi D. R., Morris A. D. Metformin and reduced risk of cancer of 25–37% in diabetic patients (англ.) // BMJ : journal. — 2005. — Vol. 330. — P. 1304—1305. — doi:10.1136/bmj.38415.708634.F7. — PMID 15849206. — PMC 558205.
- ↑ Libby G., Donnelly L. A., Donnan P. T., Alessi D. R., Morris A. D., Evans J. M. New users of metformin are at low risk of incident cancer: a cohort study among people with type 2 diabetes (англ.) // Diabetes Care (англ.) (рус. : journal. — 2009. — Vol. 32. — P. 1620—1625. — doi:10.2337/dc08-2175. — PMID 19564453. — PMC 2732153.
- ↑ Chong C. R., Chabner B. A. Mysterious metformin (неопр.) // Oncologist. — 2009. — December (т. 14, № 12). — С. 1178—1181. — doi:10.1634/theoncologist.2009-0286. — PMID 20007645.
- ↑ Wu R. R., Zhao J. P., Jin H., et al. Lifestyle intervention and metformin for treatment of antipsychotic-induced weight gain: a randomized controlled trial (англ.) // JAMA : journal. — 2008. — Vol. 299, no. 2. — P. 185—193. — doi:10.1001/jama.2007.56-b. — PMID 18182600.
- ↑ Martin-Montalvo A et al. Metformin improves healthspan and lifespan in mice (англ.) // Nature Communications : journal. — Nature Publishing Group, 2013. — Vol. 4. — doi:10.1038/ncomms3192.
- ↑ Kulkarni, Ameya S; Gubbi, Sriram; Barzilai, Nir (2020-04-24). “Benefits of Metformin in Attenuating the Hallmarks of Aging”. Cell Metabolism. 32 (1): 15–30. DOI:10.1016/j.cmet.2020.04.001. PMC 7347426. PMID 32333835.
- ↑ López-Otín, Carlos; Blasco, Maria A.; Partridge, Linda; Serrano, Manuel; Kroemer, Guido (2023-01-19). “Hallmarks of aging: An expanding universe”. Cell. 186 (2): 243—278. DOI:10.1016/j.cell.2022.11.001. ISSN 0092-8674. PMID 36599349. S2CID 255394876. Архивировано из оригинала 2023-02-17. Дата обращения 2023-02-17.
- ↑ Jones G., Macklin J., Alexander W. Contraindications to the use of metformin (англ.) // BMJ : journal. — 2003. — Vol. 326, no. 7379. — P. 4—5. — doi:10.1136/bmj.326.7379.4. — PMID 12511434. — PMC 1124930.
- ↑ Glucophage Prescribing Information for the U.S. (PDF). US FDA. Дата обращения: 24 декабря 2009. Архивировано 30 января 2012 года.
- ↑ Eurich D. T., McAlister F. A., Blackburn D. F., et al. Benefits and harms of antidiabetic agents in patients with diabetes and heart failure: systematic review (англ.) // BMJ : journal. — 2007. — Vol. 335, no. 7618. — P. 497. — doi:10.1136/bmj.39314.620174.80. — PMID 17761999. — PMC 1971204.
- ↑ 1 2 Weir J (March 19, 1999). Guidelines with Regard to Metformin-Induced Lactic Acidosis and X-ray Contrast Medium Agents. Royal College of Radiologists.
- ↑ 1 2 Thomsen H. S., Morcos S. K. Contrast media and the kidney: European Society of Urogenital Radiology (ESUR) guidelines (англ.) // Br J Radiol : journal. — 2003. — Vol. 76, no. 908. — P. 513—518. — doi:10.1259/bjr/26964464. — PMID 12893691.
- ↑ Drug Facts and Comparisons 2005 (неопр.). — St. Louis, Mo: Facts and Comparisons, 2004. — ISBN 1574391933.
- ↑ Wulffele M. G., Kooy A., Lehert P., Bets D., Ogterop J. C., Borger van der Burg B., Donker A. J., Stehouwer C. D. Effects of short-term treatment with metformin on serum concentrations of homocysteine, folate and vitamin B12 in type 2 diabetes mellitus: a randomized, placebo-controlled trial (англ.) // J Intern Med (англ.) (рус. : journal. — 2003. — November (vol. 254, no. 5). — P. 455—463. — doi:10.1046/j.1365-2796.2003.01213.x. — PMID 14535967. (недоступная ссылка)
- ↑ Andrès E., Noel E., Goichot B. Metformin-associated vitamin B12 deficiency (англ.) // JAMA : journal. — 2002. — Vol. 162, no. 19. — P. 2251—2252. — doi:10.1001/archinte.162.19.2251-a. — PMID 12390080.
- ↑ Gilligan M. Metformin and vitamin B12 deficiency (англ.) // JAMA : journal. — 2002. — Vol. 162, no. 4. — P. 484—485. — doi:10.1001/archinte.162.4.484. — PMID 11863489.
- ↑ de Jager J., Kooy A., Lehert P., et al. Long term treatment with metformin in patients with type 2 diabetes and risk of vitamin B-12 deficiency: randomised placebo controlled trial (англ.) // BMJ : journal. — 2010. — Vol. 340. — P. c2181.
- ↑ Ting R., Szeto C., Chan M., Ma K., Chow K. Risk factors of vitamin B(12) deficiency in patients receiving metformin (англ.) // JAMA : journal. — 2006. — Vol. 166, no. 18. — P. 1975—1979. — doi:10.1001/archinte.166.18.1975. — PMID 17030830.
- ↑ Salpeter S., Greyber E., Pasternak G., Salpeter E. Risk of fatal and nonfatal lactic acidosis with metformin use in type 2 diabetes mellitus: systematic review and meta-analysis (англ.) // JAMA : journal. — 2003. — Vol. 163, no. 21. — P. 2594—2602. — doi:10.1001/archinte.163.21.2594. — PMID 14638559.
- ↑ Khurana R., Malik I. S. Metformin: safety in cardiac patients (англ.) // Heart (англ.) (рус.. — BMJ Group (англ.) (рус., 2010. — Vol. 96, no. 2. — P. 99—102. — doi:10.1136/hrt.2009.173773. — PMID 19564648.
- ↑ 1 2 Shu AD, Myers Jr MG, Shoelson SE. Chapter 29: Pharmacology of the Endocrine Pancreas // Principles of pharmacology: the pathophysiologic basis of drug therapy (англ.) / Golan ED (eds.) et al.. — Philadelphia: Lippincott, Williams & Wilkins (англ.) (рус., 2005. — P. 540—541. — ISBN 0-7817-4678-7.
- ↑ Davis SN. Chapter 60: Insulin, Oral Hypoglycemic Agents, and the Pharmacology of the Endocrine Pancreas // Goodman & Gilman’s The Pharmacological Basis of Therapeutics (англ.) (рус. (англ.) / Brunton L., Lazo J., Parker K.. — 11th. — New York: McGraw-Hill Education, 2006. — ISBN 978-0071422802.
- ↑ Vigersky R. A., Filmore-Nassar A., Glass A. R. Thyrotropin suppression by metformin (англ.) // J Clin Endocrinol Metab (англ.) (рус. : journal. — 2006. — January (vol. 91, no. 1). — P. 225—227. — doi:10.1210/jc.2005-1210. — PMID 16219720.
- ↑ Shegem N. S., Nasir A. M., Jbour A. K., Batieha A. M., El-Khateeb M. S., Ajlouni K. M. Effects of short term metformin administration on androgens in normal men (англ.) // Saudi Med J (англ.) (рус. : journal. — 2002. — August (vol. 23, no. 8). — P. 934—937. — PMID 12235466.
- ↑ Ozata M., Oktenli C., Bingol N., Ozdemir I. C. The effects of metformin and diet on plasma testosterone and leptin levels in obese men (англ.) // Obes Res (англ.) (рус. : journal. — 2001. — November (vol. 9, no. 11). — P. 662—667. — doi:10.1038/oby.2001.90. — PMID 11707532.
- ↑ Метформин. Справочник лекарств РЛС: инструкция, применение и описание вещества Метформин. Дата обращения: 28 августа 2011. Архивировано 9 августа 2011 года.
- ↑ Somogyi A., Stockley C., Keal J., Rolan P., Bochner F. Reduction of metformin renal tubular secretion by cimetidine in man (англ.) // Br J Clin Pharmacol (англ.) (рус. : journal. — 1987. — May (vol. 23, no. 5). — P. 545—551. — PMID 3593625. — PMC 1386190.
- ↑ Метформин. Справочник Видаль. vidal.ru. Дата обращения: 21 декабря 2010. Архивировано 29 марта 2012 года.
- ↑ Spiller H. A., Qrani D. A. Toxic effects from metformin exposure (англ.) // Ann Pharmacother (англ.) (рус. : journal. — 2004. — Vol. 38, no. 5. — P. 776—780. — doi:10.1345/aph.1D468. — PMID 15031415.
- ↑ 1 2 Forrester M. B. Adult metformin ingestions reported to Texas poison control centers, 2000-2006 (англ.) // Hum Exp Toxicol (англ.) (рус. : journal. — 2008. — July (vol. 27, no. 7). — P. 575—583. — doi:10.1177/0960327108090589. — PMID 18829734.
- ↑ Gjedde S., Christiansen A., Pedersen S. B., Rungby J. Survival following a metformin overdose of 63 g: a case report (англ.) // Pharmacol Toxicol : journal. — 2003. — Vol. 93, no. 2. — P. 98—9. — doi:10.1034/j.1600-0773.2003.930207.x. — PMID 12899672.
- ↑ Nisse P., Mathieu-Nolf M., Deveaux M., Forceville X., Combes A. A fatal case of metformin poisoning (англ.) // J Toxicol Clin Toxicol (англ.) (рус. : journal. — 2003. — Vol. 41, no. 7. — P. 1035—1036. — doi:10.1081/CLT-120026533. — PMID 14705855.
- ↑ 1 2 Suchard J. R., Grotsky T. A. Fatal metformin overdose presenting with progressive hyperglycemia (англ.) // West J Emerg Med : journal. — 2008. — August (vol. 9, no. 3). — P. 160—164. — PMID 19561734. — PMC 2672258.
- ↑ 1 2 Teale K. F., Devine A., Stewart H., Harper N. J. The management of metformin overdose (англ.) // Anaesthesia (англ.) (рус.. — Wiley-Blackwell, 1998. — July (vol. 53, no. 7). — P. 698—701. — doi:10.1046/j.1365-2044.1998.436-az0549.x. — PMID 9771180.
- ↑ Spiller H. A., Weber J. A., Winter M. L., Klein-Schwartz W., Hofman M., Gorman S. E., Stork C. M., Krenzelok E. P. Multicenter case series of pediatric metformin ingestion (англ.) // Ann Pharmacother (англ.) (рус. : journal. — 2000. — December (vol. 34, no. 12). — P. 1385—1388. — doi:10.1345/aph.10116. — PMID 11144693.
- ↑ Dell’Aglio D. M., Perino L. J., Kazzi Z., Abramson J., Schwartz M. D., Morgan B. W. Acute metformin overdose: examining serum pH, lactate level, and metformin concentrations in survivors versus nonsurvivors: a systematic review of the literature (англ.) // Ann Emerg Med (англ.) (рус. : journal. — 2009. — December (vol. 54, no. 6). — P. 818—823. — doi:10.1016/j.annemergmed.2009.04.023. — PMID 19556031.
- ↑ Lacher M., Hermanns-Clausen M., Haeffner K., Brandis M., Pohl M. Severe metformin intoxication with lactic acidosis in an adolescent (англ.) // Eur J Pediatr (англ.) (рус. : journal. — 2005. — June (vol. 164, no. 6). — P. 362—365. — doi:10.1007/s00431-005-1634-y. — PMID 15729560.
- ↑ Harvey B., Hickman C., Hinson G., Ralph T., Mayer A. Severe lactic acidosis complicating metformin overdose successfully treated with high-volume venovenous hemofiltration and aggressive alkalinization (англ.) // Pediatr Crit Care Med (англ.) (рус. : journal. — 2005. — Vol. 6, no. 5. — P. 598—601. — doi:10.1097/01.PCC.0000162451.47034.4F. — PMID 16148825.
- ↑ Guo P. Y., Storsley L. J., Finkle S. N. Severe lactic acidosis treated with prolonged hemodialysis: recovery after massive overdoses of metformin (англ.) // Semin Dial : journal. — 2006. — Vol. 19, no. 1. — P. 80—3. — doi:10.1111/j.1525-139X.2006.00123.x. — PMID 16423187.
- ↑ Barrueto F., Meggs W. J., Barchman M. J. Clearance of metformin by hemofiltration in overdose (англ.) // J Toxicol Clin Toxicol (англ.) (рус. : journal. — 2002. — Vol. 40, no. 2. — P. 177—180. — doi:10.1081/CLT-120004407. — PMID 12126190.
- ↑ Liu A, Coleman SP. Determination of metformin in human plasma using hydrophilic interaction liquid chromatography-tandem mass spectrometry. J. Chrom. B 877: 3695-3700, 2009.
- ↑ R. Baselt, Disposition of Toxic Drugs and Chemicals in Man, 8th edition, Biomedical Publications, Foster City, CA, 2008, pp. 939—940.
